7 概述
十二指腸乳頭部腫瘤局部切除術用於十二指腸腫瘤的手術治療。 對十二指腸乳頭部腫瘤傳統的手術是行胰十二指腸根治術(Whipple手術)。對病情(黃疸)嚴重,年齡高或全身情況難以耐受此類大手術的病人,則做膽腸吻合術,解除膽道梗阻,文獻中亦有報道採用腫瘤局部切除術治療十二指腸乳頭部腫瘤,但因各種原因,未能推廣。
過去認爲十二指腸乳頭部良性腫瘤發病率很低,這可能是由於腫瘤在良性階段很少出現症狀,往往得不到診斷,在轉變爲惡性腫瘤後生長較爲迅速,易出現膽總管的梗阻,纔可能得到診斷,從胃和大腸的腺瘤可以發展爲腺癌的現象來分析,不少十二指腸乳頭部的癌,亦可能是由良性腺瘤轉化而來。
由於現代檢診手段的發展,尤其是B型超聲檢查可以較早地測出膽總管的擴張甚至有可能在臨牀上未出現黃疸前,就測得膽總管的擴張,纖維十二指腸鏡可以直視觀察十二指腸乳頭部的病變,並可行活組織檢查,弄清病變的性質。因此,有可能發現更多的十二指腸乳頭部的良性腫瘤和較早地發現十二指腸乳頭部的癌。所有良性腫瘤和部分較早的癌,均可採用十二指腸乳頭部局部切除術來解決。此手術創傷小,能切除原發腫瘤,解除膽管和胰管的梗阻,安全有效,併發症少,但手術不能清除轉移之淋巴結,根治性受到一定的限制,目前各家對此手術所持態度不一。
1.近年來,此項手術已在國內多家醫院內逐漸展開,並取得較爲滿意的結果。開展此手術的醫師體會到此手術方法簡單,技術難度小,對病人損傷少,手術併發症很少,無手術死亡,而其5年生存率並不比做根治術的低。已有不少醫院寫了文章報道。5年生存率有高達接近50%的。因此建議有條件的單位可以開展此手術。
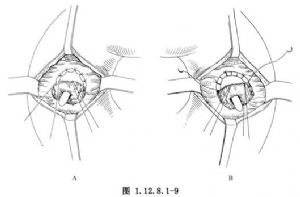
2.圖1.12.8.1-9改進的縫合方法是將間斷縫合改爲連續毯邊式縫合,若有條件可用一雙針的可吸收線,由12點處開始縫合,一針順時針,另一針逆時針連續縫,每縫合2或3針,加一針間斷縫合。連續縫合可防止縫合緣的出血,使縫合過程中,術野基本無血,清晰。加間斷縫合可避免連續縫線拉緊時使吻合口有環狀縮窄的趨勢。
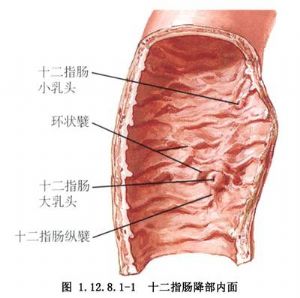
3.術後隨訪時,可用鋇餐檢查,常可見鋇劑進入膽道,但由於吻合口較大,鋇劑都能很快排出,所以不會發生逆行膽道感染(圖1.12.8.1-1~1.12.8.1-3)。

12 手術步驟
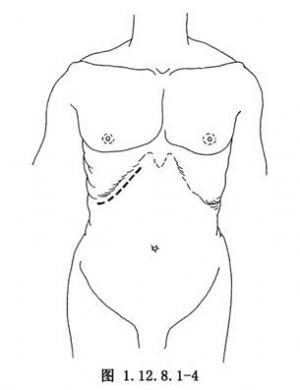
1.切口 右上腹肋緣下斜切口,外側達腋前線,內側可略過中線。此切口的優點是暴露好,雖然需切斷腹壁各肌羣,但術後很少出現切口裂開,此切口下無小腸,故很少出現術後粘連性腸梗阻等併發症,遠較用直切口爲優越(圖1.12.8.1-4)。
2.先做全面探查,瞭解肝臟有無轉移結節,沿肝十二指腸韌帶有無腫大之淋巴結,觸摸十二指腸乳頭部的大小及範圍。
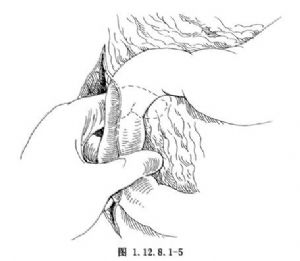
3.在十二指腸外側做一Kocher切口,切開後腹膜,遊離十二指腸降段,可進一步將十二指腸降段及胰頭置於拇指和其他四指間觸摸腫瘤的大小及範圍(圖1.12.8.1-5)。
4.解剖遊離膽總管,在膽囊管進入膽總管之下方,儘量靠近十二指腸上緣處,在膽總管前壁正中縫兩針牽引線,在其間切開膽總管約1cm,用金屬尿道探子插入膽總管的切口,向下探到十二指腸乳頭的開口處(圖1.12.8.1-6)。

5.在十二指腸乳頭相對的十二指腸前外側壁處,做一縱切口,切開十二指腸壁,暴露十二指腸乳頭部腫瘤的全貌(圖1.12.8.1-7)。

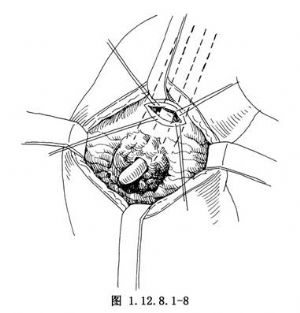
6.在距腫瘤上緣1.5~2.0cm的十二指腸壁處切開十二指腸及膽總管下端的前壁,切開後即可見到探子。將切開的十二指腸壁的近端切緣與切開的膽總管前壁的近側緣用3-0的可吸收合成線做間斷縫合(圖1.12.8.1-8),將十二指腸切緣的遠側與膽總管切緣亦做間斷縫合,做牽拉腫瘤用。
7.分別向內外,環繞腫瘤基部上1.5~2.0cm處,邊切開,邊做間斷縫合(圖1.12.8.1-9A、B)直至將腫瘤全部切除,在切至內下方時,可切斷胰管的末端,將胰管與十二指腸壁做數針間斷縫合,將胰管與膽總管壁間鄰處亦做數針間斷縫合(圖1.12.8.1-10)。

8.將一T形管在其長臂末段前5~6cm處用一粗針頭刺入,將一直徑2mm的硅膠管通過針孔放入,直至其遠端超過T形管的一短臂7~8cm,將此短臂的一側V形切除0.5cm,將硅膠管置於切開之縫中(圖1.12.8.1-11)。

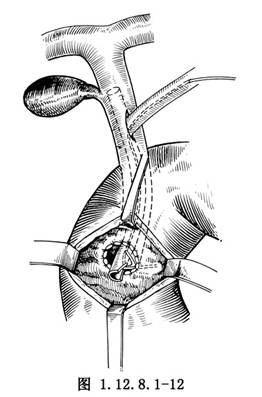
9.由膽總管前壁之切口放入上述T形管,其向下之短壁連同硅膠管放至超過十二指腸與膽總管的吻合口,將硅膠管插入胰管內,在胰管口用一可吸收線做一固定縫合,另一短臂剪短後向上置放膽總管內(圖1.12.8.1-12)。
10.用絲線間斷縫合膽總管之切口(圖1.12.8.1-13)。

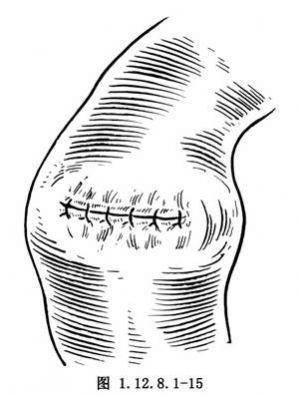
11.用絲線分兩層將切開之十二指腸前壁做橫行的間斷內翻縫合(圖1.12.8.1-14,1.12.8.1-15)。吻合前,應將十二指腸降段做充分的遊離,以降低十二指腸切口部的張力。

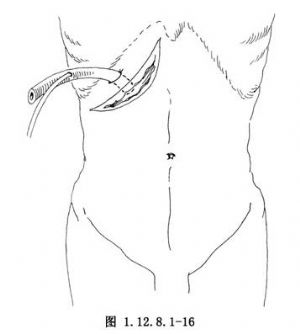
12.將T形管連同硅膠管由腹壁另戳的小口引出體外,並用縫線加以固定(圖1.12.8.1-16)。
13.沖洗術野後,在十二指腸外側及肝下放置菸捲及乳膠引流管各1根或放置雙腔負壓引流管,由橫切口外端或另外切口引出,切口用絲線分層間斷縫合(圖1.12.8.1-17)。

13 術中注意要點
1.本手術要求將腫瘤局部切盡,先從12點處距腫瘤基部1.5~2.0cm處切開十二指腸壁及膽總管前壁,再向左由12點到9點到6點及向右由12點到3點到6點逐步切除的過程中,一定要始終保持距腫瘤基部有一定的距離,保證切緣不殘留腫瘤,切下的標本應送病理做冷凍切片,證實切緣無腫瘤。
2.邊切邊縫時,每步間距離不宜過大,縫合時要注意縫扎住黏膜下層被切斷的血管,必要時做“8”字縫合,儘可能在清晰無血的情況下準確縫合,防止術後出血,並保證吻合口能正常癒合。