5 概述
20世紀70年代,CO2激光的出現是喉部良性腫瘤外科治療的一個重要進步。CO2激光是乳頭狀瘤治療的必要手段。但在嗓音外科方面,CO2激光的應用不斷地引起了爭議和討論,這主要是由於激光的負面效應,即激光對病變周圍組織的熱輻射損傷。隨着激光技術的不斷進步,減弱了激光的負面效應,如治療光斑直徑縮小、發射功率的準確性、激光工作波長的不同效果(切割和凝固)等技術。因此,目前對嗓音疾病的治療是採用顯微手術器械還是激光技術的爭論已基本消失,取得了共識:①可以根據手術者對各種技術掌握的情況或習慣採用不同的技術;② 根據不同病變情況採用不同的手術技術;③只在極少數情況下,如患者有全麻禁忌證時才考慮在局麻或間接喉鏡下用鉗子摘除聲帶部位的侷限性病變。
從病因學及病理解剖學的角度將聲帶良性病變分爲3類:功能不良性聲帶病變、聲帶囊腫性病變及聲帶瘢痕性病變。
1.功能不良性聲帶病變 是因聲帶功能不良導致的聲帶反應性病變,主要有聲帶小結(圖9.6.7.1-1)、聲帶息肉(圖9.6.7.1-2)、聲帶慢性水腫(Reinke間隙水腫)(圖9.6.7.1-3)。
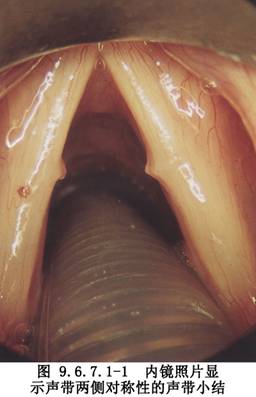
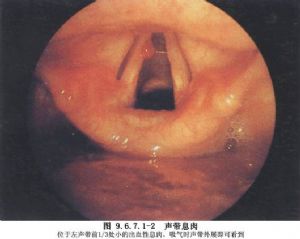
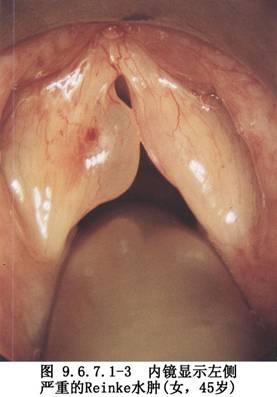
在某些情況下,區別這組病變的病理類型及發病機制是困難的,因爲引起這些病變的發病原因是相似的。實際上,似乎存在着以上幾種病變的相互轉化,但是對如何從一種病變發展到另一種病變尚不完全清楚。這些病變共同的組織學特點是在Reinke間隙裏存在有水腫、纖維化、纖維蛋白堆積及血管擴張等現象。儘管聲帶小結、聲帶息肉及Reinke間隙水腫各自的病理組織學特點已被認識,但存在介於兩種病變之間的過渡型。對於嗓音病變的治療,不能簡單地認爲只是對病變的切除,還必須瞭解原因及發病的有利因素和誘發因素,並針對這些因素進行治療,特別是糾正過度用力發聲。
聲帶黏膜病變,尤其是當病變位於聲帶遊離緣時,改變了聲帶黏膜的組織特性和阻礙了聲門的閉合,從而導致聲帶的不規律性振動及氣流經閉合不良的聲門漏出。通常這類病變只侷限於聲帶黏膜下層的淺層,不會累及到聲韌帶層。除了在病變的急性期,一般沒有真正的聲韌帶粘連。大多數情況下,覆蓋在病變上的黏膜有病理改變,可以是黏膜萎縮、或上皮增生,甚至有黏膜上皮的不良改變,手術時應將病變黏膜一起切除。
2.聲帶囊腫性病變 聲帶表皮樣囊腫是聲帶黏膜下的圓形隆起,囊腫體積大小不一,通常有纖維穿透到聲韌帶層,囊腫周圍的聲韌帶可能被破壞或變薄(圖9.6.7.1-4)。囊腫內容物可爲液狀,或是由膽固醇結晶堆積形成的瓷白色奶酪狀、也可是固體狀或混合性的,囊腫的質地柔韌或較硬。表皮樣囊腫被角化程度不同的多層上皮組成的包膜包繞,包膜上皮因炎性反應而與聲韌帶粘連。手術剝離囊腫時,粘連帶的分離較困難,容易引起囊腫壁的破裂,造成囊腫的完整性摘除困難及可能損傷聲韌帶。一些表皮樣囊腫有開口,開口多位於近聲帶的遊離緣,囊腫內容物可經開口自動排除,排空後的囊腫將形成一個寬窄不一的聲帶溝,較長的聲帶溝叫聲帶紋。聲帶表皮樣囊腫可出現在任何年齡,一般是單個存在,但也有兩側聲帶或同側聲帶上存在有多個囊腫的情況。因此,手術結束前應該仔細檢查兩側聲帶,避免遺漏術前未發現的囊腫。
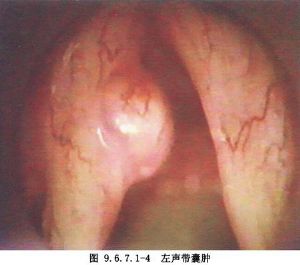
黏液瀦留性囊腫與表皮樣囊腫完全不同。它也是一種真正的囊腫,但它的包膜上皮是由腺上皮組成的,囊腔內容物爲典型的黏液。與表皮樣囊腫一樣,囊腫包膜常常有炎症反應,在手術切除時,囊腫壁脆弱容易破損。
假性黏液囊腫實際上是一種水腫性病變,而不是真正意義上的囊腫,它僅僅只是上皮的漿液性滲出,沒有細胞的增生或形成真正的囊腫壁。
聲帶溝形病變這個術語在上世紀初已經被採用,是指在喉鏡下看到的與聲帶遊離緣平行的白色溝形病變,發聲時聲門爲卵圓形。聲帶溝形病變有兩種解剖形態:聲帶溝(開放性囊腫)和聲帶紋。所謂聲帶溝是聲帶黏膜上皮層的內陷,形成一個位於聲帶黏膜層下的深淺不一的囊腔,囊腔向下向外發展可達到聲韌帶層,與聲韌帶發生粘連。在病因學上,聲帶溝是一種先天起源性病變,是聲帶表皮樣囊腫的開放形式。囊腔壁與聲韌帶粘連限制了聲帶黏膜的運動。聲帶溝的切除原則同聲帶表皮樣囊腫(圖9.6.7.1-5)。

聲帶紋是一種病變範圍更廣的聲帶溝,其溝狀病變與聲帶遊離緣平行,外觀上似聲帶上的一個波紋(圖9.6.7.1-6)。發聲時,聲門閉合不全,表現爲弓形聲門。聲帶紋的下緣常常形成一個有張力較硬的纖維索帶,而聲帶紋的上緣相對較柔韌。聲帶紋溝底的黏膜萎縮變薄,並與深部的聲韌帶粘連,造成手術切除分離時的困難。
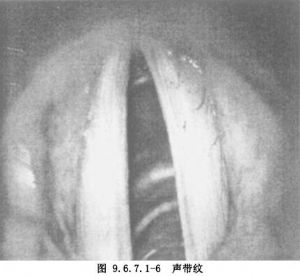
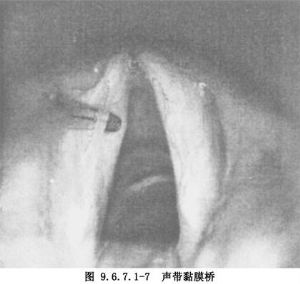
聲帶黏膜橋是聲帶上平行於聲帶遊離緣的黏膜帶,這個黏膜帶可被鉗子分開,在黏膜帶的前後端各有一個附着部(圖9.6.7.1-7)。通常黏膜橋伴隨有聲帶溝,或聲帶紋,或表皮樣囊腫。Cornut認爲,聲帶黏膜橋的病理起源同聲帶表皮樣囊腫,表皮樣囊腫在聲帶邊緣的上下各有一個開口,在兩個開口之間有健康黏膜而形成黏膜帶。
3.聲帶瘢痕 聲帶瘢痕不屬於通常所說的聲帶良性病變,它的形成多是在行聲帶良性病變手術摘除時由於過多切除聲帶黏膜組織或損傷聲韌帶而在聲帶上形成一個缺損,也可以是由於聲帶黏膜與聲韌帶粘連造成聲帶黏膜僵硬,或是激光治療的熱輻射損害。聲帶瘢痕性病變都將損害聲帶的黏膜波,致使聲帶黏膜波中斷或消失,從而影響嗓音質量。
手術原則包括:①一般原則:A.要有一定的麻醉深度以消除喉反射,但必須維持安全的血氧飽和飽和度,要求手術結束後患者能迅速甦醒。B.必須充分暴露聲帶,尤其是聲帶前聯合。如果是在插管下進行,在保證安全的前提下儘可能使用小號氣管插管,以減少對手術操作的影響。C.手術中,聲帶的固定不動和平穩的麻醉是使手術順利進行的條件。D.絕對不損傷聲韌帶及聲帶前聯合。E.儘可能不損傷聲帶遊離緣黏膜、聲帶下緣黏膜及Reinke間隙的組織,以保證發聲時聲帶黏膜波在Reinke間隙的移動性。②手術開始時,首先要了解喉的整體情況特別是聲帶的情況。注意聲帶表面血管分佈情況,如果有會合於一點的擴張血管網,要高度警惕可能存在有聲帶內病變如聲帶表皮樣囊腫;如果擴張的血管趨向於聲帶前聯合,要檢查是否存在有聲帶前聯合下的微小喉蹼。③觀察聲帶遊離緣及聲帶下面的情況。藉助於精細鉗觸摸聲帶感知是否有聲帶深部的病變或聲帶僵硬,以排除可能存在的聲帶內囊腫。通過對聲帶的視診和觸診可以發現手術前未被發現的聲帶內病變。④激光技術與手術顯微器械方法的選擇。激光治療的範圍是:血管性聲帶炎(血管瘤)、杓狀軟骨區的肉芽腫、細小的聲帶小結及聲帶粘連。對於聲帶表皮樣囊腫、聲帶溝,激光技術不如手術顯微器械方法效果好。但是隨着激光技術的發展與完善,激光真正實現了切割的準確性。目前激光技術或手術顯微器械技術在嗓音外科治療的效果已經沒有明顯的差別,技術的選擇可根據手術者技能和習慣來決定。
近20年來,隨着對喉發聲功能的生理和病理學認識的提高,以及嗓音疾病的診治技術的發展,如動態喉鏡檢查、喉顯微手術、激光手術等的完善,使喉外科手術達到既能切除病變,又保存或改善嗓音功能的目的。因此在喉外科基礎上發展起來的以改善嗓音爲目的的嗓音外科,在世界範圍內得到了廣泛的推廣。Von Leden等(1989)指出嗓音外科是“爲改善嗓音而設的嗓音系統的美學外科(aesthetic surgery)”,就是通過外科手術技術達到恢復或重建喉的發聲功能,使嗓音達到清晰、洪亮、悅耳、有韻律,並符合其年齡性別特點的目的。
嗓音外科包含的主要外科技術有:①聲帶良性病變的摘除術;②單側聲帶麻痹的中線內推術、音調異常矯治手術;③喉返神經麻痹的神經移植或神經肌蒂移植術;④喉腫瘤喉部分切除發音重建術。
6 聲帶的功能解剖
聲帶組織的解剖結構是研究聲帶振動機制的關鍵,其中以聲帶前2/3部,即聲韌帶部(聲帶膜間部)最重要。聲帶是一個分層振動體,它的分層結構決定了聲帶振動的特性。在聲帶額位切面圖上可以觀察到聲帶的不同結構層(圖9.6.7.1-0-1):表層是由非角化上皮組成的黏膜上皮層,厚約0.05~0.1mm。然後是黏膜下層(固有層),黏膜下層又由多層結構組成,通常分爲3層:淺表層、過度層和深層。淺表層(又叫Reinke間隙)爲疏鬆結締組織,是可分離層,厚約0.5mm;中層由彈性纖維組成,彈性纖維是一種蛋白結構,能適應來自長軸方向力的牽拉;深層主要由膠原纖維組成。中層及深層加在一起的厚度約爲1~2mm,構成了我們通常所稱的聲韌帶。聲韌帶的強度對聲帶長度及厚度的變化起着重要的作用。在身體的生長發育階段及衰老過程中,聲韌帶結構將發生相應的變化。聲帶最深部爲甲杓肌,構成聲帶的肌體,其在聲帶中部的厚度爲7~8mm。甲杓肌收縮使杓狀軟骨向前移動,縮短了聲帶的長度,同時也增加了甲杓肌的緊張度。
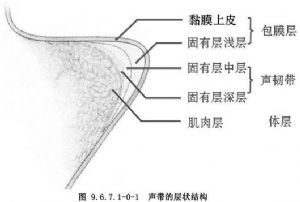
爲了研究聲帶的振動模式,根據聲帶結構的生物力學特點,將聲帶分爲3層:黏膜上皮層與黏膜下層的淺層構成包裹層,移動度最大;黏膜下層的中層與深層構成中間層(聲韌帶)移動度較小,能縱向穩定聲帶的振動;甲杓肌構成肌層,移動度最小。聲帶振動時包裹層最容易損傷:充血、水腫或出血等病理改變主要發生在此層;聲帶的良性病變也主要發生在黏膜上皮層及黏膜下層的淺層。疏鬆的Reinke間隙,是外科手術的可分離層;聲韌帶在聲帶的振動中起着重要的作用,是手術不能損傷的結構。
7 聲帶的振動機制
當聲帶處於發聲狀態時,聲帶的振動是一種週期性的現象,表現爲聲帶韌帶遊離緣的分開與接近(圖9.6.7.1-0-2)。

目前聲帶的振動機制尚沒有完全清楚,存在有衆多的學說,其中以肌-彈力學說最具有說服力。肌-彈力學說的基本理論是:聲帶振動是在呼氣流作用下的一種被動運動,呼氣流是聲帶振動的動力系統;聲帶是振動體,通過聲帶振動將呼氣流轉化爲振動氣流從而產生喉基音。傳統的觀念認爲聲帶振動的發生類似於氣流的伐門機制:當聲門下壓與聲門上壓(聲門閉合力量)之間的力量不平衡時,即聲門下壓高於聲門上壓時,聲門開放,呼吸氣流迅速通過狹窄的聲門而推動聲帶黏膜波動。
高速攝影圖像顯示:發聲時聲帶黏膜的波動是一種波浪式的運動,運動從聲門下開始,逐漸到聲帶遊離緣,然後到達聲門上(圖9.6.7.1-0-3)。因此嗓音外科有兩個重要的概念:聲帶黏膜的柔軟性,黏膜層與韌帶層的可移動性,這兩方面是產生聲帶黏膜波的保證。聲音是由聲帶遊離緣振動引起空氣振動產生的,理論上,這是一種完全穩定的週期性現象,但在實際是,即使是在一個聲音完全正常的喉,也可觀察到一些微小的擾動,這種擾動是由於雙側聲帶在生物學結構上存在微小的差別(不均勻性)導致的。當聲帶發生病理性改變時,如聲帶小結或聲帶息肉,這種聲帶組織結構的不均勻性增大,增加了聲帶的不規律性振動,從而影響發聲質量。因此,嗓音外科治療的目的不僅僅只是恢復聲帶遊離緣的整齊,同時要消除聲帶組織的不均勻性。

8 適應症
聲帶良性病變的嗓音外科手術適用於:
1.聲帶小結 經一段時間的發聲訓練而無改善者,不論小結大小,以嗓音受影響的程度和患者的職業需要爲決定手術的主要依據。
2.聲帶息肉 所有聲帶息肉都是嗓音外科手術的適應證,發音訓練在聲帶息肉的治療中同樣起着重要的作用。
3.聲帶表皮樣囊腫和聲帶溝是嗓音外科的手術適應證,但這類手術難度較大,如果患者對發聲改善的要求不強烈,建議只做發聲訓練以減少發聲疲勞等不適,或是簡單的隨訪。如果患者強烈要求改善嗓音質量,可以考慮嗓音外科手術,手術前的發音訓練是必須的。
4.聲帶紋和聲帶瘢痕的手術治療應十分慎重,如果手術前的嗓音障礙及發聲不適不是非常重要,手術後的效果往往令人失望。無論如何,術前的發聲訓練是必要的而且是長期的。手術治療只是在各種治療方法都失敗時才考慮,對於因手術導致的聲帶缺損,再次手術的時間必須在初次手術後1年以後。
9 術前準備
手術前檢查包括耳鼻咽喉的系統檢查,瞭解是否存在炎症、異常。纖維喉鏡或直管放大喉鏡檢查能夠獲得高清晰度的聲帶圖像。可以觀察到聲帶的細小病變。通過頻閃喉鏡檢查獲得的聲帶振動慢放圖像,可以幫助瞭解雙側聲帶的振動幅度,對稱性以及聲門的閉合情況。喉鏡檢查時,不僅要仔細觀察聲帶上可能存在的病變如聲帶小結、聲帶黏膜增厚等,同時要注意觀察是否存在有過度用力發聲的表現。
發聲功能檢查是非常重要的,應常規對每個患者的聲音進行治療前後的錄音,最好採用高保真錄音設備在隔音室內進行,嚴格統一錄音條件及錄音文字,以便進行治療前後嗓音質量的對比。同時,用嗓音檢測儀對嗓音進行各種聲學和空氣動力學參數的檢測可以量化嗓音質量。
10 手術步驟
1.聲帶息肉與聲帶小結 聲帶息肉或聲帶小結的病變主要侷限在聲帶黏膜層,常有局部炎性反應伴有或不伴有微血管充血。病變表面的黏膜可能萎縮變薄難以與息肉分離,或是黏膜增厚甚至有輕度的不良增生。手術時應將病變組織完整摘除,保持聲帶遊離緣的整齊,不損害深部的聲韌帶和過多切除病變周圍的Reinke間隙組織(圖9.6.7.1-8)。

(1)用適合的喉鉗夾住息肉牽拉向對側,牽拉時不能太用力以免導致過多切除黏膜。在某些情況下,可用精細鉗輕輕地在前後軸線上轉動聲帶,以便更好地觀察聲帶息肉的基底部。
(2)用顯微手術剪緊靠病變基地部切除息肉或小結。一般情況下,對側的病變可同時切除。
(3)如果聲帶息肉或聲帶小結表現爲血管增生型,最好用激光切除,激光的凝固效果可減少手術創面的出血。
(4)對摘除的所有病變組織都要常規地做病理組織學檢查。經過術後6d的發聲休息,常可觀察到聲音的改善。嗓音外科術後應繼續進行發聲訓練。
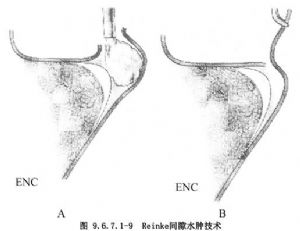
2.Reinke間隙水腫 手術應注意保留病變處的正常聲帶黏膜,但對可疑的不良性增生性黏膜應給予切除並送病理組織學檢查。
(1)在聲帶表面平行於遊離緣切開聲帶黏膜,分開切口處的聲帶黏膜,吸出水腫組織,對多餘的黏膜組織應謹慎切除,最後將黏膜覆蓋到聲韌帶上(圖9.6.7.1-9,9.6.7.1-10)。
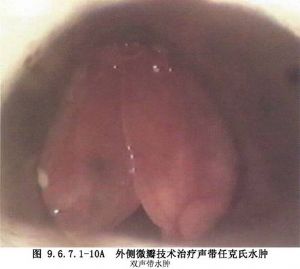
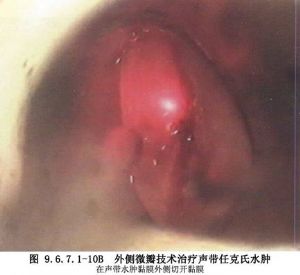
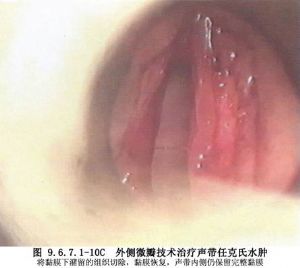
(3)爲了更好地固定創面上的黏膜瓣,可滴用生物膠固定。
(4)除非特殊情況,雙側聲帶病變通常可以同時切除,但必須嚴格遵守不損傷聲帶前聯合的黏膜,以避免引起術後聲帶粘連。
術前應慎重向患者預測術後聲音的改善。對於聲帶水腫嚴重的患者,創面修復需要相對較長的時期,因此聲音的改善也需要較長的時間(某些病例需要4~6周的時間),患者對此應該有思想準備。
3.聲帶表皮樣囊腫及聲帶溝 覆蓋在囊腫上的黏膜可以完全正常,手術中可以保留;如有開向聲帶遊離緣的開口(如聲帶溝),應同時切除囊腫開口處的兩個邊緣。囊腫囊壁的完整摘除是術後不復發的保證。
(1)在囊腫上方平行於聲帶遊離緣處切開聲帶黏膜,從上往下分離囊腫壁,在囊腫底部近聲韌帶層處,常有囊腫壁與聲韌帶的粘連不容易分離,可於黏膜下注射血管收縮藥物以利於分離。
(2)分離時用顯微手術器械較容易,如果囊腫壁周圍有明顯的炎性反應,可用激光止血,以保持手術區的清潔,便於分辨病變組織與正常組織(圖9.6.7.1-11,9.6.7.1-12)。
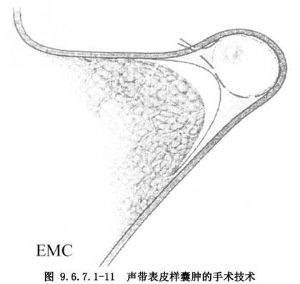

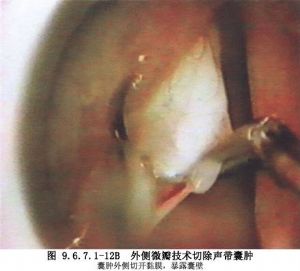
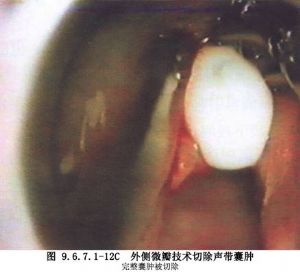
(3)遇到有囊腫壁嵌入到聲韌帶層中的情況時,分離囊腫壁應十分小心,儘量避免損害聲韌帶。
(4)摘除囊腫後,仔細檢查囊腫腔周圍組織,防止遺漏可能存在於深處的第2個小囊腫,第2個小囊腫可位於聲韌帶層中。
(5)手術結束時將黏膜復位,必要時用生物膠固定。
對於聲帶溝,手術從囊袋開口處的上下緣開始,循囊袋開口環行切開分離囊壁,逐步分離囊袋壁直到囊袋底與聲韌帶,分離技術同上面的聲帶表皮樣囊腫。囊袋摘除後,鬆解聲門下區黏膜,以利於修復聲帶溝處的黏膜缺損。
黏膜橋可被看作是有兩個開口的聲帶囊腫,其手術原則類似於囊腫的切除。
囊腫表面的黏膜帶,最好能將黏膜帶的深面與囊腫壁一起摘除,保留黏膜帶表面的黏膜,黏膜帶的分離往往較困難。
在臨牀實際中,對聲帶溝、聲帶紋或黏膜橋手術應慎重,由於這些病變的病理解剖學特點,手術通常較困難,手術效果不肯定,術後嗓音的改善情況難於預測,治療上建議以發聲訓練爲主。
瀦留性黏液囊腫的手術方法基本上同表皮樣囊腫。瀦留性黏液囊腫的囊壁較薄弱,分離更困難,但一般都容易將囊腫壁與聲韌帶分開,達到囊腫摘除乾淨的目的。手術結束後,應仔細檢查手術區,確實囊腫壁已被完全摘除,然後將黏膜瓣覆蓋到創面上。
4.聲帶紋與聲帶缺損 手術目的是去除病變及萎縮的黏膜,解除瘢痕黏膜與聲韌帶之間的粘連,恢復黏膜層與聲韌帶層之間的可分離性。如果伴有肌肉萎縮,可行聲帶肌層內注射以增加肌層的體積。
(1)手術從聲帶紋開口或聲門缺損的上下緣開始,分離位於黏膜層與聲韌帶之間的粘連帶,這個分離往往較困難,可在黏膜層下注射激素或血管收縮劑。
(2)鬆解聲門下區黏膜,以利於手術創面的癒合。可在創口下緣與聲帶軸線垂直的黏膜上做切口。
(3)行聲帶肌內注射可增加聲帶的體積,注射材料可選擇自體脂肪或膠原。
(4)對於雙側聲帶病變,可以一次手術完成,除非是在行一側聲帶病變切除時較困難,對側病變留待下一次手術切除,兩次手術間隔時間必須在6個月以上。
術後第一次檢查時(約1周),聲帶上的溝形仍存在,創面區無黏膜波或僅有較弱的黏膜波,聲音改善不明顯,有時甚至聲嘶比術前加重。在術後的發聲訓練中,隨着聲門閉合程度的改善和聲帶柔韌性的提高,聲音也逐漸改善。由於病變特點,很難獲得好的嗓音質量,術後的發聲訓練是長期的,必須堅持。術後可獲得聲音強度的增加,減輕了發聲疲勞和過度用力發聲及伴隨的不適感覺。