5 概述
乳腺癌根治切除術的主要目的是切除原發性腫瘤,廣泛切除受累皮膚及該區域內的淋巴結,要儘可能減輕手術在外形及功能方面的影響。
乳腺癌的特點是多中心性。臨牀發現的腫瘤只是癌腫最突出的部分。乳腺癌的病竈越大,多中心性發生率越高。乳腺癌的病期越晚,腋淋巴結轉移率也越高。
傳統的乳腺癌根治術是同時做淋巴結清除。研究表明區域淋巴結有免疫功能,所以是否需要做腋淋巴結清除術,各家意見尚不一致。
有些作者認爲腋淋巴結有無轉移僅對臨牀分期有意義。確定腋淋巴結有無轉移僅爲是否做輔助治療提供依據。因此,腋淋巴結活檢的意義似較清除癌竈更爲實際。
另有作者重視腋淋巴結的清除,爭取不在乳腺區域內殘留腫瘤,提高早期癌症的治癒率並降低乳腺癌手術後胸、腋部區域內癌的複發率。
臨牀研究表明<1cm的乳腺內原發癌病竈的淋巴結轉移率遠低於更大的癌腫淋巴結轉移率,腋淋巴結轉移的比例越高,預後越差,同時淋巴結有無轉移比原發癌的大小,對預測治療的效果意義更大。
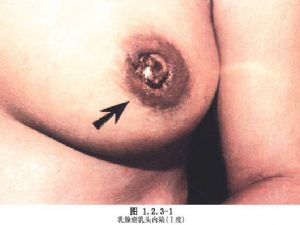
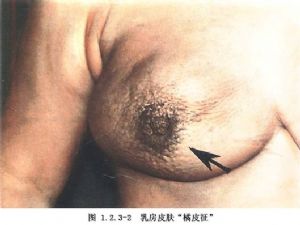
乳腺癌是全身性疾病,手術治療僅是綜合治療的一個重要方面。放射和化學藥物治療、女性激素治療和神經內分泌調節均是不可忽視的治療手段(圖1.2.3-1,1.2.3-2)。
6 乳房相關解剖
乳房由腺體、脂肪和纖維組織構成。乳腺由表皮衍生而來,位於網狀筋膜組織中。乳頭是表皮的棘狀突層的局部增生。乳腺的生理活動受垂體前葉激素、腎上腺皮質激素和性激素等多種激素所制約,併產生相應組織結構上的變化。成年女性乳房位於淺筋膜所構成的囊內,上下位居4~5個肋間,上界一般在第2肋水平。兩側外界達腋中線。腺體的外上部向腋窩突出爲乳腺尾葉。
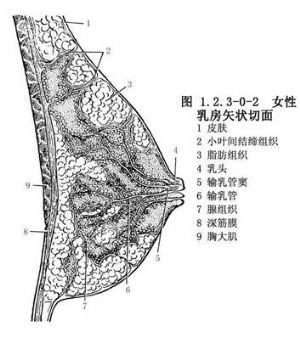
乳腺的中心爲乳頭,周圍爲環狀乳暈。乳房的包囊是胸淺筋膜,它向乳房深部延伸,將乳腺分隔成約20個呈放射狀排列的乳腺小葉,小葉間爲蜂窩樣脂肪組織。每個乳腺小葉均有相應的輸乳管,開口於乳頭。近乳頭部位的乳管擴大稱爲輸乳管竇(圖1.2.3-0-1)。每個輸乳管的周圍有纖維束(Cooper)韌帶與皮膚以及胸大肌筋膜相連(圖1.2.3-0-2)。

乳房的淋巴管非常豐富,主要的迴流途徑是腋窩淋巴結和內乳淋巴結。
腋窩淋巴結可分爲外、前、後、內和中央5羣。外側羣在腋動、靜脈周圍;前羣位於前鋸肌淺面、胸小肌下緣和胸外側動脈,乳腺癌轉移首先侵及這羣淋巴結;後羣位於腋窩後側壁,沿肩胛下血管分佈;中央羣在腋窩基底中央,腋筋膜深面的疏鬆脂肪結締組織內,各羣淋巴結在此匯合;內側羣位於胸小肌上方的深面,其輸出管集合爲鎖骨下干與頸外側淋巴結相通,鎖骨下淋巴幹,左側注入胸導管,右側注入右淋巴導管(圖1.2.3-0-3)。

胸骨旁淋巴結沿胸廓內血管排列,乳腺內側部和胸前壁的淺組和深組淋巴管匯入此組淋巴結,繼而經肋間淋巴管匯入縱隔或鎖骨上淋巴結(圖1.2.3-0-4)。
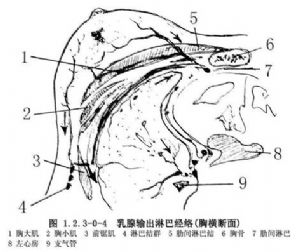
乳房下內側的淋巴管,穿過腹前壁上方,在膈下間隙匯入肝淋巴管。乳房深面的淋巴管穿過胸肌注入鎖骨下淋巴結。乳房淺層的淋巴管與皮膚淋巴管有廣泛聯繫。癌腫由此可轉移至對側乳房和腋窩(圖1.2.3-0-4)。
乳房的血液供應主要來自胸外側動脈、胸廓內動脈的肋間穿支和肋間動脈的外側支。
9 術前準備
根治術前儘可能明確腫瘤的性質。目前可採取細針穿刺做細胞學檢查。有經驗的醫生從較大的病竈中吸取組織,診斷準確性可高達90%以上。但對較小的病變,如細胞學檢查不能判斷其性質,則應在手術時先切開可疑組織行快速切片檢查或將較小的腫塊完全切除立即做病理學檢查。切取的部位應在根治術的切除範圍之內。
確定爲癌腫施行根治手術時,活檢所用的器械不應重複在根治術中使用,應重新消毒手術野並更換手術衣和手套。
術前還應對局部病變的範圍和在肺、骨骼或內臟中是否有遠處轉移有正確的估計。如果原發竈較大,區域淋巴結有轉移,在上述部位潛藏着癌細胞,手術後短期將會有明顯的臨牀表現。因此,對每一例乳腺癌病人均應做十分細緻的全面檢查,盲目擴大手術適應證不能提高治療質量,相反,嚴重的手術創傷可能損害機體的免疫機制而對病人產生不利影響。
10 麻醉和體位
全身麻醉或有選擇地酌情采用高位硬脊膜外麻醉。心、肺功能異常,全身情況差的老年病人可做胸部肋間神經阻滯。
病人取仰臥位,患側上肢外展90°、肩、胸側部置薄布墊墊起,使腋後線部位顯露(圖1.2.3-3)。

全面消毒胸部皮膚,患側達腋後線,對側達腋前線包括上臂和腋窩部,上界從頸根部平面開始下界達臍平面。手術野需顯露鎖骨、肩峯、胸骨緣、肋骨緣、側胸部腋中線部。
11 手術步驟
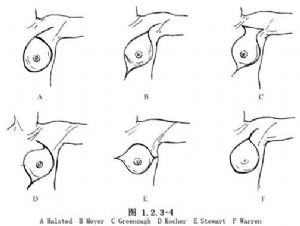
1.切口曾有多種設計,如圖所示(圖1.2.3-4)。
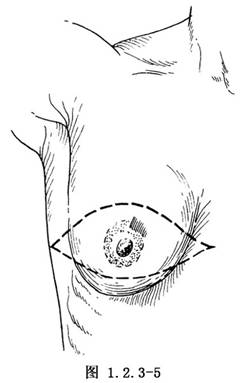
目前多采用梭形切口。根據腫瘤位置,乳房形態大小決定切口的方位。先距腫瘤邊緣5cm處做標記,再以腫瘤爲中心做縱向的梭形切口。切緣應儘可能遠離腫瘤以避免有腫瘤浸潤。縱向梭形切口的軸線可指向臍部,根據同樣的原則也可做橫向的梭形切口(圖1.2.3-5)。由於乳房形狀和腫塊部位不同,切口兩邊皮瓣不等,尤其是肥胖和皮膚鬆弛者,縫合後常在切口外側形成“狗耳”狀畸形。
Nowacki MP介紹“魚形”切口,在梭形橫切口外側加兩個三角形切口,使切口兩邊等長,切去多餘的鬆弛皮膚。同時還能充分顯露腋窩,切口縫合後,呈T或Y形。
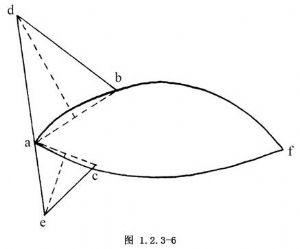
切口不宜切至腋窩中部和上臂,以免瘢痕限制上肢的活動。皮膚的切緣應距腫瘤不少於5cm,並根據腋窩顯露及胸部創口對合,可調整切緣的弧度或做附加切口以便延伸,如切口的上緣長於下緣則ab>ac,bf=cf;ad=bd,ae=ce(圖1.2.3-6)。
2.切開皮膚後以銳利的刀片或電刀、激光刀分離皮瓣,在皮膚及淺筋膜淺層做銳性解剖,從鎖骨平面,向下至腹直肌上方,皮瓣的內、外側界分別爲近胸骨正中線和背闊肌前緣,保留供應皮瓣的毛細血管層(圖1.2.3-7)。
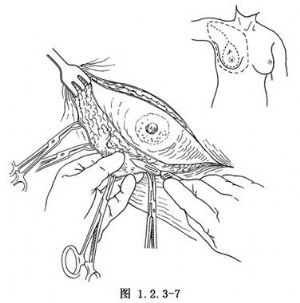
3.在胸鎖關節處,鈍性分離胸大肌,在切口上方的胸大肌三角肌溝顯露頭靜脈(圖1.2.3-8)。
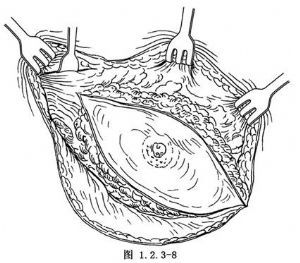
4.沿鎖骨下方顯露胸大肌,距頭靜脈2~3cm處切斷胸大肌,然後鈍性分離胸大肌至肱骨大結節。近肌腱處離斷後沿其與鎖骨和胸骨附着處,橫斷胸大肌。切斷並結紮胸肩峯血管和胸內側神經,將胸大肌自胸骨緣附着處切斷(圖1.2.3-9)。
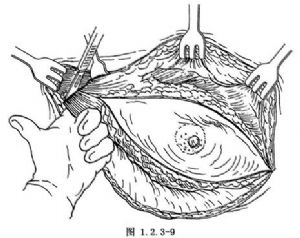
5.分離胸小肌,切斷並結紮其內緣的肌營養血管。將胸小肌肌腱在喙突附着處離斷,顯露腋窩。
在鎖骨下緣喙肱肌淺面分離胸鎖筋膜。顯露胸肩峯、腋動脈、腋靜脈和臂叢(圖1.2.3-10)。

6.在重要血管、神經周圍清除腋窩的淋巴脂肪組織,剪開腋血管鞘,切斷胸外側及肩胛下血管和供應前鋸肌的血管,將腋窩、鎖骨下的淋巴和脂肪組織與胸壁分離。切下的組織包括胸大肌、胸小肌、腋窩的脂肪組織、淋巴和乳腺、癌腫組織以及乳腺部的皮膚(圖1.2.3-11)。
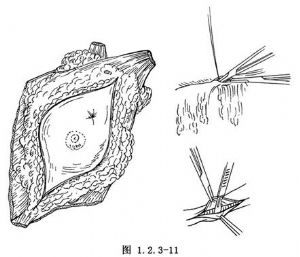
7.將乳腺、胸大肌、胸小肌和腋窩的淋巴組織完整切除,保留胸長神經和胸背神經(圖1.2.3-12)。

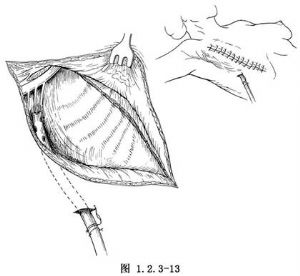
8.檢查創口內無活動性出血、清洗脫落的脂肪組織和殘餘血塊。縫合切口時應使皮瓣在無張力的情況下對合,自創口最低處置入負壓吸引管,注意消滅殘腔。檢查上肢位置復原後引流管頂端應不會傷及腋血管,從切口旁戳孔將引流管引出,固定在皮膚上。間斷縫合切口時,如中部切口張力過大難以對合,可擴大皮瓣的遊離面,有利於減張。否則宜行植皮術以達到創口Ⅰ期癒合(圖1.2.3-13)。