5 概述
十二指腸外路徑壺腹腫瘤切除術用於十二指腸腫瘤的手術治療。 Vater壺腹惡性腫瘤的首選外科治療是胰十二指腸切除術(Whipple手術),其5年生存率達到50%~60%,手術病死率低於5%,並還有下降的趨勢,壺腹切除術目前還沒有大宗的病例隨訪以證明它的手術切除效果和胰十二指腸切除術相同。由於壺腹切除術的切除範圍受限制,大多數學者認爲壺腹切除術適用於較少見的良性腫瘤如:腫瘤,淋巴管瘤,平滑肌纖維瘤等。壺腹切除術的創傷雖然較小,但對手術者的技術水平要求高,並且亦可能發生嚴重併發症,當用於惡性腫瘤的局部切除時,重要一點是需要冷凍切片病理檢查作爲輔助,以保證手術切緣無殘留的腫瘤細胞。
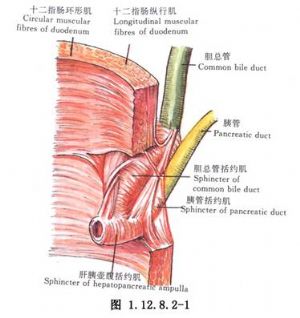
對於膽總管下端或十二指腸乳頭的良性腫瘤多主張採用局部切除,手術的大小和難易程度與腫瘤的位置及體積有關係。以往的壺腹切除方法是採用切開十二指腸途徑,在十二指腸內做乳頭和膽總管下端切除,此時顯露膽總管下端和胰管較困難。此方法的最大缺點是切除的範圍小,對膽總管下端的腫瘤切除不徹底,擴大切除時受限制。我們提出的十二指腸外徑路切除膽總管下端時則不受限制,並它可以顯露膽總管的全程,根據腫瘤發生的部位確定切除膽總管的長度,能較徹底地切除腫瘤,並且在需要時可同時施行胰十二指腸後方淋巴結清掃。但十二指腸外切除法的缺點是約30%的病人膽總管的胰腺段完全在胰腺實質內,需要切開一段胰腺實質,分離膽總管,手術有一定的難度。除壺腹部及乳頭的良性病變外,此種手術可用於選擇性膽總管下端癌和壺腹部癌切除,特別是對於一些高齡或全身情況差不能耐受胰十二指腸切除的病人,可考慮用這種方式。其效果好於單純支撐引流者(圖1.12.8.2-1)。
6 適應症
十二指腸外路徑壺腹腫瘤切除術適用於:
2.壺腹部癌早期未向胰頭侵犯,腫瘤僅侷限在十二指腸乳頭或膽總管下端,全身情況差不能承受胰十二指腸根治術手術。但因手術只侷限在十二指腸乳頭部,很容易切緣殘留腫瘤細胞,在惡性腫瘤病人時應嚴格選擇。
7 禁忌症
1.十二指腸乳頭或膽總管下端癌已有周圍組織侵犯,超出局部切除的範圍。
3.對於全身情況好可以承受胰十二指腸根治術的病人儘量不做局部切除,因局部切除這種方法有侷限性,切除的範圍和淋巴結清掃都受到限制。
8 術前準備
手術前需做纖維十二指腸鏡檢查,仔細觀察十二指腸乳頭的病變範圍,評估是否可做局部切除。並取組織活檢確定病變的性質。
4.糾正常有的低鉀和低鈉等電解質紊亂。
5.對因進食量過少有明顯營養不良者,術前1周開始靜脈內補充營養,輸全血及血漿以糾正貧血及低蛋白血症。
6.對有梗阻性黃疸病人,術前1周口服膽鹽製劑,以減少腸道內細菌滋生。
8.應用預防性抗生素。
9.血清膽紅素>171μmol/L的病人,身體情況尚適宜手術者,不強調常規使用術前經肝穿刺膽管引流(PTBD)以降低黃疸,若已行PTBD者,應特別注意由於大量的膽汁喪失可能引起的電解質紊亂,一般在引流後2~3周施行手術,注意預防由PTBD所引起的膽道感染。經皮經肝膽囊穿刺引流亦可以達到相同的目的。在條件具備的情況下,可行術前經內鏡置管引流,通過膽總管開口放入一較粗的特製的內置引流管至梗阻的上方,可使病人情況較快改善。
10.術前放置胃腸減壓管。
10 手術步驟
1.切口爲胰十二指腸根治術採用的右肋緣下斜切口,比膽囊切除的切口要低,亦可用右上腹直肌切口。
2.進腹後先做腹腔內探查,重點在肝臟,胰腺上、下緣、胰頭後方淋巴結以及十二指腸乳頭病變的大小。需注意腫瘤的侵犯範圍有時和十二指腸鏡下所觀察的不一致,鏡下看起來很侷限,但手術中探查腫瘤已侵犯胰腺實質,不能做局部切除。
3.在十二指腸外側做Kocher切口,切開腹膜,完全遊離十二指腸的降段,將十二指腸完全翻起。在十二指腸上緣膽總管前壁正中縫兩針牽引線,在兩線之間縱行切開膽總管。用金屬膽道探子插入膽總管中,一直下探至膽總管下端十二指腸乳頭處,確定乳頭的所在位置。把十二指腸向內翻,暴露膽總管的走向。膽總管在胰腺段內的位置有多種形式,但常見有2/3膽總管是包裹在胰腺組織中,所以需要將膽總管外包裹的胰腺組織從十二指腸附着處分開,邊緣縫合結紮。
4.在膽總管進入十二指腸前,用金屬探子頂起膽管壁,在距腫瘤2cm或距乳頭2cm的膽管壁上縫牽引線後在膽總管外側橫行切開膽總管。切口用縫線牽引,切斷膽總管外側壁和前壁(圖1.12.8.2-2)。
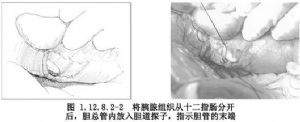
5.再沿十二指腸乳頭環向切開十二指腸腸壁,將十二指腸乳頭翻出十二指腸外。並用組織鉗提起(圖1.12.8.2-3)。

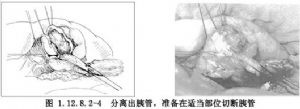
6.在乳頭處5~6點鐘的地方,要注意胰管開口。在切開時胰管是無特別顏色的管道,粗約0.3cm。切開胰管後,在胰管中放入硅膠管起支撐引流作用(圖1.12.8.2-4~1.12.8.2-6)。
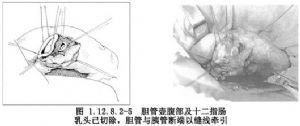
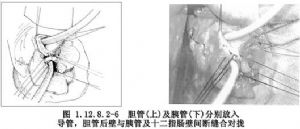
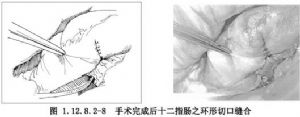
7.邊切邊間斷縫合將膽總管下端及十二指腸乳頭一塊切除,將十二指腸壁和膽總管後壁縫合對攏。把膽總管和胰管縫數針,再將胰管和十二指腸黏膜縫合數針。把胰管引流管放入十二指腸遠端或經膽總管前壁分別引出(圖1.12.8.2-7)。膽總管內置T形管,間斷縫合膽總管切口。把胃管放置在十二指腸內做胃腸內吸引。然後將膽總管開口的前壁和十二指腸做間斷內翻縫合,兩層縫合(圖1.12.8.2-8)。外加網膜組織覆蓋切口。沖洗手術野,在十二指腸外側放置乳膠管引流。

11 術中注意要點
1.膽總管切除的長度是根據腫瘤的部位所定,在惡性腫瘤,切緣應距腫瘤2cm以上,以保證腫瘤徹底切除,並且做術中組織冷凍切片病理檢查。
2.在切除十二指腸乳頭時,十二指腸腸壁不能切除太多,以免在吻合時造成困難。在十二指腸腸壁縫合時,尤其要避免有張力的縫合,以防吻合口裂開。
3.術中找胰管是關鍵,如果胰腺開口找不着,術後胰腺炎和胰瘻的可能性就大爲增加。所以在胰腺開口的部位要仔細尋找,並用紗布拭乾,檢查有無透明的胰液流出。胰管外觀可能呈“纖維索”狀,故注意避免誤將胰管當做纖維帶而結紮。