5 概述
大腦大靜脈AVM亦稱大腦大靜脈動脈瘤(vein of Galen aneurysm),是指大腦大靜脈呈動脈瘤樣擴張,有顱內大動脈的分支直接地或經畸形血管團間接地向此靜脈內供血。這類AVM比較少見,在全部顱內AVM中不到1%。Black等1984年收集文獻,成人的大腦大靜脈AVM總計不到50例。Johnston等1987年複習文獻加上他們自己的13例,共245例。多發生於初生兒和嬰幼兒。初生兒者預後最差,死亡率爲91.4%,手術與否結果無任何差異,死亡原因主要是充血性心力衰竭;1~12個月者,術後較好,但死亡率仍在31.7%,死亡原因主要爲腦積水;1歲以上者手術死亡率爲25.6%,但術後生存者有42.3%遺有重殘。
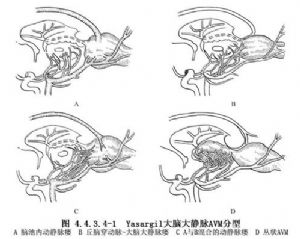
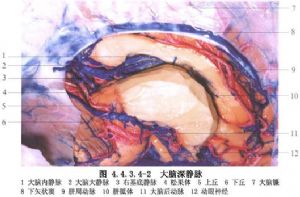
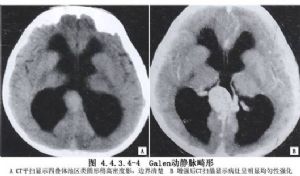
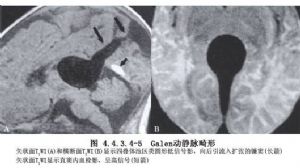
Yasargil(1988)在Litvak等(1960)將大腦大靜脈AVM分3型的基礎上,又改分爲4型:①純屬腦池內的動脈與大腦大靜脈之間形成的動靜脈瘻。供血動脈可爲單支或多支,多來源於大腦後動脈第4段、脈絡膜後動脈和胼周動脈(圖4.4.3.4-1A)。②丘腦穿動脈與大腦大靜脈之間形成的動靜脈瘻。正常情況下穿動脈是經腳間池進入中腦和間腦內,患此型AVM時,穿動脈擴張並紆曲,除了有分支供應正常腦實質外,在髓紋、繮三角和後聯合的平面離開腦實質,然後經大腦大靜脈池,進入大腦大靜脈。故此型的供血動脈是從腦外經過腦內再到腦外進入大腦大靜脈(圖4.4.3.4-1B)。③上述兩型兼而有之的混合型,也是最常見的一型。供血動脈是胼周動脈、大腦後動脈第4段以及基底動脈和丘腦穿動脈(圖4.4.3.4-1C)。以上三型並無畸形血管團,僅是供血動脈與呈壺腹狀擴大的大腦大靜脈直接交通形成的動靜脈竇。④叢狀AVM。是一個或幾個在中腦或丘腦內的畸形血管團的輸出靜脈,引流入大腦內靜脈、三角區內靜脈、基底靜脈或上述幾種靜脈聯合,然後引流入擴張的大腦大靜脈(圖4.4.3.4-1D)。(圖4.4.3.4-2~4.4.3.4-5)。

6 適應症
大腦大靜脈動靜脈畸形手術適用於:
1.第一型腦池內的AVM,手術容易顯露並能將動靜脈間異常交通予以消除。
2.有出血史的第二型或第三型AVM。
3.壓迫中腦、導水管引起梗阻性腦積水的二、三型AVM。
9 手術步驟
手術主要分兩步,即夾閉供血動脈和處理擴大的大腦大靜脈。手術可分二期進行,亦可一次施行。如夾閉供血動脈後效果明顯,亦可不再進行第二次手術。
9.1 1.手術入路
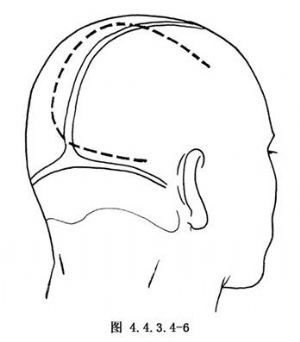
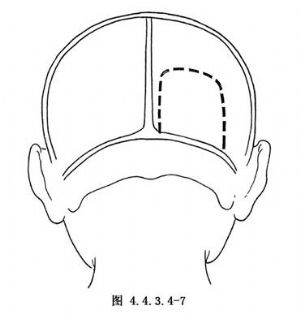
手術常用的入路有二種 ①取稍大的頂枕部切口,皮膚切口超過中線1~2cm(圖4.4.3.4-6),骨瓣內側緣達上矢狀竇,硬腦膜瓣翻向上矢狀竇側,手術在大腦鐮與大腦半球內側面之間分離,直達病變區(松果體區),從上向外再向前解剖病變。腦表面至上矢狀竇的橋靜脈可結紮切斷1、2支,以助切口的暴露。這種入路對處理病變前部和對側的供血動脈較爲方便。②取枕部切口幕上幕下聯合入路(圖4.4.3.6-7)。入顱後上抬枕葉,沿巖骨嵴後切開小腦幕至遊離緣,再將病變上方的大腦鐮切開至直竇,顯露病變後從外側向後解剖病變。此入路在處理對側供血動脈時有些不便。
9.2 2.顯露並阻斷供血動脈
手術達病變區後,將胼胝體池、結合臂池、四疊體池切開放出腦脊液。在外側切開環池,以顯露大腦後動脈和小腦上動脈。胼胝體壓部位於病變上前方,需將其上抬或切開約8mm。在壓部上方顯露胼周動脈的末端,然後即達畸形的頂端。電凝並切斷胼周動脈供血的分支。辨清大腦後動脈,在環池內和扣帶回峽部將之向末端分離直到進入畸形處(圖4.4.3.4-8),將供血動脈夾閉切斷。

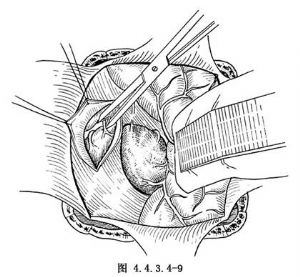
小腦上動脈位於環池和四疊體池內大腦後動脈的後方,找到其供血動脈的分支,一併夾閉切斷。如果腦血管造影片上提示還有供血動脈來自對側大腦後動脈和小腦上動脈,則在大腦鐮上做一開窗瓣(儘量保留下矢狀竇)。經過大腦鐮將對側的供血動脈夾閉切斷(圖4.4.3.9-9)。
供血動脈完全被夾閉時,可有以下表現:①擴張的大腦大靜脈“囊”縮小塌陷;②變爲靜脈顏色;③用手捫之震顫消失;④多普勒探測無動脈血流;⑤“囊”內血液的氧飽和度爲靜脈水平。
9.3 3.處理擴大的大腦大靜脈
當處理完所有的供血動脈後,主要的問題是如何處理膨大的大腦大靜脈。這時需要進一步沿第三腦室頂的後面,對着繮三角和髓紋的方向解剖到擴大靜脈的下方,將所有與“囊”有連屬的靜脈切斷。這一區域的靜脈,常常敷蓋在動脈上方,特別是枕內靜脈、三角區內外靜脈和基底靜脈,必要時可在早期先切斷這些靜脈的一支或幾支。一般此時即可終止手術,但在動脈瘤樣擴張的大腦大靜脈對第三腦室後部和腦幹有嚴重壓迫時,爲了解除壓迫尚需進一步處理。處理的方法有:①當證明“囊”已被血栓和鈣化完全填塞時,可行切除術。因這時腦深部靜脈已建立了充分的側支循環,血液由海綿竇系統引流。②對已有“囊”內血栓而未完全填塞者,先行血栓切除術,然後將“囊”進行摺疊縫合或行成形術。因擴張的“囊”壁厚而堅韌,縫合並不太困難,這樣做既能保持靜脈通暢,又能解除佔位性效應。
9.4 4.按常規關顱。
10 術中注意要點
此種手術,由於病變部位深在,解剖關係變異甚大,加之術野窄小,不易操作,尤其對細小血管必須細緻處理。在處理大腦大靜脈下方的靜脈時必須十分細心,一但出血應降低動脈壓,用輕柔的壓迫等待一些時間然後再電凝,注意切勿傷及丘腦下部。如果大腦內靜脈妨礙視野,可以電凝後切斷,因爲大腦大靜脈的高壓已不能使此靜脈正常引流。
11 術後處理
開顱術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
麻醉未清醒前應仰臥或側臥。清醒後應予牀頭抬高20°~30°,以利於頭部血液迴流,減輕水腫反應。
手術切口有引流者,術後24~48h內應嚴密觀察引流量,敷料溼時應及時更換。拔除引流後,無菌切口一般無需再換藥,直至拆線。但有感染徵象或已感染切口,或有滲漏者應及時更換敷料。
術後24~48h一般不予飲食,以免嘔吐。頻繁嘔吐可增加顱壓,爲術後一大禁忌。吞嚥障礙病人,食物易誤吸入氣管,引起窒息或吸入性肺炎,必須在完全清醒後,試行少量進食,證明無問題時方可進食。
應行腦血管造影複查。