6 概述
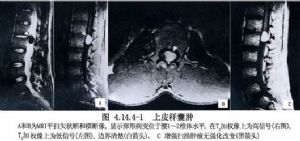
椎管內上皮樣囊腫是先天性腫瘤,起源於椎管內皮膚外胚葉的異位組織。此類囊腫發生於胸腰相接段脊髓、圓錐、馬尾處者較多(佔60%以上),約3/4位於脊髓外硬脊膜內,部分位於脊髓內,少數位於硬脊膜外。以青少年多見。部分病人可並有脊柱裂、腰背部正中皮膚軟組織異常,如多毛、色素沉着及潛毛竇等。囊腫位於胸段椎管時可出現嚴重的痙攣性截癱,常無疼痛,發生於腰段椎管時臨牀上以腰腿疼痛、括約肌功能障礙爲主要症狀。X線平片可見局部椎弓根內緣和椎體後緣骨質吸收的椎管內佔位病變影像,MRI檢查可確診(圖4.14.4-1)。
9 術前準備
1.全身一般性準備 根據病情與檢查,積極改善病人的全身情況,給予各種必要的補充與糾正。
2.有便祕者,術前給予緩瀉劑,術前夜給予灌腸。有排尿障礙者,術前應導尿,留置導尿管。
3.頸部病變影響呼吸者,術前應進行深呼吸、咳嗽等訓練,術前幾天可開始霧化吸入,必要時給予抗生素。
4.術後需俯臥者,應提前進行俯臥位訓練,使病人能適應此臥位。
5.術前晚給予鎮靜劑,苯巴比妥0.1g。
6.術前6~8h內禁食。
7.術前日準備手術野皮膚,清洗剃毛,範圍要超過切口四周15cm以上。頸部手術應剃去枕部頭髮。
9.術前定位 術前應定出預定切除椎板的脊椎位置,最簡便的方法是根據體表標誌定位。常用的體表標誌有:①頸後下方第1個後突最高的棘突是第7頸椎棘突;②雙臂自然下垂,兩側肩胛崗內端連線通過第3胸椎棘突;③雙臂自然下垂,兩側肩胛骨下角的連線,通過第6胸椎棘突;④臍水平相當於第3腰椎棘突;⑤兩側髂嵴最高點連線,通過第4腰椎棘突;⑥兩側髂後上棘連線相當於第2骶椎椎體。
由於體形的差異,按上述標誌定位可能有1~2個棘突的誤差。爲避免誤差,可先根據體表標誌定位,再在相應棘突的體表上用膠布粘着一鉛字,攝X線片後,從X線片上鉛字的位置覈定手術部位。
11 手術步驟
11.1 1.手術切口
與其他椎管內腫瘤手術相同,但合併有病變部位的皮膚軟組織異常時,切口的中段應變成梭形,將該異常結構切除。
11.2 2.椎板切除
以充分顯露出病變爲度,切勿向外超過關節突,以保持脊柱的穩定性。
11.3 3.硬脊膜切開
在硬脊膜囊的兩側各做一牽引縫線後在中線切開硬脊膜。
11.4 4.囊腫切除
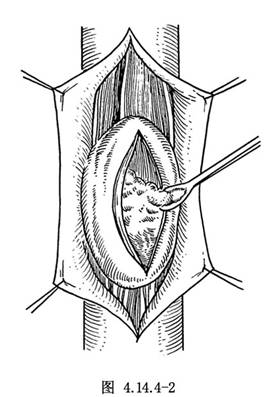
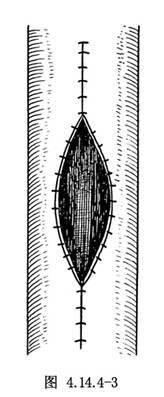
若上皮樣囊腫位於椎管內硬脊膜外,因囊腫有完整包膜,可將其與周圍組織遊離後摘出。如囊腫位於硬脊膜內,其包膜可厚薄不一,且常與脊髓和神經根發生粘連。囊內容可爲淡黃色或棕褐色液體,內含晶瑩發亮的角化物微粒,也可爲實質性,內含乳白色有光澤且柔軟的角化物。在切開上皮樣囊腫的包膜前,病變周圍的蛛網膜下腔要用溼鹽水棉片填塞保護,以防囊內容流入而引起化學性腦脊膜炎。切開囊壁後囊內容若爲水樣,可用吸引器吸除,並反覆用生理鹽水沖洗乾淨,與脊髓或神經根粘連不嚴重的囊壁可用銳器或雙極電凝分離,然後切除之。囊腫爲實質性者可先切開包膜。用刮匙或吸引器將囊內容清除後再切除包膜。發生於硬腦膜下或脊髓內的上皮樣囊腫,其包膜常與脊髓或神經根緊密粘連而不能全部切除,爲了不損傷馬尾和脊髓,只能做包膜切開,清除囊內容物(圖4.14.4-2)。囊壁完整時,腔內可塗以10%甲醛液或75%乙醇,再以生理鹽水沖洗,然後將囊腫包膜的切緣與硬脊膜切口做袋形縫合(圖4.14.4-3),使囊內容流入硬脊膜外腔。此類囊腫生長緩慢,故在術後都有較長時間的症狀緩解期。
11.5 5.切口縫合
12 術中注意要點
1.硬脊膜內或脊髓內上皮樣囊腫與馬尾神經或脊髓廣泛粘連,即便在顯微外科技術應用下,包膜剝離亦很困難時,只能做內容清除,然後行包膜切口與硬脊膜切口的袋形縫合,可以緩解病情。
2.上皮樣囊腫包膜僅與1~2根神經根嚴重粘連,或與脊髓有侷限性粘連,在這種情況下,爲了全切病變獲得治癒,可以考慮切斷1~2根馬尾神經,或造成輕度脊髓損傷,爭取全切治癒,但應徵得病人和家屬的同意。
14 併發症
14.1 1.硬脊膜外血腫
椎旁肌肉、椎骨和硬脊膜外靜脈叢止血不徹底,術後可形成血腫,造成肢體癱瘓加重,多在術後72h內發生。即使在放置引流管的情況下也可發生血腫。如出現這種現象,應積極檢查,清除血腫,徹底止血。
14.2 2.脊髓水腫
常因手術操作損傷脊髓造成,臨牀表現類似血腫。治療以脫水、激素爲主;嚴重者如硬脊膜已縫合,可再次手術,開放硬脊膜。
14.3 3.腦脊液漏
多因硬脊膜和(或)肌肉層縫合不嚴引起。如有引流,應提前拔除。漏液少者換藥觀察,不能停止或漏液多者,應在手術室縫合漏口。
14.4 4.切口感染、裂開
一般情況較差,切口癒合能力不良或腦脊液漏者易發生。術中應注意無菌操作。術後除抗生素治療外,應積極改善全身情況,特別注意蛋白質及多種維生素的補充。特殊部位如肩胛之間,應加強肌肉層縫合。