2 別名
operations of tethered cord syndrome;終絲牽張綜合徵的手術;operations of tight terminal filum syndrome;神經管缺損的手術
5 概述
脊髓栓系綜合徵(tethered spinal cord syndrome),又稱終絲牽張綜合徵(tight terminal filum syndrome)是一種神經軸先天性畸形。其病理變化主要爲終絲增粗並張力增高,牽拉脊髓圓錐下移,引起神經功能障礙,常合併硬脊膜內(外)脂肪瘤。兒童脊髓圓錐低於L2平面被認爲有脊髓栓系。其主要表現爲:可出現上運動神經元性癱瘓,亦可表現爲下運動神經元性癱瘓,下肢及鞍區感覺減退,多伴有大小便控制功能差。1975年Anderson及1976年Hoffman和Hendrick等分別報道脊髓栓系綜合徵的臨牀特徵、診斷和手術療效。1981年Yamada等研製成功終絲牽張的實驗模型,觀察到腰骶部神經細胞發生代謝障礙,出現進行性的神經功能缺損。若及時解除終絲對圓錐的牽拉,可改善代謝,促進神經功能的恢復。由於實驗模型的成功,使該綜合徵的發病機製得以闡明。本病可見於新生兒~21歲,5~10歲和10~15歲兩組病人佔大多數。無明顯性別差異。手術的目的是切斷終絲,釋放終絲對圓錐的牽拉,恢復脊髓的活動度,切除伴發的硬脊膜內(外)脂肪瘤,解除對圓錐和馬尾神經的壓迫,達到神經功能的恢復。本病與其他先天性畸形疾患一樣,若能早期診斷,及時治療,療效一般良好。診斷較遲的病例,通過手術治療,也能阻止下肢運動功能障礙和排尿障礙的進一步發展。術後,絕大部分病人的疼痛(包括脊柱側彎性疼痛)消失或減輕。75%病人在矯形外科治療的配合下,下肢運動功能障礙顯著好轉。25%病人因診治過晚,術後症狀無明顯進步。大部分病人感覺功能異常好轉或恢復,皮膚慢性潰瘍部分癒合。排尿障礙顯著改善,可部分或全部恢復膀胱括約肌功能。
8 術前準備
1.影像學檢查 通過X線、CT或MRI檢查正側位,確定脊髓栓系綜合徵的診斷或合併畸形。
2.電生理學檢查 可做肌電圖或脊髓誘發電位檢查,以瞭解有無脊髓神經損傷,並作爲手術後觀察損傷恢復程度的對照。
4.術前定位 術前一天做臨牀定位,以求術中入路準確無誤。
10 手術步驟
10.1 1.切口
腰骶後正中切口。
10.2 2.顯露
分層切開皮膚、皮下組織、深筋膜和棘上韌帶,向棘突兩側剝離並牽開椎旁肌。顯露並做L4、L5或S1的椎板切除術,暴露硬脊膜。如有潛毛竇,先予以遊離,追索至椎板裂及至硬脊膜,然後再切除。將病變區之瘢痕、軟骨、異常骨質、嵌入之肌肉、增厚的黃韌帶和粘連帶切除,解除對硬脊膜囊與脊髓的壓迫。
10.3 3.顯露外終絲並予切斷
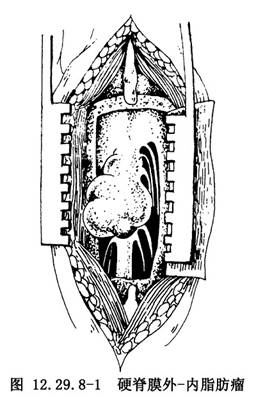
椎板切除常須達到骶下段,以便顯露外終絲。終絲常變粗,纖維性變,或有脂肪沉積,甚至形成脂肪瘤,或有纖維瘤。遊離之後,予以電凝,切斷終絲,將合併之脂肪瘤或纖維瘤予以切除(圖12.29.8-1)。
10.4 4.硬脊膜切開探查
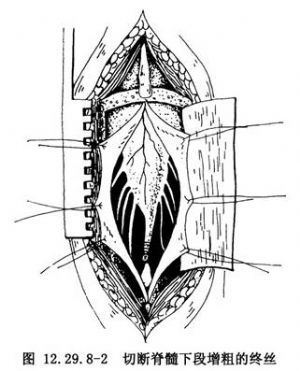
不是每一例都需要切開硬脊膜探查。發現瘢痕、粘連帶引向脊膜內或疑有合併腫瘤者,則必須切開硬脊膜,探查脊髓與神經根。手術宜在手術顯微鏡下進行。切開硬脊膜時,注意其下的神經組織。對脊髓、神經之間及與硬脊膜之緊密粘連,用銳刀或顯微手術剪切開,不做鈍性分離,以免挫傷神經組織。將所見到的粘連一一予以切開,達到使神經組織充分遊離。內終絲如有牽張,亦予切斷(圖12.29.8-2)。
10.5 5.間斷或連續縫合硬脊膜
用絲線嚴密縫合硬脊膜。硬脊膜缺損可用自體闊筋膜或同種異體硬腦膜修補,並用人血漿纖維素或其他組織固定,防止產生假性脊膜膨出。
10.6 6.縫合
11 術中注意要點
1.最重要的是查明病理狀況,確實做到能夠解除脊髓栓系與受壓狀態。
2.必須對終絲確認,並分開與之並行的骶神經細支,避免損傷。常有終絲動脈與內終絲伴行,注意電凝止血。
3.部分病例的終絲外觀不增粗,但圓錐下移,終絲有較大的牽拉張力。藉助於監護儀器,可在電視屏上顯示馬尾神經的刺激反應,觀察肛門括約肌的功能,以利鑑別馬尾神經和終絲。
4.若伴發硬脊膜內、外脂肪瘤,可一併分離切除腫瘤。對較大的脂肪瘤,可先用超聲外科吸引器做脂肪瘤內減壓,再用顯微剝離子分離脂肪瘤和圓錐、馬尾神經的粘連,儘可能切除腫瘤,不損傷神經組織。若硬脊膜內脂肪瘤與脊髓圓錐、馬尾神經緊密粘連,可做脂肪瘤部分切除術。