5 概述
舌骨下肌皮瓣轉移修復舌及口底的重建術用於舌癌切除後的舌缺損修復。舌骨下肌皮瓣,20世紀80年代由王弘士首先提出,爲以甲狀腺上動脈爲蒂的、帶舌骨下肌羣的肌皮瓣,用來轉移作舌及口底的重建。該皮瓣技術操作簡便,血供較豐富,抗感染力較強,又靠近口腔,故成活率較高。
在20世紀70年代前,舌癌切除後的舌缺損修復大多采用簡單的直接縫合,以達到消滅創面的目的。曾有用義舌來恢復舌癌切除後的舌功能,但由於膺復體在用於輔助進食及語言等方面,均不方便,未能普及。至20世紀70年代末期,由於頜面整復外科,特別是顯微外科的不斷髮展,爲舌癌切除後的重建開闢了一條新的途徑。1975年日本的田代英雄提出用胸鎖乳突肌複合皮瓣重建舌根部,1977年Lesh提出帶蒂的胸三角皮瓣修復舌、口底及下頜等部位缺損,1978年Matutic報道了用胸鎖乳突肌加額瓣作舌的重建術,1980年王弘士等人提出用舌骨下肌羣皮瓣進行舌的重建術。以上均爲用區域性皮瓣帶蒂轉移的舌重建術,其優點是手術較遊離皮瓣簡單,而且皮瓣的成活率較高,是臨牀多選用的一種舌整復的方法。但其缺點是舌癌往往早期轉移,區域性皮瓣有時難以選擇,同時供區的消滅也得另行設計皮瓣轉移,往往給手術帶來困難,同時還因創傷較大,出血較多,給病人恢復健康也帶來一定影響。
由於顯微外科的進展,1977年Panje採用腹股溝皮瓣遊離移植修復口內軟組織缺損6例中,包含2例舌大部切除的修復獲得成功,1979年Brien等應用足背皮瓣等修復口腔的缺損,1980年長征醫院首先用前臂遊離皮瓣移植重建舌外形和功能獲得成功。該皮瓣遊離移植成活率高,血管粗,吻合容易,皮瓣本身質地好,厚薄適中,易於造形,是進行舌缺損修復與再造的較理想的遊離皮瓣。舌再造的方法還很多,除上述外,還有股內側皮瓣、背闊肌皮瓣、上臂內側皮瓣以及肩胛皮瓣;帶蒂皮瓣還有胸大肌皮瓣和額部皮瓣等,可以根據缺損的實際情況和可能,以及術者的經驗來進行選擇。
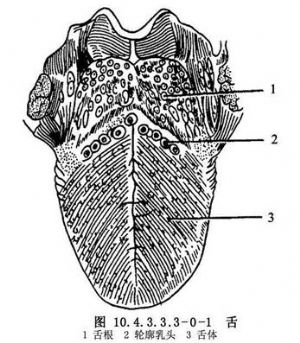
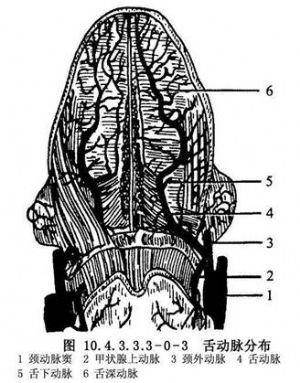
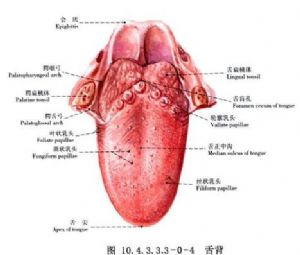
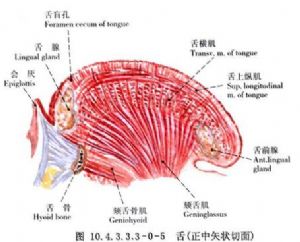
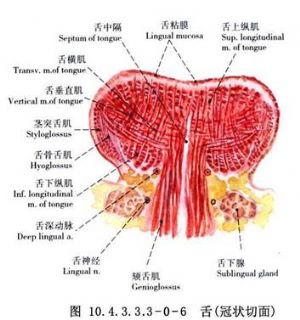
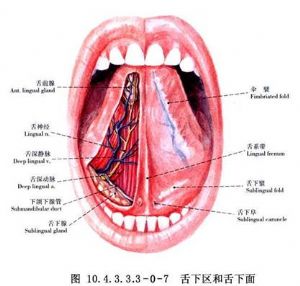
舌的應用解剖:舌是一肌性器官,前2/3爲舌體,後1/3爲舌根,前後以輪廓乳頭爲界。舌體爲活動部分,舌正中溝將舌分爲左右兩半。舌背有菌狀、絲狀和葉狀乳頭。各乳頭與肌肉緊密相連,舌腹黏膜平滑而薄(圖10.4.3.3.3-0-1)。舌部肌肉分舌內肌及舌外肌兩組。舌內肌有舌上、下縱肌、舌橫肌和舌直肌,舌外肌有頦舌肌、舌骨舌肌、莖突舌骨肌、舌齶肌、舌嚥肌;除舌齶肌受副神經及迷走神經咽叢支配外,其餘均由舌下神經支配(圖10.4.3.3.3-0-2)。舌的血運豐富,它的動脈是舌動脈及其終末支舌深動脈(圖10.4.3.3.3-0-3~10.4.3.3.3-0-7)。

10 手術步驟
10.1 1.設計及切口
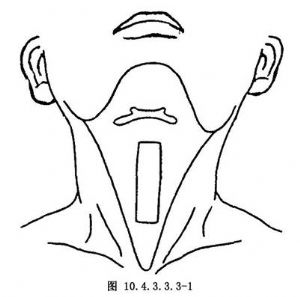
沿胸骨舌骨肌外側作與之平行的切口以及與舌骨下緣和胸骨上切跡平行的切口,使之成爲大小約10cm×4cm的長方形皮瓣(圖10.4.3.3.3-1)。
10.2 2.切開皮膚、皮下組織、肌肉
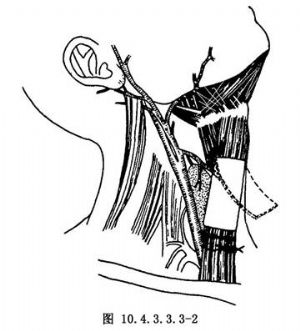
從甲狀腺包膜(含部分包膜)下翻起肌皮瓣,但分離至甲狀腺上極兩側時,應特別注意保護甲狀腺上動脈,勿損傷之(圖10.4.3.3.3-2,10.4.3.3.3-3)。因其作爲肌皮瓣的供血動脈。與動脈伴行的靜脈作爲迴流靜脈,需要帶神經時則選擇支配帶狀肌的舌下神經降支。

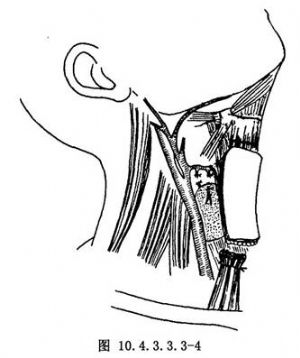
在胸骨切跡上離斷胸骨舌骨肌及胸骨甲狀肌後,沿此肌深面,包括甲狀腺包膜之淺層,向上分離,貼近甲狀腺上極處,切斷結紮甲狀腺上動脈分佈至腺體之細支,保留甲狀腺上動脈的主幹及其進入帶狀肌的分支,使之與甲狀腺分離(圖10.4.3.3.3-4)。上端在貼近帶狀肌於甲狀軟骨及舌骨處的止點處切斷帶狀肌,形成一個帶血管神經的帶狀肌的島狀皮瓣,儘可能帶有血管神經蒂,以增加該肌皮瓣的血供,有利於修復,但有時爲了便於肌皮瓣的轉移,也可切斷一側的血管蒂。
10.3 3.皮瓣轉移
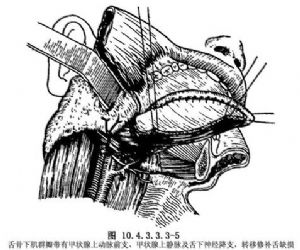
舌癌切除後,皮瓣即可轉移入口內,將皮瓣的胸骨端與舌根緣創面縫合,而皮瓣的另一端重建舌的遊離端,這樣皮瓣需進行180°的轉彎折疊,注意保持血管的供應,不使之過度扭曲(圖10.4.3.3.3-5)。
10.4 4.關閉供區創面
頸前區的缺損,再用胸三角皮瓣轉移修復,而胸肩峯處的缺損可以直接拉攏來消滅創面。置負壓引流管。
10.5 5.估計術後可能影響呼吸道通暢者,術畢拔管前應行氣管造口術。
11 術中注意要點
1.不能損傷甲狀腺上動脈的主幹及其營養帶狀肌的分支,但可結紮分佈至甲狀腺的各細支,結紮前要仔細辨認。
2.分離與切取肌皮瓣時,肌肉與皮膚的邊緣要作暫時性的間斷縫合,避免皮瓣與肌肉之間撕脫而損害肌肉至皮膚的血管穿支。
3.皮瓣向口內作修復時,隨時要注意血管蒂的扭曲度,不應使其摺疊過久而發生血運不良。
4.供瓣不能作拉攏縫合,或拉攏過緊,均應作鄰近皮瓣修復。