7 乳房相關解剖
乳房由腺體、脂肪和纖維組織構成。乳腺由表皮衍生而來,位於網狀筋膜組織中。乳頭是表皮的棘狀突層的局部增生。乳腺的生理活動受垂體前葉激素、腎上腺皮質激素和性激素等多種激素所制約,併產生相應組織結構上的變化。成年女性乳房位於淺筋膜所構成的囊內,上下位居4~5個肋間,上界一般在第2肋水平。兩側外界達腋中線。腺體的外上部向腋窩突出爲乳腺尾葉。
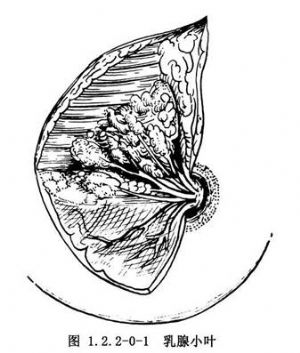
乳腺的中心爲乳頭,周圍爲環狀乳暈。乳房的包囊是胸淺筋膜,它向乳房深部延伸,將乳腺分隔成約20個呈放射狀排列的乳腺小葉,小葉間爲蜂窩樣脂肪組織。每個乳腺小葉均有相應的輸乳管,開口於乳頭。近乳頭部位的乳管擴大稱爲輸乳管竇(圖1.2.2-0-1)。每個輸乳管的周圍有纖維束(Cooper)韌帶與皮膚以及胸大肌筋膜相連(圖1.2.2-0-2)。

乳房的淋巴管非常豐富,主要的迴流途徑是腋窩淋巴結和內乳淋巴結。
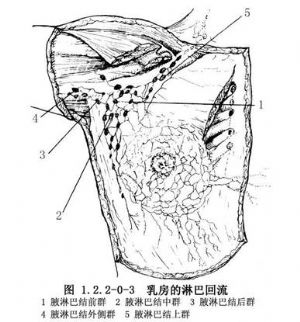
腋窩淋巴結可分爲外、前、後、內和中央5羣。外側羣在腋動、靜脈周圍;前羣位於前鋸肌淺面、胸小肌下緣和胸外側動脈,乳腺癌轉移首先侵及這羣淋巴結;後羣位於腋窩後側壁,沿肩胛下血管分佈;中央羣在腋窩基底中央,腋筋膜深面的疏鬆脂肪結締組織內,各羣淋巴結在此匯合;內側羣位於胸小肌上方的深面,其輸出管集合爲鎖骨下干與頸外側淋巴結相通,鎖骨下淋巴幹,左側注入胸導管,右側注入右淋巴導管(圖1.2.2-0-3)。
胸骨旁淋巴結沿胸廓內血管排列,乳腺內側部和胸前壁的淺組和深組淋巴管匯入此組淋巴結,繼而經肋間淋巴管匯入縱隔或鎖骨上淋巴結(圖1.2.2-0-4)。
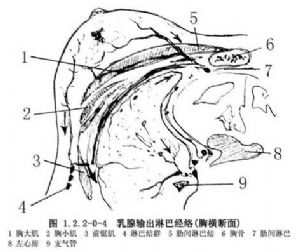
乳房下內側的淋巴管,穿過腹前壁上方,在膈下間隙匯入肝淋巴管。乳房深面的淋巴管穿過胸肌注入鎖骨下淋巴結。乳房淺層的淋巴管與皮膚淋巴管有廣泛聯繫。癌腫由此可轉移至對側乳房和腋窩(圖1.2.2-0-4)。
乳房的血液供應主要來自胸外側動脈、胸廓內動脈的肋間穿支和肋間動脈的外側支。
8 適應症
全乳房切除術適用於:
2.慢性囊性乳腺病,病變廣泛,懷疑有癌前期病變者,有相對的病側乳腺全切除的指徵。
11 手術步驟
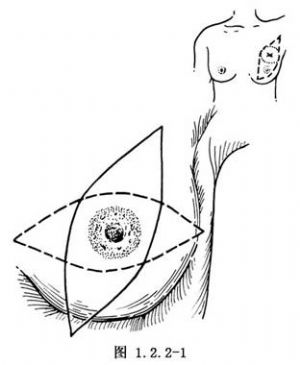
1.上肢外展90°,根據乳房大小設計切口。胸部寬,乳房豐滿者可在第2~6肋間做縱向梭形切口。胸部瘦窄的病人,可酌情做橫式梭形切口,如系原位癌或早期癌症,切緣應距腫瘤5cm(圖1.2.2-1)。
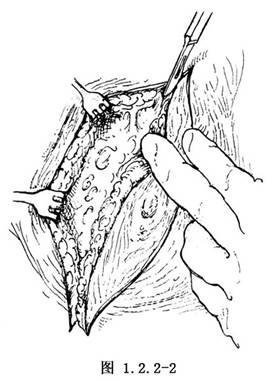
2.切開皮層和皮下組織,在脂肪層銳性解剖分離兩側皮瓣,內至胸骨緣,外至胸大肌外側緣。注意腋前部的副乳腺應包括在切除範圍之內(圖1.2.2-2)。
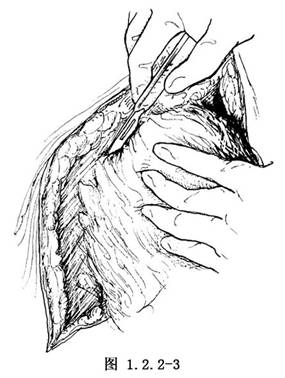
3.沿胸大肌筋膜表面分離乳腺組織,可酌情自內上方至外下方腋前線處,將乳腺組織切除(圖1.2.2-3)。
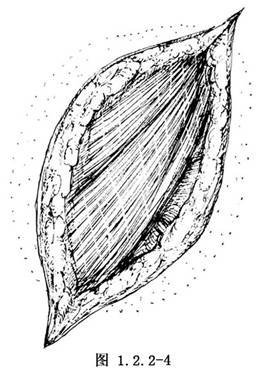
4.遇胸壁的血管穿支需仔細止血。肋間、胸廓內動脈應縫扎止血,滲血多的創面用溼熱紗布覆蓋有利於止血。若切口中部縫合張力較大,可適做潛行分離(圖1.2.2-4)。
5.乳房組織切除後,清洗創口,清除殘留的血凝塊、脫落的脂肪和結締組織,在切口最低位或切口外側方戳孔置入有側孔的引流管或橡皮卷,妥善固定在皮膚上或用安全針固定於引流物上以免脫位。大的殘腔內宜用負壓引流管,引流效果更好(圖1.2.2-5)。

6.按層縫合皮下組織和皮膚,如病人屬瘢痕體質,其切口可略呈Z形,癒合情況較好。切口用紗布墊適當加壓包紮。24~48h後取出引流管。
13 併發症
1.切口皮瓣壞死是常見的併發症之一。常因切除的皮膚過多,縫合時皮緣有張力,或縫合不正確地使皮瓣邊緣成角,局部血循環障礙,影響切口癒合。
2.遇創面大,皮瓣緣難以對合時,應酌情潛行遊離皮瓣下的脂肪組織直至切口中部皮膚張力不大爲止。切口的縫緣不應過緊,以免線腳處缺血、感染。
3.創口皮下積血或積液,多因創面大,手術中未能徹底止血,在皮瓣下又有來自切斷的毛細淋巴管的廣泛淋巴滲出液所致。手術中放置的引流管位置不當或創面縫合後未能在創面上適當地加壓,也可導致此種併發症。
處理的方法是,術後24h檢查創口,有積血者應改善引流。在48h後仍積血、積液,應做局部穿刺,吸淨聚儲的血清或在局部做切口旁小切口置入硅膠管做負壓吸引。少數情況下可經原切口拆除1或2針縫線排出積血、積液後加壓包紮。