2 別名
顳下頜關節低位成形術;low position temporomandibular arthroplasty;low position arthroplasty of TMJ
9 顳下頜關節手術徑路
進入顳下頜關節手術途徑有許多種,但基本手術進路有耳前、耳後、耳周、口內和頜下切口。理想的切口要求顯露充分,不損傷面神經,並最少損害容貌。術者必須熟悉解剖,瞭解每一切口的特點,根據病變的性質、範圍和手術類型作出選擇。
(1)耳前切口:耳前切口是暴露顳下頜關節的主要途徑,接近髁狀突,易於進入和直接暴露關節,特別對關節外側面和前面的顯露較好,是最常用的一種切口。缺點是解剖路線通過富於血管及面神經分佈區,影響手術野的暴露,且有損傷面神經顳支及顴支的危險。另外遺留耳前瘢痕,對面容有一定的影響。耳前切口形式有各種變異,但基本皮膚切口都位於關節後耳麪皮膚交界處,切口下端不超過耳垂附着,以防損傷面神經幹,切口的上端以不同角度向顳部髮際內和耳前延伸,如耳前垂直切口、角形切口、柺杖形切口(圖10.6.1.5-0-22)、問號形切口及倒“L”形切口等。

①耳前垂直切口:
A.切口設計:切口線自耳輪腳開始,沿耳前褶皺向下至耳垂附着處,必要時切口線上端可再往上延伸。
B.切開與翻瓣:沿切口線切開皮膚及皮下組織,作皮下潛行分離,向前翻開皮瓣約2cm,並縫合固定到前方皮膚上以作牽引。
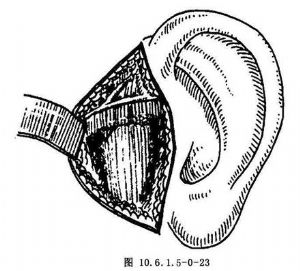
C.顯露關節囊:在切口內沿外耳道軟骨與腮腺筋膜之間向深部分離,暴露出顴弓根部。然後移動下頜骨,觸及髁狀突的位置後,繼續作鈍性解剖,顯露關節窩外側緣與關節囊(圖10.6.1.5-0-23)。此時淺面重要結構,包括顳淺動靜脈、腮腺和經過這個區域的面神經分支,都被牽拉到前方而不致損傷。
②耳前角形切口:
A.切口設計:先用亞甲藍在皮膚上域出髁狀突、關節窩、關節結節及顴弓的骨性標誌,再沿耳前褶皺作垂直切口線,上平顴弓,下不超過耳垂,然後在顴弓平面作一水平切口線,此切口與垂直切口上端成直角或鈍角,長約2.5cm左右。
B.切開與翻瓣:沿切口線切開皮膚,自腮腺筋膜淺面剝離,向前下翻開皮瓣,可將皮瓣縫合固定於前方皮膚上。垂直切口不宜切開太深,注意勿損傷顳淺動、靜脈及耳顳神經,顯露後可將其拉向後方。向下分離深部組織勿超過耳垂標誌,以防損傷面神經幹。
C.解剖面神經、顯露關節囊:同皮膚水平切口一致切開腮腺嚼肌筋膜,沿此切口用鈍分離法解剖面神經顳支與顴支,覓見後,即沿神經走向從腮腺實質中予以遊離,用橡皮片將其牽拉向前方保護之(圖10.6.1.5-0-24)。再與皮膚垂直切口一致切開腮腺嚼肌筋膜,自腮腺內分出顳淺動、靜脈及耳顳神經並拉向後方,此時若遇到面橫動脈則需切斷結紮,然後向前下翻開腮腺及其筋膜組織瓣,即可顯露顳下頜韌帶及關節囊。

③耳前柺杖形切口:
A.切口設計:自耳輪腳沿耳前褶皺向下作一垂直切口,下端止於耳垂附着處,再由此切口的上端向前上髮際內作一斜切口,長約2.5cm,兩切口夾角約120°~150°,轉彎處使呈弧形(圖10.6.1.5-0-22)。
B.切開與分離:沿切口線切開皮膚與皮下組織,在顳部將切口加深至顳筋膜,在垂直切口內自外耳道軟骨和腮腺後緣之間作鈍性分離,將顳淺血管自腮腺上極分出,牽至傷口後方或予以切斷結紮,即可向前推開腮腺,顯露關節囊後面。
C.掀起筋膜組織瓣、顯露關節囊:自顴弓根處斜向前上與皮膚切口一致切開顳筋膜淺層,自顳筋膜深淺兩層之間向下分離至顴弓上緣,切開顳筋膜淺層在顴弓外側面的附麗,再用骨膜剝離器自骨面向下剝離,剝開腮腺嚼肌筋膜在顴弓下緣的附麗,再繼續向下分離,即可掀起包含顳筋膜、顴弓骨膜、腮腺嚼肌筋膜及其淺層結構的組織瓣(圖10.6.1.5-0-25),充分顯露顳下頜韌帶及關節囊(圖10.6.1.5-0-26),面神經分支在此組織瓣內而得到保護。


(2)耳後切口:切口自耳郭上附着髮際處開始,旁開耳郭後褶皺3~5mm,向下延伸至乳突尖(圖10.6.1.5-0-27)。切開皮膚、皮下組織及耳後肌,深至乳突筋膜及其上方顳筋膜的淺面。在此平面圍繞外耳道向前分離,通過鈍性和銳性解剖,顯露外耳道上面和下面,於骨性和軟骨外耳道交界處將其完全切斷。然後在耳後切口的上面切開顳筋膜,自顳肌表面向前下分離到顳筋膜深淺兩層分叉處,抬起顳筋膜淺層及其在顴弓上緣的附着處,再切開顴弓根處骨膜,向前下剝離,分開附着在顴弓下緣的腮腺嚼肌筋膜即可顯露顳下頜韌帶及關節囊(圖10.6.1.5-0-28)。
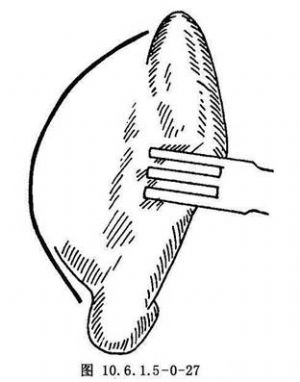

耳後切口瘢痕隱蔽,很少有面神經顳支損傷的危險,對關節手術能提供良好的顯露,但可引起外耳道狹窄及耳軟骨感染,臨牀上已很少應用。
(3)耳周切口:耳周切口自耳屏前向上,至耳輪上附着處轉向後,沿耳郭附着根部向後下至乳突尖(圖10.6.1.5-0-29)。切口上後部分可直接切到骨面,自骨面向前下剝離,暴露顴弓根部及關節窩。軟骨性外耳道很容易自骨膜遊離,除其最下緣外,均可遊離到與骨性外耳道接合處。切口耳前部分,在無血管平面直接加深到軟骨性外耳道。耳前和耳後切口分離至骨膜後,在顴弓根上方相連接,將關節凹淺面組織拉向前方以暴露關節囊淺面,由於耳被拉至後下方,而獲得關節區有效暴露(圖10.6.1.5-0-30)。
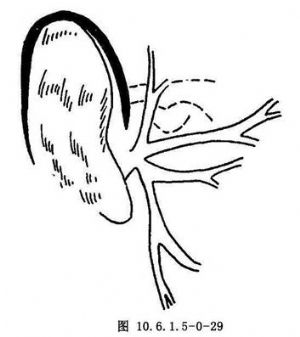

耳周切口實際爲耳後和耳前切口的聯合,具有耳後切口的優點,但不切斷軟骨外耳道,避免了外耳道狹窄和軟骨感染的危險。
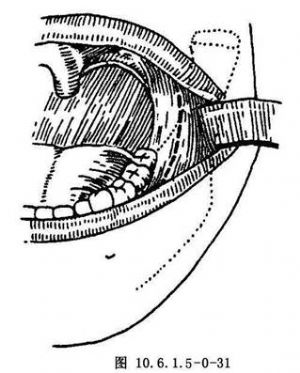
(4)口內切口:切口由咬 平面上方1cm,沿下頜升支前緣垂直向下,再向前延伸至下頜第3磨牙頰側(圖10.6.1.5-0-31)。全層切開至骨面,向上翻轉黏骨膜瓣直到顳肌附着處。然後向後作骨膜下剝離,顯露升支外側面及髁狀突頸部,再將升支後緣牽拉器置入,推開保護軟組織,以顯露手術區(圖10.6.1.5-0-32)。
平面上方1cm,沿下頜升支前緣垂直向下,再向前延伸至下頜第3磨牙頰側(圖10.6.1.5-0-31)。全層切開至骨面,向上翻轉黏骨膜瓣直到顳肌附着處。然後向後作骨膜下剝離,顯露升支外側面及髁狀突頸部,再將升支後緣牽拉器置入,推開保護軟組織,以顯露手術區(圖10.6.1.5-0-32)。

口內途徑顯露關節,手術安全,不需作皮膚切口,但顯露不充分,並需要充足的光源和適宜的牽拉器,可提供髁狀突頸部截開和髁狀突切除手術的顯露。
(5)改良頜下切口:典型的頜下途徑(Risdon法)對髁狀突頸部手術難以施行垂直操作,而將下頜升支後途徑與頜下途徑結合,則有助於顯露,下面介紹這種改良頜下切口。
自耳垂下後1cm處開始,平下頜升支後緣,向下繞下頜角,再距下頜下緣1.5cm處平行向前,至嚼肌附麗前2cm處作一弧形切口(圖10.6.1.5-0-33)。切開皮膚、皮下及頸闊肌,在下頜角或角前切跡處,解剖出面神經下頜緣支,結紮剪斷頜外動脈及面前靜脈。然後沿胸鎖乳突肌和腮腺之間,於腮腺筋膜外作銳性分離,使腮腺與胸鎖乳突肌及深面組織分開,再切開下頜下緣骨膜及嚼肌附麗,用骨膜剝離器自骨面向上剝離,並切斷升支後緣骨膜。由於腮腺下極已被遊離,當向上牽拉昇支外側軟組織瓣時,腮腺亦隨軟組織瓣向上翻起,而使向上牽拉的阻力減小,這樣下頜升支上部及髁狀突則可得到較好的顯露。

10 手術步驟
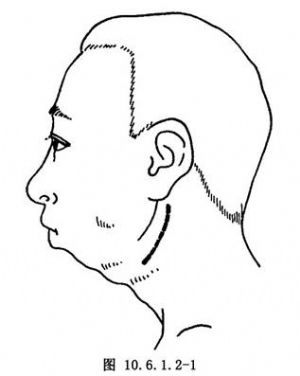
10.1 1.切口
取改良頜下切口,自耳垂下1cm開始,向下繞下頜角,距下頜下緣1.5cm平行向前,止於嚼肌附麗前2cm處(圖10.6.1.2-1)。
10.2 2.顯露下頜升支外側面
沿切口線切開皮膚、皮下組織及頸闊肌,可先在下頜角前切跡處解剖出面神經下頜緣支,然後分離、結紮頜外動脈及面前靜脈。再沿下頜骨下緣及下頜角切開骨膜及嚼肌附麗,用骨膜剝離器自骨面向上分離,即可顯露下頜升支外側面。繼續向上分離,探查乙狀切跡及髁突頸部,瞭解骨痂增生範圍,並分離升支後緣及截骨處內側骨膜。此外,作頜下切口顯露時,同時沿腮腺筋膜將腮腺下極與胸鎖乳突肌分開,則可將腮腺與嚼肌一同向上翻起,使升支及髁頸得到更好的顯露。
10.3 3.截骨
截骨線一般選擇在乙狀切跡與下頜孔之間,可選用骨鑿或線鋸法截骨(圖10.6.1.2-2,10.6.1.2-3A、B)。用骨鑿法去骨,方法及注意事項與高位截骨相同,因爲暴露關係,不易使器械達到垂直截骨,所以特別要避免形成淺面寬、深面窄的截骨間隙。用線鋸法截骨,先將兩條線鋸借大彎血管鉗或動脈瘤針貼骨面繞下頜升支內側引出,鋸開下方切骨線,再拉動上方線鋸,即可切除其間的一段骨質,形成1cm寬的截骨間隙。鋸骨時要注意保護升支內側及前緣軟組織,防止損傷下牙槽神經及血管。


10.4 4.修整截骨間隙
用咬骨鉗修整骨斷端,使截骨間隙深淺面寬度一致,並將寬升支斷端修窄形成圓突狀,以利假關節活動。
10.5 5.放置插補物
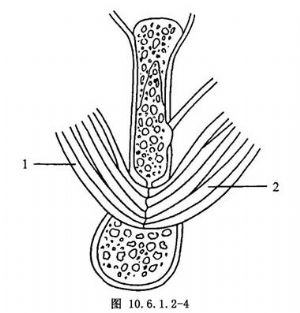
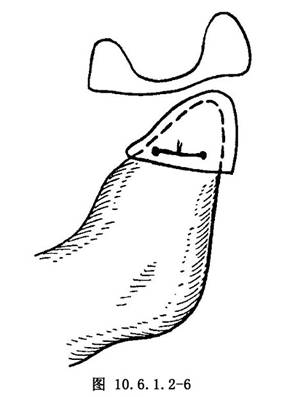
有關插補物放置問題,除參見高位截骨有關內容外,尚可用:①嚼肌瓣轉入:當截骨間隙形成後,在翻起的嚼肌深層形成一蒂在上的肌肉瓣,瓣的大、小、長、寬以能覆蓋截骨斷面爲度。然後將此肌瓣轉入截骨間隙內,在無張力下與周圍組織及翼內肌縫合固定(圖10.6.1.2-4);②皮膚間置法:取斷層或全厚皮片6cm×4cm,用腸線縫成小袋,再翻轉小袋,使皮面轉內,創面向外,袋內用碘仿紗線條充填,截骨間隙形成後,將充滿碘仿紗條的袋狀皮片置入間隙內,將袋內的碘仿紗條的一端經切口引出(圖10.6.1.2-5),術後10~12d將碘仿紗線條完全抽出;③闊筋膜:取左腿闊筋膜6cm×4cm,使筋膜面對着筋膜面。縫成帽狀,套在截骨斷端,並在骨斷端鑽孔,穿細鋼絲固定筋膜帽(圖10.6.1.2-6)。

10.6 6.關閉傷口
徹底沖洗、止血,分層縫合傷口,放置半片橡皮管引流(圖10.6.1.2-7)。縫合肌層時,注意將向上縮進的嚼肌斷端拉出,以便與嚼肌殘端對位縫合。

11 術中注意要點
1.低位關節成形術截骨一般不能低於下頜孔平面,過低位截骨,將導致下牙槽神經血管束損傷及下頜骨咀嚼功能喪失。
2.在截骨過程中要注意正確使用截骨器械及操作方法,同高位截骨一樣,要防止意外出血及損傷顱底,注意保護下牙槽動脈及頜內動脈,切忌骨鑿垂直於顱底用暴力敲擊。
12 術後處理
低位顳下頜關節成形術術後做如下處理:
1.嚴密觀察呼吸情況,保持呼吸道通暢,及時抽吸口咽部及鼻腔內分泌物,注意觀察有無下頜後退或舌後墜引起的呼吸道阻塞現象,必要時作氣管造口。
2.觀察神志、瞳孔變化,注意有無顱腦損傷體徵,發現異常情況,立即請神經外科會診。
3.常規應用抗生素(靜滴或肌肉)5~7d,預防傷口感染,術後第1~2d可應用地塞米松5~10mg,霧化吸入3/d,有喉水腫徵象者增加霧化次數。
4.術後24h抽出引流條,6~7d拆除縫線。
13 併發症
1.呼吸道梗阻 關節強直病人口咽腔狹小,截骨手術後,特別是雙側關節強直的病人,由於下頜後退,咽腔更縮小,術後若未清醒即拔除麻醉插管,極易因舌後墜而發生窒息。另外小兒病人,由於盲探插管損傷或手術時間較長,也容易發生喉頭水腫而引起呼吸道阻塞。因此必須完全清醒方可拔管,同時作好氣管造口準備,並積極防治喉水腫,避免呼吸道阻塞發生。
2.術後開 及下頜偏斜 關節強直截骨後,由於升支變短,支點前移,下頜骨向後上旋轉,雙側病人則發生開
及下頜偏斜 關節強直截骨後,由於升支變短,支點前移,下頜骨向後上旋轉,雙側病人則發生開 ,單側者主要表現下頜向患側偏斜。開
,單側者主要表現下頜向患側偏斜。開 可通過頜間牽引改善,下頜偏斜可戴用斜面導板矯正。
可通過頜間牽引改善,下頜偏斜可戴用斜面導板矯正。
3.術後傷口感染 關節強直手術如果發生感染,易導致術後復發,因此術前必須做好皮膚準備,術中嚴格無菌操作,積極預防傷口感染發生。術後要嚴密觀察傷口,注意局部腫脹消退情況,有感染徵象應及時處理,如全身改用廣譜抗生素靜滴,局部引流積血、積液等。如果傷口已經化膿,應及時引流,對插入異質材料者,應予以取出。
4.關節強直復發 據文獻報道,複發率在10%~25%之間。復發以術後1~2年內最多,以後隨時間的延長,復發的機會趨於減少。復發原因尚不完全明瞭,但與病人年齡、手術方式、技巧等有密切關係。