4 別名
急性硬膜下出血清除術;evacuation of acute subdural hemorrhage;evacuation of acute subdural hematomas
7 概述
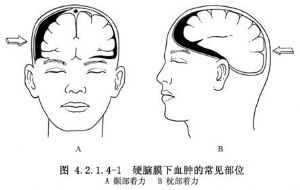
急性硬腦膜下血腫在顱腦損傷中佔3%~6%,約佔顱內血腫的36%。由於常伴有較重的原發性腦損傷,因而死亡率較高。大多數急性硬腦膜下血腫的出血,來源於腦皮質挫裂傷的靜脈和動脈。可視爲腦挫裂傷的一種併發症,即複合型硬腦膜下血腫。血腫常發生在着力部位的腦凸面,以及對沖部位的額、顳葉底部和極部(圖4.2.1.4-1)。
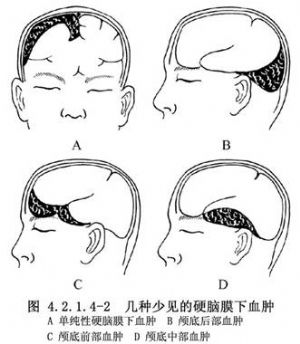
另一種較少見的急性硬腦膜下血腫,是由於大腦表面迴流到靜脈竇的橋靜脈被撕裂所致,即單純性硬腦膜下血腫。形成的血腫常分佈於大腦凸面的較大範圍,並以額頂部者最爲多見。如爲迴流到上矢狀竇的橋靜脈或矢狀竇被撕破,血腫除位於大腦凸面外尚可分佈於大腦縱裂內;如爲迴流到橫竇、巖上竇或蝶頂竇的腦底部靜脈被撕破,則血腫也可位於腦底部(圖4.2.1.4-2)。
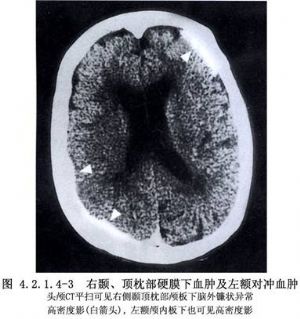
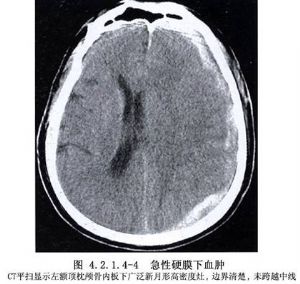
單純型血腫出血量一般較複合型爲多,原發性腦損傷多較輕,如及時將血腫清除,可獲良好預後(圖4.2.1.4-3,4.2.1.4-4)。
8 適應症
急性硬腦膜下血腫清除術適用於:
1.傷後有明顯的中間清醒期,有骨折線經過血管溝,並有明顯腦受壓症狀或出現鉤回疝綜合徵者。
2.CT或腦血管造影檢查,在硬腦膜下有一較大的梭形血腫,並有佔位效應,使中線移位者。
3.經鑽孔探查證實爲硬腦膜下血腫者。
10 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前先用肥皂及水洗淨頭部,剃光頭髮。
3.手術前禁食。
12 手術步驟
根據血腫是液體狀(多爲單純性硬腦膜下血腫)或固體凝血塊(多爲複合性硬腦膜下血腫),分別採用鑽孔引流或骨瓣開顱兩種不同的血腫清除方法。但急性硬腦膜下血腫多與腦挫裂傷和腦內血腫並存,且多位於對沖部位的額葉底部和顳極,易發生於兩側,故需採用骨瓣開顱的血腫清除方法。
12.1 1.切口
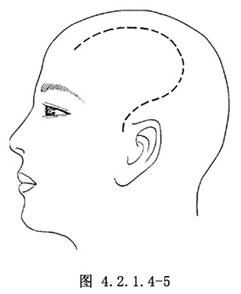
按血腫部位不同,分別採取相應骨瓣。因額葉底和顳極的對沖傷最爲多見,常採用大型額顳部骨瓣(擴大的垂體瘤手術骨瓣)或雙側前額部冠狀瓣。這類骨瓣雖然可以有廣泛的術野顯露和便於大範圍的減壓,但仍不能充分顯露額極與顳極以及腦的底面,以致難以徹底清除壞死腦組織和對出血源的止血,所以對損傷嚴重者最好是採用類似擴大的翼點入路切口,即在髮際內起自中線旁3cm,向後延伸,在頂結節前轉向顳部,再向前下止於顴弓中點(圖4.2.1.4-5)。皮瓣翻向前下,額頂顳骨瓣翻向顳側,骨窗的下界平顴弓,後達乳突,前達顳窩及額骨隆突後部。這種切口可以充分顯露額頂顳葉、外側裂、顳極和顳葉底部。從而有利於清除硬腦膜下血腫及止血和清除額極和顳極底部的挫裂傷竈。如血腫爲雙側,對側亦可採用同樣切口。
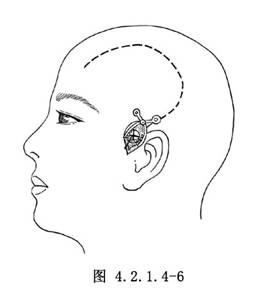
12.2 2.鑽孔減壓
先在設計的顳部切口線上做小的切開,顱骨鑽孔後,切開硬腦膜,將血腫排除(圖4.2.1.4-6),迅速減輕腦受壓。如系兩側血腫,也用同法將對側血腫放出後再繼續擴大開顱,完成手術全過程。這樣可以避免加重腦移位,防止腦膨出和腦皮質裂傷,以及損傷腦重要結構。
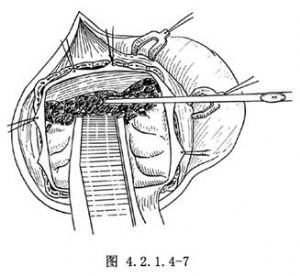
12.3 3.清除血腫
翻開硬腦膜瓣後,先用生理鹽水沖洗術野及沖洗出骨瓣下較遠部位腦表面的血液,吸除術野內的血塊和已挫滅失活的腦組織。對腦皮質出血用雙極電凝耐心、細緻地加以止血。然後分別從顱前窩底和顱中窩底將額葉和顳葉輕輕抬起,探查腦底面挫裂傷竈。用吸引器清除失活的腦組織,並徹底止血(圖4.2.1.4-7)。最後用大量生理鹽水沖洗出術野內積血。
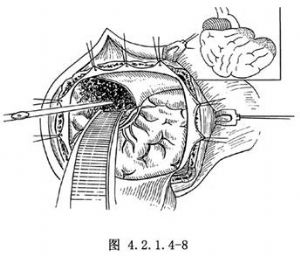
12.4 4.施行減壓
應視情況而定。如損傷以出血爲主,腦挫裂傷不重,血腫清除後見腦組織已自行塌陷、變軟、搏動良好者,只需將顳骨鱗部做適當切除,行顳肌下減壓即可;如血腫量不太多,腦挫裂傷較重,血腫清除後仍有明顯腦腫脹或出現急性腦膨出,並確已證明無其他部位血腫時,在應用脫水藥物的同時將額極和顳極做適當切除,並去骨瓣,行顱內外減壓術(圖4.2.1.4-8),否則,術後嚴重的腦水腫和腦腫脹常常導致腦疝或腦幹功能衰竭,病人難免於死亡。
12.5 5.關顱
13 術中注意要點
1.在翻開骨瓣做硬腦膜瓣時,要特別注意,如果硬腦膜很緊張,腦壓很高,最好用寬的腦壓板經硬腦膜的小切口伸入硬腦膜下將腦皮質輕輕下壓,然後迅速將硬腦膜切口全部剪開,以免在切開硬腦膜的過程中,嚴重腫脹的腦組織由較小的切口中膨出,造成腦皮質裂傷。