4 別名
睫狀體病損切除術;excision of lesion of ciliary body
7 概述
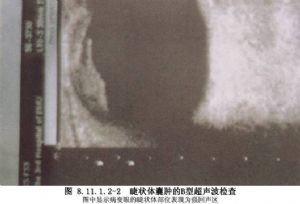
睫狀體前面與虹膜、後面與脈絡膜相連,三者在組織結構上有着密切的聯繫。因此,睫狀體腫物有時會延伸到虹膜或脈絡膜,而虹膜和脈絡膜的腫物也可能延伸到睫狀體。睫狀體位置比較隱蔽,其腫物也不易早期發現,常常是在病人出現臨牀症狀後,在充分散大瞳孔的情況下,用睫狀體壓迫鏡檢查才能被發現。睫狀體腫瘤以黑色素細胞瘤較多見,其次是睫狀體髓上皮瘤、惡性或良性睫狀體上皮瘤和睫狀體囊腫或睫狀體上皮囊腫。睫狀體星形細胞瘤、睫狀體視網膜膠質瘤、虹膜睫狀體神經膠質瘤、睫狀體神經鞘瘤、睫狀體平滑肌瘤、睫狀體血管外皮細胞瘤和漿細胞瘤則爲罕見。睫狀體惡性腫物以惡性黑色素瘤較多見,但Hodes等和Reese等均認爲虹膜、睫狀體惡性黑色素瘤是低度惡性腫瘤,通常不轉移,並主張在有併發症和視力下降時才考慮手術。又有的作者認爲,即使眼球摘除,也不一定能改善預後。國內報道7例睫狀體黑色素細胞瘤和1例睫狀體囊腫,施行虹膜睫狀體腫物切除術取得了良好的效果,保留了眼球和視力。Mathien等1975年收集了136例虹膜睫狀體黑色素瘤僅做局部腫瘤切除術,除21例失敗者外,115例效果良好,成功率達84%。另外,還有睫狀體轉移癌,以肺癌轉移所致居多,亦有乳腺癌轉移者,多爲全身惡性腫瘤的晚期,故不宜做眼局部腫物切除手術,必要時做眼球摘除術等治療。
12 手術步驟
1.Stallard法 腫物小於2個時限的多采用此種方法。
(1)放置開瞼器,並做上、下直肌牽引縫線。
(2)在腫物部位沿角膜緣做結膜切口,切口兩端超過腫物約3~4mm,兩端向穹隆部做放射狀剪開結膜及Tenon囊約10mm,分離後暴露角鞏緣及鞏膜。
(3)如預計的鞏膜放射狀切口不影響直肌,則勿需做直肌止端切斷,避免不必要的損害。
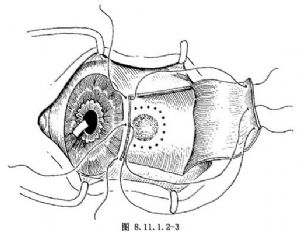
(4)沿相應腫瘤部位的角鞏緣做2/3厚鞏膜切口,兩端超過腫物的2~3mm,兩端向眼球赤道部做放射狀2/3厚鞏膜切口,並分離鞏膜瓣,然後做3根預置縫線(圖8.11.1.2-3)。
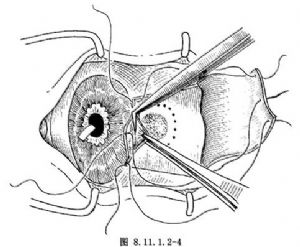
(5)在鞏膜瓣內,沿腫物周圍做一圈電透熱。
(6)切穿角鞏緣切口,緊貼腫物剪去與之粘連的虹膜,沿腫物周圍電透熱處將鞏膜板層和睫狀體剪除(圖8.11.1.2-4)。
(7)結紮角鞏緣預置縫線,補以間斷縫合2針,鞏膜切口縫合4針(圖8.11.1.2-5)。

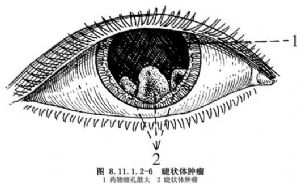
2.劉藹年手術法 若睫狀體腫物較大,超過兩個時限以上,如圖8.11.1.2-6,8.11.1.2-7,則採用劉藹年手術法。

(1)麻醉、開瞼同Stallard法。
(2)根據手術範圍選22mm直徑的Flieringa鞏膜環,該環間斷縫合於距角膜緣7~8mm處的下直肌止端附近的鞏膜上,共縫8針以防鞏膜塌陷及玻璃體外溢(圖8.11.1.2-8)。

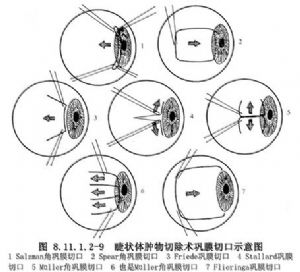
(3)切口:沿3~9點鐘處角鞏緣做結膜切口,兩端向穹隆部放射狀剪開結膜和筋膜囊約10mm,分離後露出下半角鞏緣和鞏膜。角鞏膜切口有7種:Stallard“4”形切口、Friede活門切口、Müller雙門切口比較常用,其他幾種採用較少(圖8.11.1.2-9)。睫狀體腫物切除最常用的角鞏膜切口爲Friede活門切口,在睫狀體腫物相應的4~8點鐘做角鞏膜緣切口,然後在兩端做放射狀的板層鞏膜切口,長約7mm,預置四根牽引縫線後完全切開,牽引線可在術時做牽開鞏膜瓣用,術畢可迅速關閉切口,減少玻璃體脫出(圖8.11.1.2-10)。

(4)分離和暴露睫狀體腫物:用虹膜恢復器分離鞏膜瓣與睫狀體,牽開鞏膜瓣,即暴露4~8點鐘處寬6.5~7mm睫狀體及其腫物區,睫狀體黑色素細胞瘤顏色較黑,正常睫狀體呈棕黑色,表面光滑,與鞏膜突附着處遺留一條灰色帶。此時用較強光照射瞳孔區或透照鞏膜,有助於辨認腫物的界限(圖8.11.1.2-11)。

(5)電透熱:用球形電極沿暴露之睫狀體邊緣,亦即腫瘤的周圍做一排表面電透熱,亦有用0.5mm針形電極圍繞腫瘤做一圈穿透透熱,以防止腫物播散或出血。
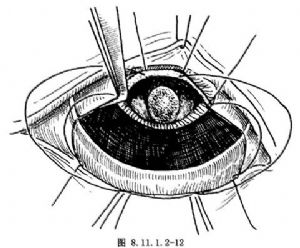
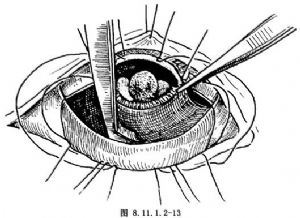
(6)切除腫物:將角膜切緣拉起,輕輕拉出腫物附近的虹膜及腫物,注意不可使腫物與角膜接觸,在腫物兩側邊緣外2mm處,由瞳孔緣向虹膜根部剪斷虹膜。如無虹膜腫物可只做虹膜周邊切開,保留瞳孔及括約肌。然後輕輕拉開與晶狀體接觸的腫物,並斷晶狀體懸韌帶,注意勿損傷晶狀體,然後將虹膜切口延長到睫狀體,將透熱的兩端睫狀體剪開,此時腫瘤及睫狀體即向外翻,沿睫狀體透熱處剪除睫狀體腫物(圖8.11.1.2-12,8.11.1.2-13)。此時可見玻璃體膜完整,無玻璃體脫出和出血。
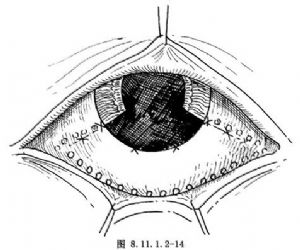
(7)關閉切口:切下腫物後,迅速蓋好鞏膜瓣,拉緊角鞏膜預置縫線,恢復虹膜,整復切口,結紮預置縫線,並補充間斷縫合,將切口準確對合,密封。爲防止發生術後脈絡膜、視網膜脫離,在鞏膜表面沿睫狀體切除之外緣做一排鞏膜表面電透熱。折除Flieringa環,縫合結膜切口(圖8.11.1.2-14)。
(8)前房注氣:有的術者自角鞏緣切口注入無菌空氣,使前房恢復。注氣所用針頭要細,必須經虹膜前面進入前房,注氣時要緩慢。空氣有可能到虹膜後達不到恢復前房的目的,還可能碰傷晶狀體赤道部而發生白內障。有的術者不採用前房注氣,在切口完全對合良好,前房封閉後,可自行恢復前房,避免了因前房注氣而產生的不良併發症。
(9)術畢,結膜下注射抗生素及皮質激素,用阿托品散瞳,雙眼包紮。
因本手術要求精細、準確,手術務必要在手術顯微鏡下施行。
3.Reese等(1968)手術法
(2)角鞏緣切口:沿睫狀體腫物所在部位做角鞏緣切口,然後在角鞏緣切口的中點做放射狀鞏膜切開,其長度要在分離後能充分暴露睫狀體腫瘤(圖8.11.1.2-15)。

(3)分離鞏膜瓣:用虹膜恢復器分離鞏膜與睫狀體,使二個鞏膜瓣遊離,充分暴露睫狀體腫瘤,表面燒灼止血,並在腫物周圍做一圈睫狀體透熱,防止剪除腫物時出血(圖8.11.1.2-16)。

(4)切除腫物:先從虹膜腫瘤兩側剪開虹膜,然後沿睫狀體透熱處剪除睫狀體腫瘤。注意剪刀勿損傷晶狀體和玻璃體。
(5)關閉切口:腫瘤切除後,迅速蓋好鞏膜瓣,恢復虹膜,整復切口,使切口對合良好。然後用10-0無損傷線,間斷縫合角膜緣和鞏膜切口。縫合結膜切口(圖8.11.1.2-17)。
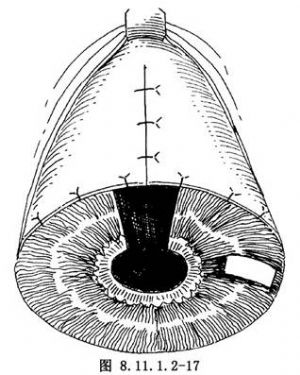
(6)如果腫物侵犯前房角,則做前房角切除術(goniectomy),即角膜鞏膜虹膜睫狀體切除角膜片移植術。
①在前房角腫物的部位周圍,根據腫物大小,選用6~11mm的環鑽,1/3在角膜,2/3在鞏膜上做鞏膜角膜板層鑽開。在鞏膜部分的切口周圍做鞏膜表面透熱(圖8.11.1.2-18)。
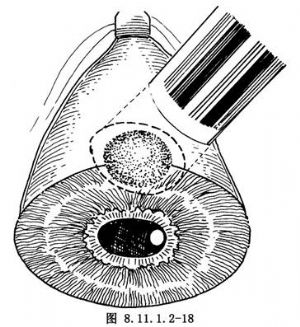
②切穿環鑽後的角鞏膜瓣,並用剪刀剪除該瓣。暴露虹膜和睫狀體腫物,爲防止出血,可在傷口上滴1/1000的腎上腺素1~2滴。然後在腫瘤兩側做虹膜放射狀剪開,並剪除睫狀體腫物。注意勿損傷下面的玻璃體膜和晶狀體赤道部(圖8.11.1.2-19)。
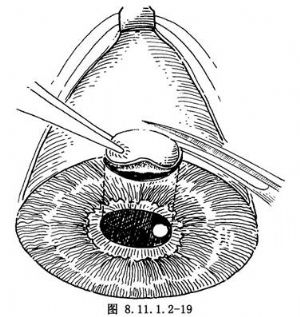
③恢復虹膜,整復傷口,蓋好與環鑽孔等大的角膜移植片,勿使組織嵌頓在傷口,用10-0無損傷縫針,間斷縫合,使切口密閉(圖8.11.1.2-20)。
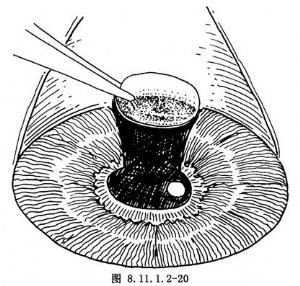
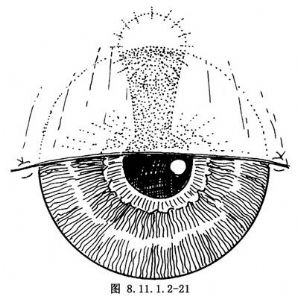
④爲了使傷口閉合更加牢固,做上半完全的結膜瓣遮蓋(圖8.11.1.2-21)。
4.Sears虹膜睫狀體和小梁切除術(trabeculoiridocyclectomy)
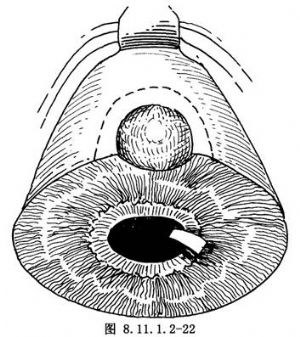
(1)在虹膜睫狀體腫瘤部位周圍3~5mm處,做一以角鞏膜緣爲基底的板層半圓形鞏膜切口(圖8.11.1.2-22)。
(2)分離鞏膜瓣,達角膜緣,暴露小梁部分。如無小梁受損,則完全切穿鞏膜瓣,分離鞏膜和睫狀體。然後在鞏膜板層腫瘤周圍做電透熱,或在睫狀體腫物周圍做睫狀體表面透熱(圖8.11.1.2-23)。

(3)切穿下面的板層鞏膜,並剪除下部鞏膜瓣及小梁,然後剪除虹膜和睫狀體腫物(圖8.11.1.2-24)。

(4)切除腫物後恢復虹膜,整復傷口,蓋好鞏膜瓣,間斷縫合鞏膜瓣,使切口密閉(圖8.11.1.2-25)。勿需移植角膜瓣。

以上三種手術方法適用於較小的睫狀體腫物,其中一種尚需做角鞏膜片移植的方法操作複雜,故採用較少。
5.Kensi手術法(1981)
(1)切開結膜,暴露腫物部位的鞏膜,縫置20mm直徑的鞏膜環,充分將腫物放在環內。
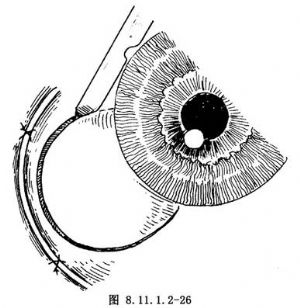
(2)做8mm直徑約圓形鞏膜板層切口,要足夠包含整個腫瘤,並向前到角膜實質層,約距角膜緣2mm(圖8.11.1.2-26)。
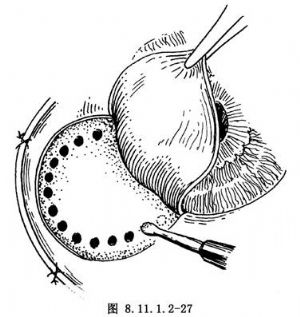
(3)分離鞏膜瓣,基底達角膜緣內2mm,拉開鞏膜瓣,在鞏膜板層沿腫瘤周圍做一圈電透熱(圖8.11.1.2-27)。
(4)切除小梁和虹膜睫狀體腫瘤:在鞏膜瓣基底部之角膜緣內約1.5~2.0mm處,切穿角膜,用角膜剪向兩側擴大切口到腫瘤邊緣外約1~2mm,輕輕拉出虹膜及其腫瘤並切除,然後沿透熱的範圍剪除鞏膜板層和下面的睫狀體腫瘤(圖8.11.1.2-28)。
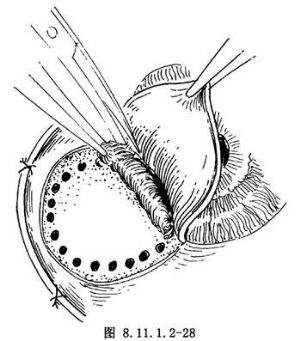
(5)腫瘤切除後,恢復虹膜,整復傷口,蓋好鞏膜瓣,間斷縫合鞏膜切口(圖8.11.1.2-29)。爲了防止視網膜脫離,在切口周圍做一圈鞏膜表面透熱或冷凝。見虹膜、睫狀體和小梁腫瘤切除示意圖(圖8.11.1.2-30)。
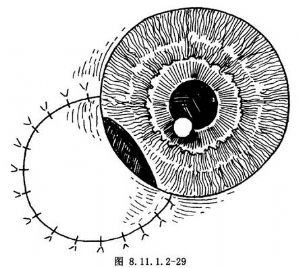

此外,1980年Stallard報道一種部分虹膜睫狀體和鞏膜切除術的方法,需移植一角鞏膜片(圖8.11.1.2-31)。此法用於睫狀體腫瘤已侵犯鞏膜者。
以上爲不同作者報道的不同虹膜睫狀體腫瘤切除術的方法。其不同點主要在角鞏膜切口上,以及是否需切除小梁和鞏膜,是否需做角鞏膜片移植。在這不同的7種手術方法中,各有其優缺點,應根據腫瘤的大小、位置及所侵犯的組織,而選擇適當的手術方法。原則上應在能充分暴露腫瘤,便於手術切除的條件下,儘可能少地損傷健康組織。一般認爲採用Stallard“4”形切口和Friede活門式切口較好,因其對鞏膜損傷較少,暴露也較充分。前者可用於較小的腫瘤,後者可用於較大的腫瘤。
13 術中注意要點
1.Flieringa鞏膜環一定要安置適當。應安置於切除腫物範圍之外,並牢固地固定在鞏膜上,否則會防礙手術切除種物,且達不到支撐鞏膜、防止玻璃體脫出的目的。
2.要做到睫狀體腫物的準確定位,手術切口要符合完全切除睫狀體腫物的要求。
3.術中所用透熱針不能長於0.5mm,以免刺破玻璃體膜。剪除睫狀體腫物時勿損傷晶狀體赤道部及玻璃體膜,以免導致晶狀體渾濁和玻璃體脫出。
4.術中最好不要用鑷子直接抓取腫物。接觸過腫物的器械也不能再接觸健康組織,防止腫瘤播散或種植。
此手術的優點:①以眼球赤道爲基底的Friede活門式全層鞏膜瓣,可根據需要擴大鞏膜瓣切口;②兩條放射狀鞏膜切口對鞏膜損傷小,較少影響鞏膜血管;③可不切斷直肌止端;④做全層鞏膜瓣,鞏膜與睫狀體之間腔隙極易分開,免除分離鞏膜板層的操作,可縮短手術時間;⑤裸露睫狀體及其腫瘤,可直接觀察睫狀體及其腫瘤的情況,並較清晰地分辨腫瘤的界限,有利於腫瘤的完整切除;⑥直接做睫狀體及其腫瘤表面血管電透熱凝固,有利於止血;⑦不用電透熱針做穿刺透熱凝固,避免了損傷睫狀體下面的玻璃體和減少腫瘤擴散和種植的可能;⑧全層鞏膜瓣與板層鞏膜瓣相比,可爲眼球保留更堅固的壁;⑨該手術保留了小梁功能,術後減少了繼發青光眼的併發症。
14 述評
1.出血 在手術中,出血並不如意想的多,可能是由於部分睫狀體透熱引起小動脈收縮,也引起睫狀肌纖維收縮,進一步壓迫小血管的結果。術中頻滴腎上腺素也有助於收縮血管。如有較大出血,Stallard採用由術者將手術剪接觸出血點,助手用電凝透熱頭接觸手術剪,即可凝固小血管。少量出血,術後1~2周可自行吸收。
2.玻璃體脫出 常因眼內壓增高或因術中損傷玻璃體膜而致玻璃體脫出。爲了防止玻璃體脫出,應儘量降低眼內壓。有人主張用全麻,認爲球后麻醉可產生眶內組織前突和出血。有人主張用硫噴妥鈉、箭毒,球后注射2%利多卡因,術前靜脈點滴20%甘露醇,均可取得降眼壓效果。此外,尚有人主張用Flieringa鞏膜環以支撐鞏膜,防止玻璃體脫出,但亦有認爲只要術前用藥合適,眼壓低,不一定用此環。因手術切口在鞏膜上,用Flieringa環不易固定合適,且操作不便。Jones提出在腫瘤對側睫狀體扁平部做結膜和鞏膜小切口,於切開鞏膜瓣後,用18號針由此小切口進入玻璃體腔後部,吸取1.0~1.5ml玻璃體,放置一旁備用。他認爲這是減低玻璃體腔壓力最重要的步驟,術後再由原切口注還一部分玻璃體。
3.手術感染 首先要注意結膜囊的清潔,除外慢性淚囊炎。用抗生素滴眼液點眼,術前充分沖洗結膜囊,術中防止可能發生的污染,術後結膜下注射和全身給予抗生素預防感染。
4.交感性眼炎 在睫狀體上手術,理論上可引起交感性眼炎,但未見文獻報道。Winter認爲手術切口乾淨,避免葡萄膜組織嵌頓於傷口內,術後應用皮質激素,可能有助於防止交感性眼炎的發生。
5.腫瘤轉移或復發 文獻報道很少發生轉移或復發。由於虹膜及睫狀體黑色素瘤小,惡性程度較低,較廣泛的切除,可以不發生轉移。手術是在腫瘤外正常組織上操作,完整切除腫瘤,因此,不致發生種植或復發。
6.繼發性青光眼 在切除一部分睫狀體後似應發生眼壓的改變,但Vail指出很少有眼壓問題發生,有時罕見有繼發性青光眼,偶或有短期低眼壓發生。
7.視網膜脫離 在切除睫狀體腫瘤時,有時可能損傷鋸齒緣或周邊視網膜,發生視網膜裂孔。爲了防止發生視網膜脫離,在切除睫狀體腫瘤後,在相應的切除邊緣的鞏膜表面做電透熱或冷凝術。此外,尚可能手術後發生增殖性視網膜脫離。
8.屈光改變 大範圍睫狀體切除後,相應的晶狀體懸韌帶斷裂,該部晶狀體失去韌帶的牽拉作用,而使局部晶狀體變厚,發生屈光改變,如發生復性近視散散光。
9.繼發性或損傷性白內障 因虹膜睫狀體腫物接觸或推壓晶狀體,使晶狀體局部代謝發生改變而渾濁,或在手術中不慎損傷晶狀體囊而致晶狀體渾濁。必要時可考慮做白內障摘除聯合人工晶狀體植入術。