5 概述
20世紀80年代,腹腔鏡外科作爲一門新興的腹部外科技術,被應用於臨牀。1990年Alain J.L.首先用腹腔鏡實施了幽門環肌切開術,被逐漸推廣應用。腹腔鏡幽門環肌切開手術,在手術時間、切口併發症、術後恢復及平均住院日各方面都優於開腹手術,是一種安全可靠的微創手術。
7 術前準備
病兒常因頻繁嘔吐而致慢性脫水或伴有鹼中毒,有不同程度的營養不良。必須做積極的術前準備1~2d,改善其全身情況,以利手術安全。
1.根據病兒的臨牀表現及血液生化檢查結果,給予靜脈補液,糾正水、電解質、酸鹼失衡,如有抽搐應適當補鈣。必要時輸血漿或全血。
2.因大部分病兒有幽門不全梗阻,應停止餵養,但不必放置胃管持續減壓。梗阻症狀嚴重者,手術前晚用溫鹽水洗胃,以減輕胃黏膜水腫。可不必保留胃管,術晨再放置胃管。
3.積極治療原有並存疾病,如肺炎。
9 手術步驟
1.手術前先將胃內容物抽空,以免胃膨脹影響手術操作;並防止Veress針穿刺時損傷胃壁。
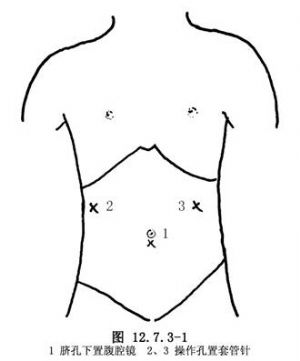
2.建立氣腹 臍孔下緣弧形切口,約切開皮膚5mm,用布巾鉗鉗夾切口兩側皮膚,提起腹壁,用Veress氣腹針經臍部切口穿刺,證實進入腹腔後注入CO2氣體。氣體流速設立在“2”的位置,使腹腔內壓力維持在8~10mmHg。
3.安置套管
(1)氣腹成功後提起腹壁,用5mm穿刺錐經臍部切口垂直旋轉刺入腹腔,拔除錐芯,經該套管插入30°腹腔鏡,連接電源和監視器,檢查腹腔有無出血及腸管損傷。
(2)分別於臍平面稍上方、左右腋前線兩處切開皮膚5mm,在腹腔鏡監視下用5mm穿刺錐經二處切口分別穿刺入腹腔,拔出錐芯,留置鞘管(圖12.7.3-1)。
4.幽門環肌切開:
(1)助手經左鞘管插入無創傷牽引固定鉗,在近幽門處夾持固定胃壁。
(2)術者經右鞘管插入伸縮式幽門肌切開刀,接近幽門塊時伸出刀頭,在幽門塊無血管區,沿其縱軸自胃向十二指腸方向,切開幽門漿膜及淺層肌纖維。