6 手術步驟
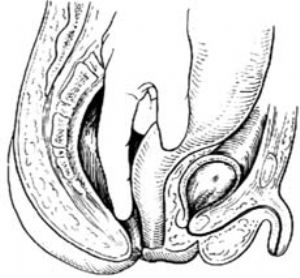
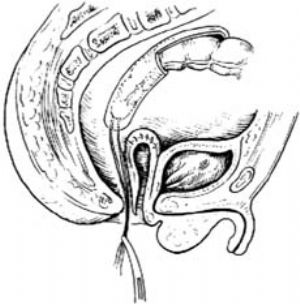
1.體位、顯露 同結腸直腸切除肛門外吻合主。顯露巨大腸袢後,提出至切口外,檢查病變結腸,決定切除腸袢的範圍。剪開直腸兩旁的後腹膜和直腸前壁腹膜反折,注意保護腹膜後直腸兩旁的輸尿管。
2.分離直腸周圍 分離直腸後間隙到尾骨尖,兩側不需分離[圖1 ⑴]。分離時注意勿損傷骶中動、靜脈及其分支,如有滲血,可在該間隙填塞鹽水紗布壓迫止血。繼而分離直腸前間隙,一般分離至腹膜反折平面稍下即可。整個分離步驟較結腸直腸切除肛門外吻合術簡便,多能爲患兒耐受,而且分佈到膀胱和生殖器的神經也可不被損傷。
3.切斷直腸上段 在直腸腹膜返折略上方夾兩把支氣管鉗,於兩鉗間切斷直腸,近端直腸用幹紗布包纏,以免污染傷口[圖1 ⑵]。
4.縫閉遠段直腸殘端 用1號絲線8形縫合遠段直腸殘端,外層加漿肌層連續或間斷縫合[圖1 ⑶]。
5.分離結腸系膜 將降結腸外側腹膜剪開,分離至脾曲。再分離乙狀結腸系膜,切斷、結紮乙狀結腸2級血管,保留結腸左動脈及其分支,以保證近段腸管的血運。使分離後的降結腸能向下拉至恥骨聯合以下2cm即可。
6.切除巨結腸腸袢 切除巨大的乙狀結腸腸袢,雙層縫合遠端。近段結腸的切端用荷包縫合暫時縫閉或4號絲線連續縫合關閉。斷端系膜側和系膜對側各縫一白、黑牽引線作爲標記,以便識別,避免拉出時扭轉[圖1 ⑷ ⑸]。
注意上述步驟的關鍵:直腸應切斷在較高平面,這樣使遠端縫閉方便;但擴大的結腸則應儘量切除。因神經節細胞的缺失病變常可累及結腸至一定高度。增厚的腸壁上常有粘膜潰瘍不易癒合,且將巨大的結腸拖出會有困難,在會陰部縫合也難能滿意;因此,多數病例的結腸必須分離至脾曲,包括切斷結腸左靜脈,在拖出結腸時纔不致於緊張。
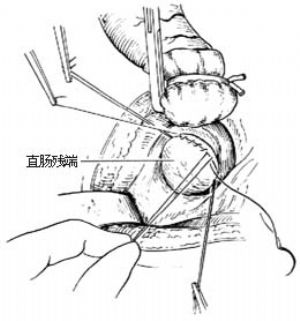
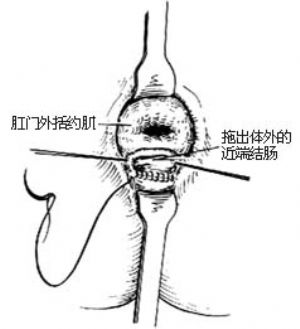
7.切開肛管白線的後半側,拉出結腸 術者此時可轉至會陰部。用手指擴張肛門括約肌,在肛門兩側各作一牽引線,拉開肛門兩側皮膚,用小鉤拉開肛門下方的皮膚,用尖刃刀在肛管後側白線上作一半環形切開[圖1 ⑹]。然後,將肛管與外括約肌分開,向後上方分離直達直腸後間隙。將近段結腸放入拖出器之內,借拖出器後側白線切口把近段結腸拉出體外[圖1 ⑺ ⑻]。
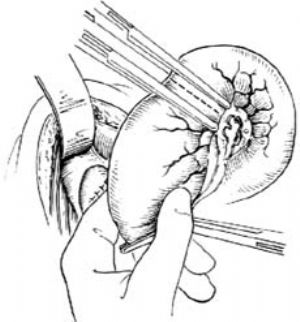
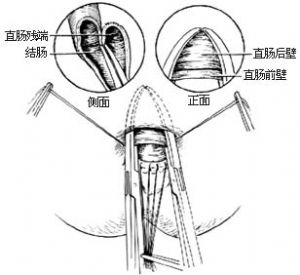
8.吻合結腸、直腸 先拆除近端結腸的暫時縫線,把近段結腸的後壁與肛門後側周圍的皮膚作間斷縫合[圖1 ⑼]。再選擇兩把彈性好、彎度大的全齒長彎止血鉗,半圓形鉗夾直腸後壁和結腸前壁[圖1 ⑽ ⑾],然後將兩把止血鉗靠攏,用粗絲線綁紮固定。
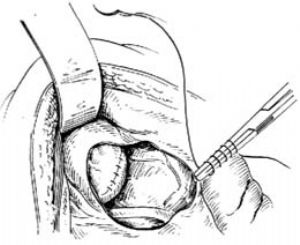
9.引流 在骶前窩放1條香菸引流,從肛門後另作小切口引出體外。待1周後兩鉗間的結腸直腸壁壞死,兩把止血鉗自行脫落後,結腸與直腸即可連通[圖1 ⑿]。
7 術中注意事項
1.直腸後間隙必須充分分離,其寬度以能容兩指通過,才能使結腸經此間隙拉出體外。
2.切斷直腸上段時,應多保留直腸前壁,以保存術後正常的排便反射。
3.半形形切開肛門的後半圈時,應位於肛門白線以上,以免損傷肛門外括約肌,引起術後大便失禁。
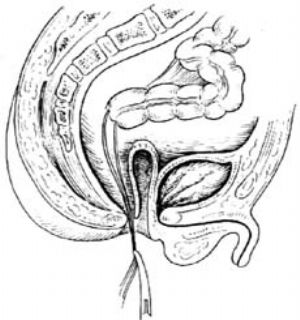
4.如無拖出器,可由白線切口處伸入長止血鉗,夾住結腸的牽引線後,在盆腔內用手推送的同時,將結腸拉出體外[圖2]。
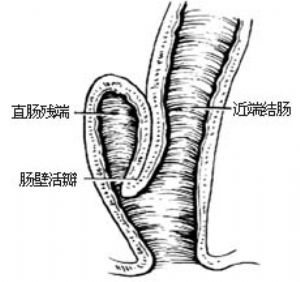
5.選擇大小合適,彈性良好且彎度大的全齒長彎止血鉗鉗夾結腸直腸壁,兩把止血鉗的尖端必須靠緊,否則鉗子脫落後,中間將形成舌狀活瓣,使術後吻合不通暢並出現反覆便血[圖3]。
7.用長彎止血鉗鉗夾腸壁時不要過緊,首次以來1~2個鉗扣爲宜,不能將3個扣全扣緊,因鉗夾過緊會夾斷腸壁,使被夾的腸壁隨止血鉗至直腸後壁和結腸前壁尚未粘連癒合前過早脫落,引起吻合口漏,繼發腹膜炎,甚至危及病兒生命。一般應在術後5~6日再夾最後一扣,兩把止血鉗和鉗間壞死腸壁即可在術後7~9日一起脫落,使結腸和直腸連通。
8.其他同結腸直腸切除肛門外吻合術。