2 概述
主-肺動脈隔缺損或稱主-肺動脈窗,是一種較少見的先天性大血管畸形,據Stansel1977年統計,文獻中已報道的手術病例尚不足百例。缺損或窗口位於升主動脈與肺總動脈之間,其病理生理和臨牀表現酷似動脈導管未閉。胚胎時期第5~8周,主-肺動脈隔將動脈幹分隔成升主動脈和肺總動脈。在同一時期,室間隔將心室腔分隔成左、右心室,最終動脈隔的下方與室間隔的上方相融合,使左、右心室分別與主動脈和肺動脈相通。如上述分隔不完善,按其位置高低,分別形成主-肺動脈隔缺損、恆存動脈幹或高位室間隔缺損。
3 診斷
臨牀表現主要取決於主動脈至肺動脈分流血量的多寡,以及是否發生繼發性肺動脈高壓及其程度。由於缺損一般較未閉動脈導管口徑大,以及其分流的位置離心髒近,所以許多病人在嬰兒或幼兒期即死於充血性心力衰竭,倖存者心悸、氣急、乏力、易患呼吸系感染和發育不良等症狀,一般較動脈導管未閉更爲突出。晚期肺動脈高壓嚴重產生逆向分流時則出現全身性紫紺(而非動脈導管未閉肺動脈高壓時的下半身紫紺)。抗生素廣泛應用以來,動脈內膜炎已少見。
體檢時,在胸骨左緣第3、4肋間可聞及連續性機器樣雜音,如已有明顯的肺動脈高壓,可僅聞及收縮期雜音。雜音一般較動脈導管未閉更響,且較表淺。同一部位可捫及震顫,肺動脈第2音亢進,或伴有肺動脈瓣關閉不全的雜音(Graham Steell雜音)。分流量較大時,常可在心尖部聽到三尖瓣相對性狹窄產生的舒張期雜音。因脈壓增寬,出現水衝脈、股動脈槍擊聲和毛細血管搏動等體徵,其程度較動脈導管未閉更明顯。
心電圖檢查示左心室肥大或左、右心室均肥大。
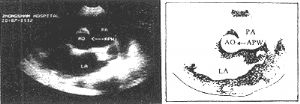
圖1 超聲顯像示主-肺動脈隔缺損(箭頭指處)
AO=主動脈 PA=肺動脈 LA=左心房
右心導管檢查示肺總動脈血氧含量明顯高於右心室,右心室和肺動脈壓力一般均有某種程度的增高,如導管自肺總動脈進入升主動脈,更可確診。
逆行主動脈造影示對比劑自主動脈根部直接進入肺總動脈,易確診該症和與動脈導管未閉相別的重要手段。由於主肺動脈隔缺損的病理生理和臨牀表現與動脈導管未閉十分相似,在臨牀實踐中確有部分病人被作爲動脈導管未閉施行剖胸手術時方明確診斷。此外,本症應與心前區有類似雜音的其他病症(主動脈竇瘤破入右側心腔、冠狀動脈右側心腔瘻等)相鑑別。
4 治療措施
確定診斷反應施行手術治療。對已有明顯肺動脈高壓,但肺動脈壓仍低於主動脈壓,左向右分流的雜音仍較響者,應爭取儘早手術。肺動脈壓接近或超過主動脈壓、雜音很輕或已消失、靜止狀態或輕度活動即出現脣指紫紺、動脈血氧飽和度<90%、或肺總阻力超過10Wood單位者,已喪失手術時機,此時缺損已成爲肺動脈高壓血流的“安全”減壓通道,如強行閉合手術,會促進右心衰竭,加速病情惡化。
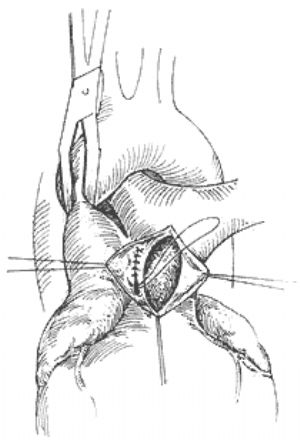
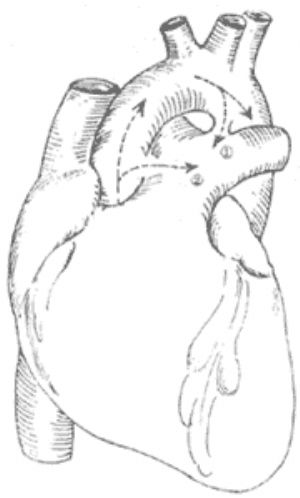
手術採用胸骨正中切口,切開心包顯露心臟、大血管後,探明主-肺動脈隔缺損的具體部位和情況。如缺損位置較高且爲管道型,可用兩把弧形動脈鉗分別夾在管道兩側的主動脈和肺總動脈壁上,鉗間切斷管道(圖2),以無損傷性3-0合成纖維縫線,往返連續縫閉兩切端。大多數病人的缺損位置較低,其下緣鄰近主動脈瓣和冠狀動脈基部,當中幾無間隙,缺損呈窗形,則需在體外循環條件下(經股動脈插給血管),阻斷缺損遠端的主動脈,在主動脈和肺動脈之間切開間隔缺損處,先縫閉主動脈上的缺口,排盡左心室和主動脈內的氣體後,開放升主動脈阻斷鉗,恢復冠狀動脈灌注後,再縫閉肺動脈上的缺口。晚近有人採用在體外循環和阻斷升主動脈的條件下,切開肺總動脈,從肺動脈腔內縫閉缺損處(圖3),較爲簡便實用。對缺損位置較高者,手術中應防止損傷右肺動脈,對缺損位置較低者,應防止傷及冠狀動脈。手術難度與危險性均較動脈導管未閉者大,據Stansel1977年統計,非體外循環條件下手術者,死亡率高達35%;採用體外循環方法者爲14%。遠期效果視病人手術前是否已有肺血管繼發性病變及其程度而異。
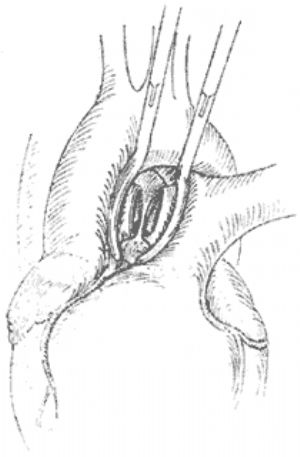
圖2 主-肺動脈隔缺損呈管道型溝通,分別用血管鉗夾住兩端,切斷其間管道,分別縫閉