6 概述
外陰表淺性皮膚切除術用於外陰及前庭大腺癌腫的手術治療。 表淺性(皮膚)外陰切除術僅切除病變部位的皮膚和黏膜的全層或部分組織而保留皮下組織和深層結構。切除範圍依VIN病變範圍和部位可行部分性和完全性表淺外陰切除。
7 關於外陰及前庭大腺癌腫手術
近年,隨着廣大婦女對生殖健康和生活質量需求的提高,外陰癌手術治療模式有很大的改進:依據病理、臨牀類型、分期、轉移及發展規律,在保證治療效果的基礎上,重視保留正常外陰部組織形態和功能的完整性,減輕手術對患者精神心理和性功能的損傷。
外陰癌病理分型中以外陰鱗狀細胞癌居多,約81.0%,佔婦科全部惡性腫瘤的3.5%;其次惡性黑色素瘤,4.5%;基底細胞癌,2.5%;Paget病,2.5%;前庭大腺表皮細胞癌,3%;前庭大腺癌,2%;外陰肉瘤,2%;尿道腺癌,1%;尿道移行細胞癌,0.5%;汗腺癌,0.5%(圖11.1.2.6.1-0-1~11.1.2.6.1-0-5)。





依據外陰癌發生的部位、大小、形態和分化程度,又可多種分型。如:中心性外陰癌,發生於陰蒂和尿道口周圍;外周性外陰癌,發生於尿道中上部,包括陰蒂、尿道口和大小陰脣上的外陰癌;後部外陰癌,發生於陰道口峽部和肛門周圍。不同類型病變決定不同的手術範圍及術式。
外陰癌伴有其他部位原發性惡性腫瘤的概率爲15%~33%,其中子宮頸癌最常見,多源性癌的發生率爲25%。然而,對外陰癌遵循從外陰上皮內瘤變(vulvar intraepithelial neoplasia,VIN)-原位癌-浸潤癌的病理髮展規律進行臨牀研究。近年,人們對於VIN的認識不斷深化,VIN不經治療終將轉化爲外陰浸潤癌,>40歲的年長婦女惡變率尤高,經長期隨訪證實其惡變率幾達100%(Jones 1990)。Crum(1992)強調指出,當VIN出現細胞異常分裂,基底細胞和基底旁細胞多形性,細胞核增大和非整倍體時才診斷爲VIN病變。VIN或原位癌雖可持續存在長達10年以上,然而,VIN一旦突破基底膜,出現間質和淋巴浸潤,腫瘤將迅速進展,因此,手術力爭在VIN及原位癌時完成,其是防治外陰癌的重要步驟。隨着醫療條件的改善及外陰癌生物基礎理論研究的深入,致使手術病人年輕化、臨牀趨於癌腫早期階段可獲得診斷,因此,強化VIN的診斷、手術治療及嚴密隨訪,將列爲外陰癌防治的先期重點工作。有利於外陰癌手術範圍縮小、損傷減輕及功能的修復。
外陰癌以癌栓方式轉移,其中腹股溝和盆腔淋巴結轉移率爲0~33%(Wilkinson 1982、Disaia 1985)。轉移率與腫瘤大小、部位、組織分化和人乳頭瘤病毒(HPV)感染等因素相關。除此,臨牀分期也直接影響外陰癌手術方案的確定、實施,1989年國際婦產科聯盟(FIGO)根據腫瘤大小、淋巴結狀態及轉移制定了新的臨牀分期,1995年FIGO重新修訂,進一步將外陰癌各臨牀分期分爲幾個亞型,使之更趨於精確與合理。手術範圍、方式也因之而個體化。
近10年來,外陰癌手術方式不斷改進,逐漸形成以外陰癌個體的病理生理和解剖爲依據,重視外陰修復和重建爲特點的一套系統、科學、個體化的手術體系,主要的進展是廣泛性局部切除術的實施,分解性腹股溝淋巴結切除、小範圍的廣泛性淋巴結切除和同側淋巴結切除等。已有多種手術類型用於外陰癌原發竈的治療,包括簡單外陰切除術、廣泛性(根治性)局部外陰切除術、外陰半側切除術、外陰前部切除術、外陰後部切除術、廣泛性(根治性)全外陰切除術(分離式切口)、廣泛性(根治性)全外陰切除術(單一切口)、擴大(超)廣泛性(根治性)外陰切除術、盆腔器官切除術、外陰癌手術矯形術(圖11.1.2.6.1-0-6)。

12 手術步驟
1.病人排空膀胱。如VIN已浸潤至後側會陰體,臀部應探出手術檯外,便於手術操作。
2.用標誌筆劃定切除皮膚範圍,可疑標本區應做活檢並仔細標誌病變部位。手術過程中可用陰道鏡和醋酸試驗觀察微小病竈,指導標記出恰當的手術範圍,手術深度僅達皮下脂肪淺層。
3.外環狀切口 從會陰前部中央向陰蒂做垂直切口(應避免損傷毛囊),分別沿雙側會陰部持續下行達會陰體遠端的2/3處。用組織鉗提起陰脣脂肪墊上緣,鈍性或用電刀分離皮緣下方和陰脣脂肪墊之間的無血管疏鬆組織間隙直達中線,然後分別向前、後分離直到前庭的內環狀切緣處(圖11.1.2.6.1-1)。

4.切除外陰前部皮膚 於外陰前段皮膚下方同樣深度用電刀繼續分離皮膚直至陰蒂包皮下,近陰蒂腺體基底部的隧道處,至達內環狀切緣。此處需小心,避免切斷陰蒂。
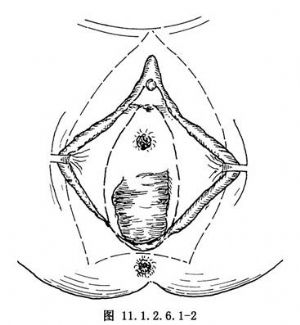
5.內環狀切口 在橫跨過舟狀窩後完成而最終止於處女膜環外緣。將已遊離的外陰皮膚展開,從中線處向下切開直達陰蒂,然後環切陰蒂周圍的皮膚並繼續向後下方延伸內環狀切口,與外環切口相通(圖11.1.2.6.1-2)。
6.切除外陰後部皮膚 切除處女膜環外緣至會陰體皮膚,故需電凝內環狀切口和外陰後部切緣的困難出血。由於大陰脣後部、會陰體和舟狀窩的皮膚下方無自然皮下組織間隙,故難以保持分離切割面深淺一致。
7.切除會陰後部 當VIN累及會陰後部時,需擴大範圍。沿標誌線分離皮下隧道達肛門,遊離表淺括約肌附着處,保留其完整性。再分離切除肛管黏膜上達齒狀線水平。如肛管黏膜未被完全切除時需病理檢查手術切緣。
8.外陰成形 縫合內外環狀切口,創面用溫熱生理鹽水沖洗,儘量緩解皮膚張力,最好應用單纖維可吸收腸線(polyqlyconate)縫合傷口(圖11.1.2.6.1-3)。當會陰後部受累縫合困難時,可採用分層厚皮片移植(STSG)修復創面。
