7 概述
口外切開復位法用於顴骨顴弓骨折的手術治療。常用的有顳部切口復位法和齒鉤開放復位法。
7.1 顴骨解剖特點
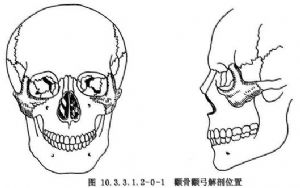
顴骨是內凹外凸,呈菱形的小骨塊,位於面中部兩側的一骨性支架,有4個突起,分別與頜骨、額骨、顳骨和蝶骨的顴突相連接,參與眼眶的外側壁和底壁、上頜竇的頂壁、顳窩和顴弓的構成,是顱骨與上頜骨之間的重要連接支架,對構成面頰部的外形具有重要的作用,並提供嚼肌、顳肌、顴肌及上脣方肌顴頭的附麗。
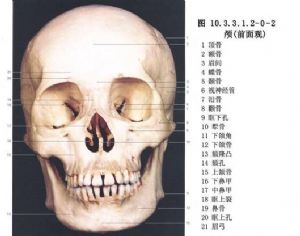
顴骨體本身比較堅實,發生骨折的機會較少,而與顳骨、額骨及上頜骨相連接的突起,猶如“三條腳板凳”,受傷時易於骨折,造成所謂“單腳或多腳骨折”現象。顴骨由於無強大的咀嚼肌附着,因此其骨折移位主要由於外力打擊所致,可發生向下、向內和向後移位,或是旋轉移位。由於顴額連接分離,則向下移位明顯,並可破壞眶底的連續性而在眶下緣顴上頜連接處捫出階梯狀骨折縫。顴骨上頜突也可受撞擊力量壓入上頜竇,引起眶下區的塌陷,因旋轉移位而顴骨向外側突出。嚴重的撞擊傷可引起粉碎骨折,而致眶緣及眶底破裂,上頜竇的前、後壁也可破碎,碎骨片可嵌入上頜竇,而顴骨體的大塊骨折片成旋轉移位,眶腔也可發生不同程度的破壞,並影響眼球的功能。由於顴額分離,可致外眥下移,眶底的粉碎骨折可致眶內容進入上頜竇而眼球下移,並發生複視,如因骨折片移位而致眶腔的增大,可招致眼球陷沒(圖10.3.3.1.2-0-1~10.3.3.1.2-0-3)。

7.2 顴骨顴弓骨折分類
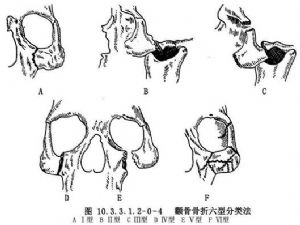
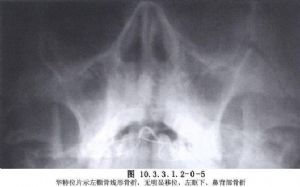
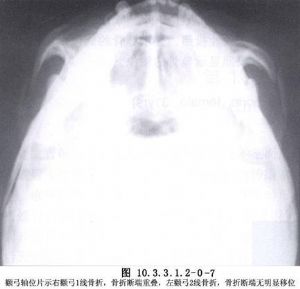
顴骨骨折的分類法較多,有將其分爲5型、6型、8型不等。我們認爲,Knight和North(1961)的6型分類法較適用。Ⅰ型:無移位骨折;Ⅱ型:顴弓骨折;Ⅲ型:顴骨體骨折向後內下移位,不伴有轉位;Ⅳ型:內轉位顴骨體骨折,左側逆時針向、右側順時針向或向中線旋轉,X線片表現眶下緣向下,顴額突向內側移位;Ⅴ型:外轉位顴骨體骨折,左側順時針向、右側逆時針向或遠離中線旋轉,X線片表現眶下緣向上,顴額突向外側移位;Ⅵ型:複雜性骨折。Ⅱ、Ⅴ型骨折經復位後穩定,不需作固定,而Ⅲ、Ⅳ、Ⅵ型骨折經復位後,需要作固定,以防止其繼續發生移位(圖10.3.3.1.2-0-4~10.3.3.1.2-0-8)。上述分類可作爲臨牀治療時的參考依據。


7.3 手術指徵
顴骨顴弓骨折,由於受傷後的局部水腫或血腫掩蓋骨折移位畸形,常影響骨折的正確診斷和及時處理,致晚期顴骨塌陷畸形,造成二期處理的困難。從解剖、功能和美觀的原則出發,除少數骨折移位不明顯,功能又無影響者外,均應開放復位。由於顴骨骨折後受肌肉牽引力小,因此,撞擊力不大的移位,復位後大多不需固定,如致傷力較大,而致內陷明顯,又有旋轉移位者,復位後應加固定術,以保持在正常解剖位置上癒合,不致遺留後遺症。
顴弓骨折,多數僅需要復位,而不需要固定,因顴弓本身無肌肉牽引移位的問題。顴上頜骨骨折多需復位後加以固定。
顴弓骨折根據骨折的類型、移位的程度可用口內切口復位、口外切口復位或巾鉗牽拉復位,一般都不需要固定,顴骨的多腳骨折或眶底破裂骨折需行開放復位和內固定。
10 手術步驟
在局麻下,於顳部髮際內切口,長約2~3cm,切開皮膚、皮下組織、顯露顳筋膜,然後切開顳筋膜,沿顳筋膜與顳肌之間伸入較長的骨膜分離器,直至顴骨或顴弓下方,以顳部皮膚上墊紗卷爲支點,用力向前外側方撬動復位(圖10.3.3.1.2-1)。

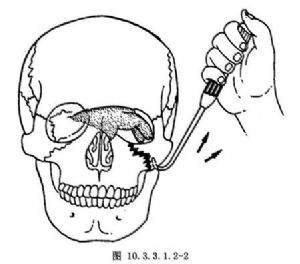
使用齒鉤開放復位法,即在原開放傷口進路,在清創的基礎上,找到顴弓或顴骨的受損傷處,將移位明顯的骨塊(一般多爲向下移位),用齒鉤向上提拉。至完全復位,一般毋需固定,必要時可加克氏針或鋼絲結紮或小夾板固定(圖10.3.3.1.2-2)。
11 術中注意要點
1.顳部切開復位時,寬骨膜分離器一定要置放在顳筋膜與肌肉之間,這樣才能滑行到顴骨與顴弓下方,因爲顳筋膜是附麗在顴弓和顴骨的邊緣上。
13 併發症
傷口感染。