6 概述
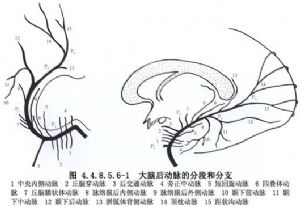
自1967年Yasargil和Donaghy開創顳淺動脈-大腦中動脈吻合術以治療腦缺血疾病以後,各種形式的顱外-顱內動脈吻合術層出不窮,計有數10種之多,各有其優缺點。1982年Sundt首先報告這種手術方式。大腦後動脈解剖見圖4.4.8.5.6-1。
11 手術步驟
1.取大隱靜脈,長20~25cm。用肝素鹽水沖洗乾淨後灌滿,結紮所有分支,如有漏水即予修補。
2.於耳上顳部骨瓣開顱。注射甘露醇和放出腦脊液以便腦回縮。抬起顳葉直到小腦幕遊離緣,切開環池的蛛網膜,即可看到大腦後動脈的第2段(P2)繞過大腦腳的外側。選擇長約1.5cm沒有穿動脈發出的一段,作爲受血動脈。
3.以下頜角爲中點,沿胸鎖乳突肌的前緣做斜切口,顯露並分離出頸外動脈。
4.將大隱靜脈的遠端(足端)套在8號或10號橡皮導尿管端,用線紮緊,從頭部切口經皮下隧道通穿到頸部切口,此隧道位於耳前方,在顴弓之外。經導尿管向靜脈注入肝素鹽水,靜脈近端夾閉,使靜脈內充滿肝素鹽水。
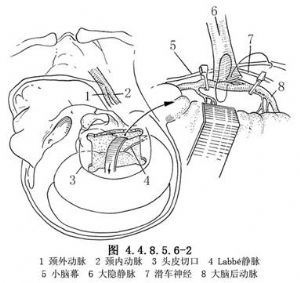
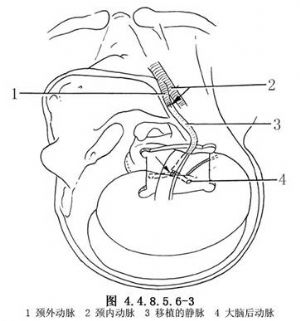
5.經靜脈注入肝素4000~5000U。用兩個無創動脈夾阻斷大腦後動脈將作爲吻合口處的近、遠段,切開動脈壁,用8-0尼龍線將靜脈與大腦後動脈做端-側吻合。然後依次放開遠、近段的動脈夾。此時血流被靜脈內的單向活瓣阻擋,不逆流入靜脈中。調整靜脈的長度,使其能無張力但又不冗長地臥於顱中窩底(圖4.4.8.5.6-2)。然後將靜脈的遠側端(足端)與頸外動脈做端-端吻合或端-側吻合(圖4.4.8.5.6-3)。
12 術中注意要點
1.在吻合的全部過程中,靜脈腔內必須充滿肝素鹽水,不容有空氣進入,以免造成空氣栓塞。
2.移植靜脈通過骨窗邊緣時有一個近於直角的轉折,最易阻斷血流,應咬成骨槽,儘量靠近顱底,避免扭曲和受壓。
3.顳葉牽拉要輕柔,並避免撕斷Labbé靜脈。