6 概述
頸動脈-海綿竇瘻系海綿竇段的頸內動脈壁或該段的分支破裂,導致與海綿竇之間形成異常的動、靜脈溝通。其最常的原因爲顱腦損傷引起的顱底骨折,損傷海綿竇段頸內動脈或其分支;也可因頸內動脈先天薄弱、海綿竇段頸內動脈瘤、炎症等自發性破裂引起。海綿竇的靜脈迴流通過下述途徑到達頸內靜脈(圖4.11.2-1):
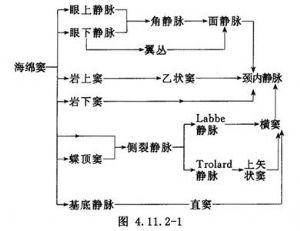
根據靜脈引流方向不同,1939年Wolff和Schmid將頸動脈-海綿竇瘻分爲四種類型:①動脈血由海綿竇經眼上靜脈及內眥靜脈引流入面靜脈(圖4.11.2-2A),導致眼靜脈紆曲怒張,搏動性突眼,球結膜充血、水腫、外翻、視力下降,甚至失明等;②動脈血由海綿竇經外側裂靜脈,再經Trolard吻合靜脈引流入上矢狀竇(圖4.11.2-2B),臨牀可發生蛛網膜下腔出血;③動脈血由海綿竇經巖上竇或巖下竇,基底靜脈叢,再經橫竇、乙狀竇引流入頸內靜脈(圖4.11.2-2C);④動脈血由海綿竇流經一吻合靜脈引流入基底靜脈,並與大腦大靜脈匯合引流入直竇(圖4.11.2-2D)。

確診最好行經股動脈穿刺插管的選擇性全腦血管造影,不僅可明確顯示瘻口部位、大小、盜血情況、迴流靜脈類型等,而且可通過對側頸內動脈、椎動脈造影了解顱內側支循環,爲閉塞瘻口或閉塞瘻口遠、近段頸內動脈提供參考。
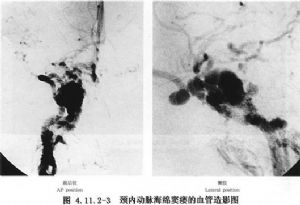
治療目的在於閉塞瘻口,保持頸內動脈通暢,改善腦部供血,減輕眼部症狀。理想的治療方法是既閉塞瘻口又保持頸內動脈通暢,傳統的治療方法是手術治療,手術種類多,且各有利弊。1971年Prolo和Hanberry報告應用Fogaty帶囊導管栓塞成功,1974年Serbinenko首創同軸可脫性球囊導管,1976年Debrun又對球囊解脫技術進行了改進。近年來微導管可脫性球囊技術的發展,由於具有方法簡單、併發症少、死亡率低,且頸內動脈保持通暢率高等優點,已取代手術,成爲本病的首選治療方法(圖4.11.2-3)。
7 適應症
頸動脈-海綿竇瘻可脫性球囊栓塞術適用於:
2.頸動脈-海綿竇瘻急診治療的適應證:①大出血和鼻出血;②由於瘻逆行盜取對側頸內動脈或椎基動脈系統的血液,繼發顱內缺血性中風;③發生顱內蛛網膜下腔出血;④異常靜脈引流到皮質靜脈,增加了腦出血和靜脈高壓的機會;⑤視力惡化迅速有導致失明危險者。
3.因手術或栓塞失敗,將瘻口近心段頸內動脈閉塞,而瘻口遠段頸內動脈未閉,因盜取顱內血液,且以眼靜脈爲主要回流者,可採用經眼上靜脈入路行栓塞治療;如迴流以巖上(下)竇爲主者,可採用經股(或頸內)靜脈入路,經巖上(下)竇達海綿竇後部行栓塞治療。
9 術前準備
1.病人準備 ①有球結膜水腫、充血、外翻者,注意保護患眼角膜,防止角膜潰瘍形成;②其餘同腦動靜脈畸形栓塞術的術前準備。
2.特殊器械、藥品準備 ①16G或18G穿刺針1根;②直徑0.89mm,長40cm導絲1根;③6F導管鞘1個,8F導管鞘1個;④5F腦血管造影導管1根,8F導引管1根;⑤帶三通軟連接管2根;⑥Y形帶閥接頭2個,二通開關2個;⑦加壓輸液袋4套;⑧同軸導管1根,Magic-BD導管1根;⑨Balt帶X線標記球囊1號、2號、3號各若干;⑩球囊鑷、眼科直鑷、眼科直剪各1把;?非離子等滲造影劑(每毫升含碘180mg)10ml;?HEMA 1份,30%雙氧水1ml;?1ml注射器3副。
11 手術步驟
11.1 1.經動脈入路
用1%或2%利多卡因在右(或左)側腹股溝韌帶下2~3cm,股動脈搏動明顯處逐層進行浸潤麻醉,並給病人神經安定麻醉。
(2)將5F腦血管造影導管經6F管鞘插入,在電視監視下,分別選擇插入左、右頸內、外動脈與椎動脈行選擇性腦血管造影,明確診斷並了解顱內側支循環情況後,將5F造影導管暫留置在健側頸內動脈或椎動脈。
(3)經8F導管鞘插入8F導引管,在電視監視下插入患側頸內動脈,達C2水平。8F導引管尾端接一“Y”形帶閥接頭,“Y”形閥側臂與帶三通軟連接管的動脈加壓輸液管道相連,排淨管道內空氣後,緩慢滴入生理鹽水。
(4)在插入微導管前給病人全身肝素化,按1mg/kg靜脈注射,一般成年人首次劑量爲50mg,2h後如繼續治療,則按0.5mg/kg體重追加,成年人給25mg靜脈注射,以此類推。。
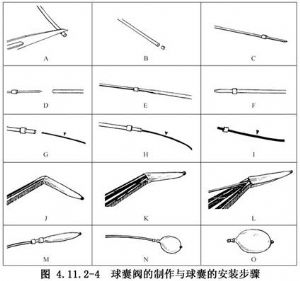
(5)根據腦血管造影所見瘻口大小,選擇適宜球囊裝在同軸導管內導管或Magic-BD導管末端,步驟爲:①用剪刀剪去球囊頸部多餘部分;②將直徑0.8mm的乳膠條切取0.6mm長,用一短鍼灸針從切取一段乳膠條中心穿過製成球囊閥(圖4.11.2-4A~C);③將球囊閥移至同軸導管內導管末端或Magic-BD導管末端Teflon導管中1/3段,並用每ml含碘180mg(圖4.11.2-4D~I)非離子造影劑充滿導管;④用球囊鑷將球囊頸張開,把帶閥之同軸導管內導管或Magic-BD導管插入球囊頸部,使閥恰位於球囊頸中1/3部(圖4.11.2-4J~L);⑤抽出Magic-BD導管內導絲,在其尾部接一抽吸非離子造影劑的1ml注射器,或在同軸內導管尾端接一單純帶閥接頭,再接一抽吸非離子造影劑的1ml注射器,試驗球囊膨脹與回縮情況,使裝載滿意(圖4.11.2-4M~O)。
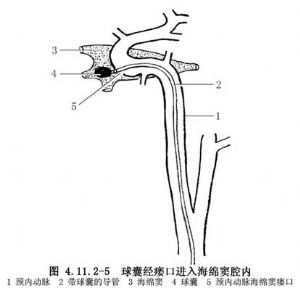
(6)將裝球囊的同軸導管或Magic-BD導管(用前再將導絲插入)經Y形帶閥接頭,有閥臂送入8F導引管內,在電視監視下將其慢慢送入患側頸內動脈,利用血流將球囊帶入頸動脈海綿竇瘻口或海綿竇腔內,當在電視下看到球囊突然改變方向時,即表明球囊已進入海綿竇瘻口或海綿竇腔內(圖4.11.2-5)。
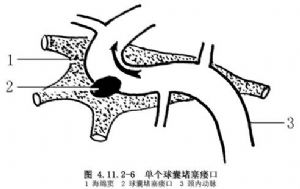
(7)用每毫升含碘180mg的非離子等滲造影劑,慢慢經微導管將球囊充盈(不能超過球囊容量),當經導引管注入造影劑證實瘻口已完全堵塞爲止,慢慢牽拉內導管或Magic-BD導管,將球囊解脫,留於病變部位(圖4.11.2-6)。如一個球囊不能將瘻口堵塞,也可以放入多個球囊(圖4.11.2-7)。堵塞瘻後再重複頸內動脈造影,瞭解瘻堵塞是否完全,頸內動脈是否通暢,並觀察病人栓塞前後變化,自覺顱內轟鳴聲及聽診眼眶雜音是否消失。

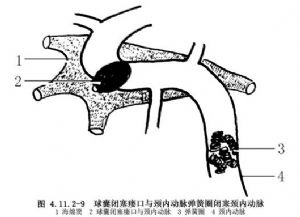
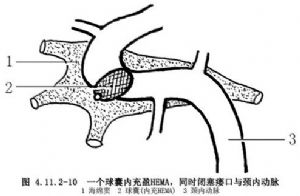
(8)如球囊無法進入瘻口或海綿竇腔,需同時閉塞頸內動脈時,則必須先做頸內動脈閉塞試驗,同時經對側頸內動脈、椎動脈造影瞭解前、後交通動脈側支循環是否良好,病人是否能耐受患側頸內動脈閉塞。只有證明顱內側支循環良好,病人能耐受患側頸內動脈閉塞時,方可用球囊閉塞頸內動脈。而且需在頸內動脈頸段投放第二個保護性球囊(圖4.11.2-8)或彈簧圈(圖4.11.2-9)。也可只放入一個球囊在瘻口部位,同時堵斷瘻口近、遠段頸內動脈,球囊內充填以永久性栓塞劑HEMA(圖4.11.2-10)。

(9)治療結束,拔出導引管與導管鞘,酌情用魚精蛋白中和肝素,穿刺部位壓迫15~20min,無出血時蓋無菌紗布,加壓包紮。
11.2 2.經眼上靜脈入路
(1)在患側眼眶周圍消毒,用2%普魯卡因作穿刺部位浸潤麻醉。
(2)選眼眶上緣中、內1/3交界處爲穿刺點(圖4.11.2-11),採用Seldinger法用18G穿刺針直接垂直穿刺眼上靜脈,酌情插入5F、6F或8F導管鞘。

(3)如欲用NBCA栓塞海綿竇瘻,則經5F導管鞘插入4F或5F導管到達海綿竇內(圖4.11.2-12),經導管用三明治注射技術注入66%NBCA混合液0.1~0.5ml,迅速拔出導管。

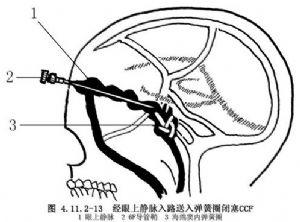
(4)如欲用彈簧圈栓塞海綿竇瘻,則經6F導管鞘插入5F薄壁導管,再將裝彈簧圈的針頭插入5F導管尾端。再用直徑0.96mm長導絲插入裝彈簧圈針頭尾端,將彈簧圈推入導管內,在電視監視下再由5F導管推出到海綿竇內,如一個彈簧圈不能將瘻口堵塞,可再送第二、第三個彈簧圈,直至將瘻完全堵塞爲止(圖4.11.2-13)。
(5)如欲用可脫性球囊栓塞海綿竇瘻,則經8F導管鞘插入8F導引管,再經8F導引管插入帶可脫球囊的同軸導管或Magic-BD導管(圖4.11.2-14)。

(6)採用上述任一方法,栓塞海綿竇瘻口後,再經對側頸內動脈或椎動脈行腦血管造影,通過前、後交通動脈瞭解患側頸內動脈顱內段是否向瘻盜血。
(7)治療結束,拔出導管和導管鞘,壓迫15~20min,無菌紗布包紮。
11.3 3.經股靜脈或頸靜脈入路
(1)病人全身肝素化,採用Seldinger法穿刺股靜脈或頸內靜脈,插入8F導管鞘。
(2)經8F導管鞘插入8F導管引管,達患側頸內靜脈C2平面。
(3)經8F導引管插入帶可脫球囊的Magic-BD導管,在電視監視下,經頸內靜脈、巖上(下)竇,送入海綿竇內,用每毫升含碘180mg的非離子型造影劑充盈球囊並解脫,一個球囊不夠可送入第二、第三個球囊,直到經動脈造影瘻口閉塞爲止(圖4.11.2-15)。
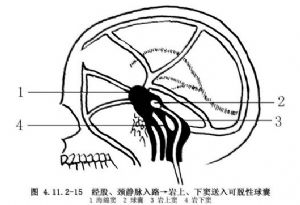
(4)治療結束,拔出導管和導管鞘,局部壓迫15~20min,蓋無菌紗布,加壓包紮。
12 術中注意要點
1.本手術最關鍵的步驟爲如何把球囊送入瘻口和海綿竇腔內。對高血流瘻,一般難度不大,在低血流瘻或瘻口較小時,球囊往往難以進入瘻口,造影瞭解瘻口的位置則十分重要。明確瘻口位置後,將球囊置於瘻口部位,改變球囊的充盈大小並在體外旋轉導管尾段,促使球囊進入瘻口。如此才能達到既堵塞瘻口,又能保持頸內動脈通暢的最佳治療效果。
2.如球囊無法進入瘻口,需同時閉塞頸內動脈達到治癒瘻時,必須做頸內動脈閉塞試驗,同時經對側頸內動脈、椎動脈造影,以了解顱內前、後交通動脈側支循環狀況。只有顱內側支循環良好,病人又能耐受患側頸內動脈閉塞時,才能閉塞患側頸內動脈。閉塞頸內動脈的第一個球囊必須放在頸內動脈瘻口或瘻口以遠,同時在頸段頸內動脈內放入第二個保護球囊,只有這樣才能徹底治癒瘻。
3.在外傷性頸動脈海綿竇瘻,由於顱底骨折,有時海綿竇瘻口附近及海綿竇內有碎骨片,不平滑,當球囊進入瘻口或海綿竇腔內充盈時,球囊會被骨片刺破。遇有此類情況時,應適當改變球囊在海綿竇腔的位置及其充盈程度,避免碎骨片刺破球囊。