6 概述
腦膜瘤約佔顱內腫瘤的15%~18%。好發於矢狀竇旁、大腦鐮旁、大腦凸面、蝶骨嵴和外側裂、顱前窩底及嗅溝、鞍區、小腦幕、顱中窩底、小腦橋腦角、腦室內、斜坡和枕骨大孔區等。
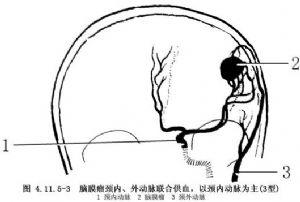
腦膜瘤血運豐富。Manelfe將血液供應方式分爲四型:1型爲單純頸外動脈供血;2型爲頸內、外動脈聯合供血,以頸外動脈爲主;3型爲頸內、外動脈聯合供血,以頸內動脈爲主;4型爲單純頸內動脈供血。有的腦膜瘤還有椎基底動脈參與供血(圖4.11.5-1~4.11.5-4)。
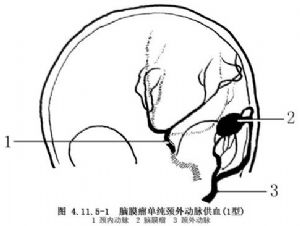


腦血管造影是瞭解腦膜瘤血液供應方式的主要手段。經股動脈行選擇性頸內、外動脈與椎動脈造影,弄清腦膜瘤的供血來源,腫瘤染色情況,引流靜脈、靜脈竇受累情況,並通過選擇性頸外動脈造影瞭解頸外動脈與頸內動脈及椎基底動脈間有無危險吻合存在,爲選擇栓塞途徑並超選擇插管避開危險吻合和防止併發症提供參考依據。
腦膜瘤術前栓塞能大大減少腫瘤血液供應,減少術中出血,有利於手術操作,降低手術死亡和致殘率,使過去認爲不能手術者變爲可手術,使手術難度大的變爲較容易。因此,近年來對顱內血供豐富的腦膜瘤,一般在手術前3~7天採用術前栓塞作爲手術的一項重要輔助措施。
腦膜瘤術前栓塞材料多采用固體微粒栓子,尤以明膠海綿爲宜。其理由是:①材料便宜易得,容易掌握;②微栓大小可因人而異,自行剪裁;③具有可吸收性。
腦膜瘤的栓塞是靠自然血流,加上推注造影劑或生理鹽水的力量,把微粒帶到腫瘤中心,行腫瘤內栓塞,有時尚需行接近腫瘤的供血動脈主幹栓塞,如栓塞能達到手術切除腫瘤時幾乎沒有出血,應視爲栓塞效果滿意。其它栓塞材料如Ivalon、凍乾硬腦膜、真絲微粒、NBCA和彈簧圈等,球囊應用很少。
8 禁忌症
1.腦膜瘤的血供雖豐富,但主要爲頸內動脈供血,非主要爲頸外動脈供血者。
2.腦膜瘤雖有豐富的頸外動脈供血,但由於供血的頸外動脈分支與頸內動脈或椎基底動脈間有危險吻合,且超選擇插管導管無法避開危險吻合者。
9 術前準備
1.病人準備 ①詳細瞭解病史,進行全面體檢與系統的神經系統檢查。②有癲癇病史者,術前給抗癲癇藥物治療。③術前根據病情行CT平掃加增強掃描,MRI、MRA檢查。④術前進行血、尿常規,出血、凝血時間,肝、腎功能,胸部透視,心、腦電圖等檢查。⑤術前禁食,碘過敏試驗,穿刺部位(如會陰部)備皮,留置導尿管。⑥用布帶約束四肢。
2.特殊器械、藥品準備 ①16G或18G穿刺針1根;②直徑0.89mm、長40cm導絲1根;③6F導管鞘1個;④4F、5F腦血管造影導管各1根,6F導引管1根;⑤帶三通軟連接管1根;⑥Y形帶閥接頭1個,二通開關1個;⑦加壓輸液袋2套;⑧Magic-3F/2F導管及微導絲各1根;⑨明膠海綿數塊。
11 手術步驟
會陰及兩側腹股溝常規消毒,鋪無菌巾。用1%或2%利多卡因在右(或左)側腹股溝韌帶下2~3cm,股動脈搏動明顯處逐層進行浸潤麻醉,並給病人神經安定麻醉。右側股動脈插入6F導管鞘。
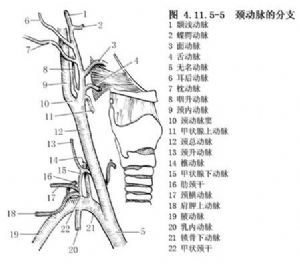
2.將4F或5F腦血管造影導管經6F導管鞘分別選擇插入左、右頸內動脈、椎動脈行選擇性血管造影,瞭解腦膜瘤的供血來源、腫瘤染色情況、引流靜脈、靜脈竇受累情況,頸外動脈供血情況及其與頸內、椎基底動脈有無危險吻合(圖4.11.5-5)。
3.如病人爲術前栓塞的適應證,將導管超選擇插入頸外動脈的供血分支,並避開危險吻合。如普通導管無法達到超選擇插管目的,在給肝素化後,更換6F導引管,經6F導引管插入Magic-3F/2F導管行超選擇插管。
4.超選擇插管成功後,將明膠海綿用剪刀剪成碎屑使成<250μm的微粒,並用生理鹽水或40%造影劑稀釋,用1、2或3ml注射器抽吸明膠海綿微粒,在電視監視下,經導管間斷推注,同時注意觀察病人病情變化,每推注1~2管微粒,即推注一次生理鹽水,以防微粒將導管堵塞,同時間斷注入造影劑監視栓塞情況,如見造影劑流速變慢或有返流時即停止推注微粒。
6.栓塞結束,酌情用魚精蛋白中和肝素,拔出導管與導管鞘,穿刺部位壓迫15~20min,無出血時局部蓋無菌紗布,加壓包紮。
12 術中注意要點
1.腦膜瘤術前栓塞的關鍵在於術中超選擇插管是否到達供血動脈,同時避開頸外動脈分支與頸內動脈或椎動脈間的危險吻合,這樣才能進行安全而有效的血管內栓塞治療。栓塞時應進行腫瘤內栓塞而非只行供血動脈主幹栓塞,這樣才能達到術中減少出血,有利於手術的目的。
2.在注射栓塞微粒前,應先注射造影劑,在電視下觀察以什麼樣的推注壓力和速度不會產生返流,在推注微粒過程中,隨時注入造影劑監視栓塞情況,當發現血流速度減慢或有反流時即停止栓塞,以避免微粒反流入頸內動脈而發生併發症。