6 概述
由銳器造成的眼球壁全層裂開,稱爲眼球穿通傷;傷口位於鞏膜的,稱爲鞏膜穿通傷,可伴有眼瞼的穿通傷。較大的鞏膜傷口往往同時累及角膜。眼後段(晶狀體平面以後)的穿通傷除鞏膜裂開外,還伴有葡萄膜或視網膜(鋸齒緣之後)的裂開,玻璃體脫出、出血、視網膜嵌頓或脫離或感染是常見的併發症。
眼球貫通傷(perforating injury)是一種特殊的穿通傷,指眼球結構被完全貫穿。即一個致傷物體通過角膜或鞏膜進入眼內,穿過眼球,從後部的鞏膜穿出。眼球貫通傷約佔眼外傷病例的4.4%,多數由飛行物、鳥槍彈或彈片致傷。在未開展玻璃體手術的以往年代,這類傷眼的預後很差,85%以上的病例僅有手動或更低的視力,或者有1/3以上的病例摘除了眼球。
由於鞏膜處於球結膜下及眼後部,鞏膜傷口的狀況多不能直接觀察清楚。手術處理前要根據受傷的情景、初步的檢查發現估計傷情,對手術中可能發現的問題做多種的準備。
處理原則應是:及時做初期縫合術,恢復眼球壁的完整性,恢復脫出的眼內組織及眼內壓,即完成眼球的“外重建”;防治感染及併發症;在相當多的病例,可能需要二期玻璃體手術處理眼內的出血、炎症產物或視網膜脫離,使視網膜附着、眼內介質透明,並維持眼內壓。還要考慮屈光問題,即完成眼球的“內重建”。
7 適應症
後節鞏膜穿通傷的初期縫合術適用於鞏膜全層裂開,伴或不伴有組織嵌頓及脫出。
8 禁忌症
除非眼球壁已經嚴重破損及缺失,不能縫合修復,或已失去眼前段再造的可能性(甚至用異體角鞏膜移植也不能修復),否則沒有禁忌證。因爲鞏膜裂開若不能修復,就意味着初期眼球摘除術,應當極其慎重對待。只要可能,就應爭取縫合。眼內容物的脫出不是眼球摘除的主要指徵。在眼內容物大部分脫出的大多數傷眼,經病理檢查證實,其視網膜仍有較多的保留,這爲視功能的重建提供了可能。在雙眼嚴重外傷的情況下,至少爭取保留並重建一隻眼的結構和功能是非常重要的。
像普通注射針頭刺穿鞏膜,鞏膜的傷口不需縫合。但眼內的併發症如眼內炎或玻璃體積血、視網膜損傷及瘢痕牽拉,則需要玻璃體手術處理。
9 術前準備
1.詳細瞭解受傷史,包括致傷物、怎樣受傷等,對判斷傷情有重要價值。如估計傷口部位、長度、深度及併發症。對在基層單位已經縫合但估計縫合質量達不到要求的,需要重新縫合。
2.術前檢查 估計視力狀態。在手電燈光或裂隙燈下,仔細檢查眼部損傷狀況,注意有無眼瞼裂傷,球結膜出血、破裂,眼內有無出血等。損傷嚴重或不能配合,應在手術室麻醉後檢查。應注意有無眼內異物的可能性,術前通常需要做CT檢查,可以大致排除異物的存留,並能看出“球環”的形態、眼內的緻密度等。在傷口較大的情況下,不宜做B超檢查。
3.與傷員及其親屬簽訂手術知情同意書。需特別說明傷情和處理的不確定性。但如果需要做初期眼球摘除術,即使在手術中也要取得患者及其家屬或上級的同意。
11 手術步驟
1.在角膜緣後2mm環行切開傷口處的球結膜。分離球筋膜囊,充分暴露鞏膜傷口,至少是傷口的前段。
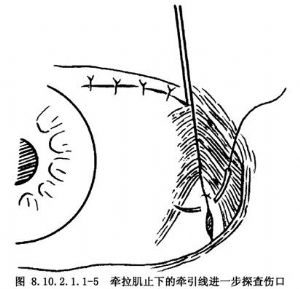
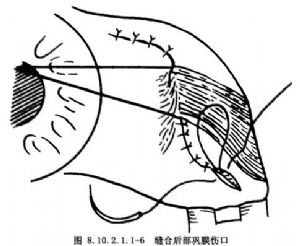
2.自前向後嚴密縫合鞏膜,使傷口平整、不漏水。可使用8-0可吸收縫線,間斷縫合。5-0縫線太粗,可能損傷鞏膜組織;10-0縫線太細,強度不夠。縫合時應至少穿過鞏膜厚度的2/3或90%,才能使鞏膜對合良好。爲了不致引起更多的眼內容物脫出,在較大傷口,應自前向後邊暴露、邊縫合(圖8.10.2.1.1-1~8.10.2.1.1-3)。當傷口延伸到外直肌下或後部時,根據縫合的需要可按眼肌手術的原則,切斷直肌(或用縫線牽引直肌),縫合直肌下的傷口,然後將直肌重新縫合(圖8.10.2.1.1-4~8.10.2.1.1-6)。

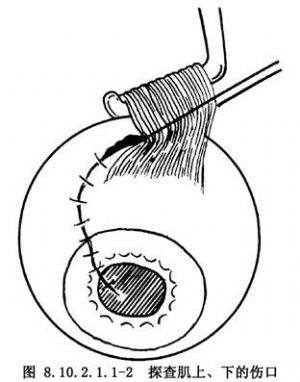


3.有眼內組織脫出傷口外或嵌頓於傷口時,應根據情況處理。脫出的玻璃體通常可以剪除;但若眼內壓不高,在青年人,成形的玻璃體也可能還納,這對維持眼內壓、避免眼內的擾亂可能是有益的。對脫出的葡萄膜或視網膜組織,則不應剪除,應儘量還納,爲眼球結構和功能的內重建提供條件。組織還納前,均可用稀釋的慶大黴黴素注射液沖洗。應邊還納邊縫合。
4.鞏膜傷口縫合完全後,若眼內壓過低,可向玻璃體腔注入平衡鹽液。若因傷口延伸到後極部,縫合不到或後部傷口縫合不甚嚴密時,也可注入黏彈劑,或空氣。維持適當的眼內壓,對眼內止血、保持視網膜附着有重要作用。