7 概述
膀胱嗜鉻細胞瘤大都生長在輸尿管與膀胱的連接部,尿道內口三角區。腫瘤生長在粘膜下的壁層,可向內外浸潤生長。自1953年Zimmeman報道後,國內外均有較多病例發現。此處是腎上腺外嗜鉻細胞瘤的好發部位。胚胎期在這一區域內有極豐富的副神經節存在,並被證實爲嗜鉻組織。這種組織也存在於膀胱壁的外層,曾被疑爲來源於腎上腺髓質的胚胎剩件。這類組織生後至成人即將退化消失,如因不退化而呈異常發育生長,即成爲膀胱嗜鉻細胞瘤。腫瘤可向膀胱內生長,突破粘膜而出現血尿,亦可向膀胱外生長,壓迫輸尿管或膀胱出口引起梗阻。
腎上腺髓質的嗜鉻細胞瘤由胚胎時期的神經嵴細胞的不正常發育而來,所以嗜鉻細胞瘤既可發生於腎上腺內,也可以發生在神經節細胞豐富的身體其他各部位。最常見於腎及腎上腺周圍,腹主動脈兩旁及內臟各動脈的分支處,如腹腔動脈幹附近、腹主動脈分叉處的屈克漢道(Zuckerhandle)腺體部及輸尿管末端進入膀胱壁處,此外如胸腔、縱隔、顱內等部亦可偶見。由於神經嵴細胞在胚胎期的發育異常,在生成嗜鉻細胞瘤的同時,其他內分泌腺細胞發育受到影響亦可併發腫瘤。甲狀腺、甲狀旁腺、胰腺、垂體是最易受累的內分泌腺體,將這種多內分泌腺腫瘤,根據發病器官的不同,Sipple劃分成Ⅰ、Ⅱ、Ⅲ型。如此複雜的發病現象,顯然與家族性遺傳有關,是胚胎神經嵴細胞分化發育紊亂所致的結果(圖7.1.4.2.2-0-1~7.1.4.2.2-0-6)。
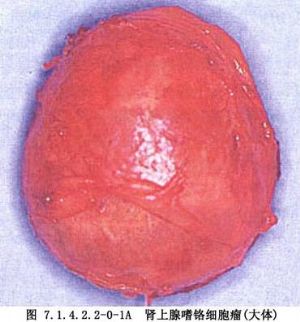
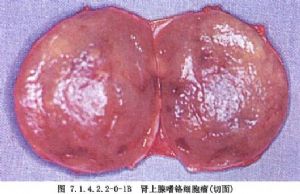

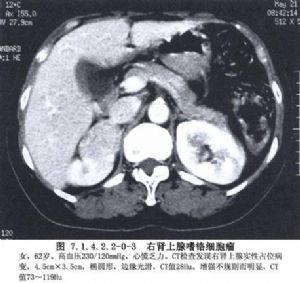


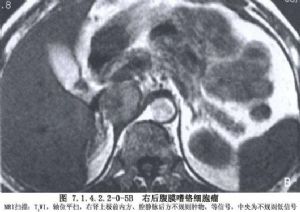

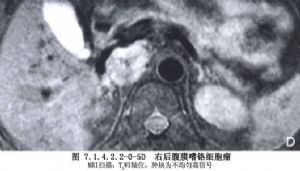

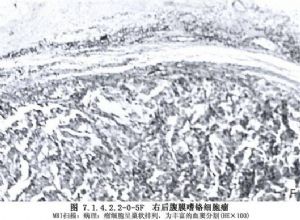

瘤細胞可以是惡性癌——嗜鉻母細胞瘤,也可以是良性腺瘤。腎上腺髓質細胞也可呈瀰漫性增殖而發生症狀,但並不形成嗜鉻細胞瘤(Drukker,1957),或只形成結節型增殖或微型腺瘤。腎上腺內或腎上腺外的嗜鉻細胞瘤(癌)及髓質增殖,除以分泌特定的腎上腺素及去甲腎上腺素外,尚可同時合成分泌其他內分泌素,引起其他類型的綜合徵,如分泌ACTH即表現出Cushing綜合徵。多數腫瘤皆表現爲典型的高兒茶酚胺症狀,但少數腫瘤可無任何症狀,只在受到強烈刺激時始突發症狀。嗜鉻細胞瘤既可爲後天性生長,也帶有很明顯的先天性家族性遺傳因素。上述種種,使嗜鉻細胞瘤成爲人體內最爲錯綜複雜、變幻莫測的一種腫瘤。半個多世紀以來,醫學家們對它的研究興趣始終未衰,在外科治療中也成爲一重大課題。
嗜鉻細胞瘤(含髓質增殖)在以往被認爲是一種少見病。隨着認識的提高,各種診斷技術的改進和提高,現已成爲各種繼發性高血壓中最爲常見的病因。基於日益豐富的臨牀經驗,良好的術前準備及精良的手術技巧,使這一疾病的手術治癒率目前已達到了最好水平。
8 適應症
膀胱嗜鉻細胞瘤摘除術適用於:
1.排尿時有典型嗜鉻細胞瘤的症狀發作,膀胱鏡檢查可見到膀胱粘膜面腫瘤或粘膜下腫瘤改變者即可考慮到本症,施行手術治療。
10 手術步驟
10.1 1.切口
做臍至恥骨聯合的下腹正中直切口,切開皮膚、皮下、腹直肌前鞘,向兩側牽開腹直肌直達膀胱前區。
10.2 2.探查
切開腹膜,先探查盆腔、動脈周圍有無多發瘤及輸尿管改變。如無病理髮現可縫合腹膜。
10.3 3.遊離膀胱
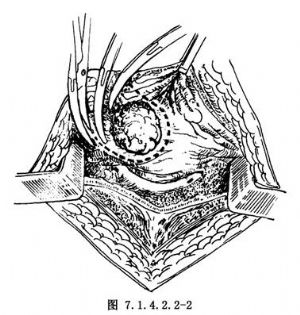
以腫瘤偏右側並已累及右輸尿管口爲例(圖7.1.4.2.2-1)。將右半膀胱遊離至盆底,向上至輸尿管的正常平面。切開膀胱,距腫瘤緣2~3cm切除腫瘤及全層膀胱壁,並可帶受累的輸尿管末端(圖7.1.4.2.2-2)。

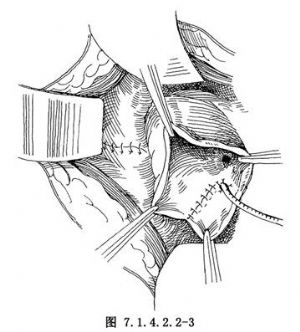
10.4 4.輸尿管膀胱再吻合
腫瘤完整切除後,將輸尿管末端按抗反流技術與膀胱再吻合,經吻合後置入支架管(圖7.1.4.2.2-3)。
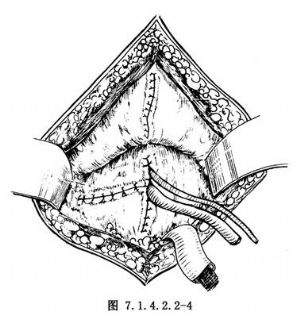
10.5 5.縫合切口、放置引流
膀胱切口先用3-0可吸收線間斷或連續全層縫合,漿肌層再用絲線間斷縫合加強,行恥骨上膀胱造口。恥骨後置橡皮管引流,逐層縫合腹壁切口(圖7.1.4.2.2-4)。