11 手術步驟
1.切口 上腹正中切口,若切除胰尾部困難,可加左側橫切口。體型寬的病人,可選用上腹部橫切口。
3.胰腺體尾部切除的範圍,腫瘤在腸繫膜上動脈和靜脈左側者爲75%,在其右側者爲90%(圖1.12.10.1.2-4)。一般胰腺體尾部切除術是指的前者。

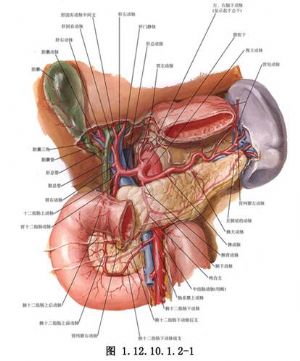
4.遊離胰腺體尾部 切開胃結腸韌帶、暴露胰腺體尾部,從脾門向腸繫膜上動脈及靜脈左側遊離(圖1.12.10.1.2-5)。

6.分離脾動脈及脾靜脈,並予以雙重結紮、切斷:這一步驟可減少切除胰腺和脾臟時的出血。
7.將脾臟向中線牽引,切斷脾膈、脾腎韌帶和脾結腸韌帶,並予以結紮。對胃短血管的切斷、結紮應小心,因爲這些血管靠近脾門,而且深在,短而脆,容易出血。
8.切除胰腺體尾部 將胰腺體尾部與脾臟完全遊離後,在胰腺後面靠近腸繫膜血管部仔細分離。在擬切除的平面縫支持線,切除胰腺體尾部。出血點用縫扎法止血,胰腺導管及其伴行血管予以分別結紮。也可採用保留脾臟的術式。
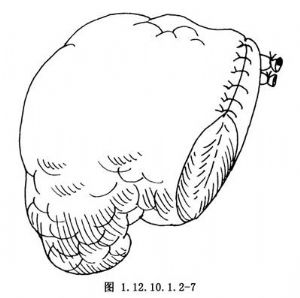
9.胰腺殘端的處理 妥善結紮胰管,徹底止血後,將胰腺前後包膜行間斷縫合,分一或二層將胰腺殘端關閉(圖1.12.10.1.2-6,1.12.10.1.2-7)。

12 術中注意要點
1.避免副損傷。
2.徹底止血。
3.儘量避免過多損傷胰腺組織,主胰管結紮要牢靠,胰腺殘端縫合要嚴密,減少胰腺炎及胰瘻發生機會。
4.檢查手術是否徹底,但是很難用肉眼觀察就能肯定切除的包塊一定是胰島細胞瘤。冷凍切片快速病理檢查對確定診斷有幫助。術中監測周圍血中葡萄糖值和局部血中胰島素值,對手術有效性、徹底性的結論,有參考價值。
5.引流充分。
6.全面探查。
13 術後處理
胰腺體尾部切除術術後做如下處理:
1.同胰島素瘤剜出術。由於手術創傷比剜出術大,加之切除脾臟,術後併發症的發生率較高,危險性更大。故術後應密切觀察病情,防止併發症的發生更爲重要。
2.藥物治療對有轉移的胰島素癌、胰島素瘤術後症狀仍然存在的病人都是必需的。在臨牀上曾試用胰高糖素、腎上腺皮質激素和腎上腺素等治療低血糖,但收效不大。二氧偶氮(diazoxide)可以抑制胰島素的釋放,每次100~150mg,每8h 1次,對胰島素瘤病人的症狀有控制作用。這種藥物的不良反應有胃腸道刺激和水瀦留,重則有粒細胞缺乏現象發生,有些病人對這種藥物無反應。近幾年,用類似生長抑素的藥物——Octreotide acetate(sandostatin)降低胰島素瘤病人的胰島素水平,並使血糖恢復正常,有50%~60%的成功率。對MEN-Ⅰ病人,應先行甲狀旁腺手術,因爲高血鈣對這種藥物的作用有干擾。
鏈佐黴素(streptozotocin)對抑制胰島素癌的轉移有一定作用,其反應率爲38%~64%,完全緩解率爲17%~25%。與氟尿嘧啶聯用的反應率可提高到86%。鏈佐黴素的不良反應較大,包括噁心、嘔吐、蛋白尿、腎功障礙以及肝功能異常等。故在使用中應慎重。