5 概述
腕管綜合徵是神經受壓綜合徵中最常見的一種。1909年Hun首先報道,在中老年婦女發生較多,主要表現在腕關節處正中神經受壓,出現其支配區域的拇、示、中指麻木,嚴重者可有大魚際肌無力及萎縮。
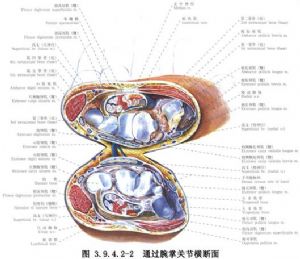
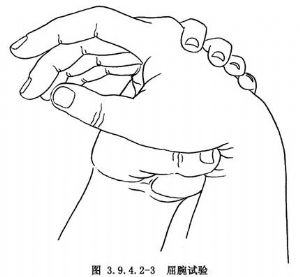
腕管系一封閉的骨-纖維鞘管,其背面(深面)爲月骨、頭狀骨、小多角骨。橈側爲舟骨、大多角骨。尺側爲豌豆骨、鉤骨,淺面爲腕橫韌帶覆蓋。管內有拇長屈肌、指深、淺屈肌九條肌腱及正中神經通過(圖3.9.4.2-1,3.9.4.2-2)。腕管內通過的組織排列非常緊密,而構成腕管的組織又缺乏彈性,任何原因引起的腕管內壓力增高,均可使正中神經受壓於腕橫韌帶的近側緣而產生臨牀症狀。大多數原因不清,可能與內分泌改變有關。此外,腕管內腱鞘囊腫、脂肪瘤等新生物壓迫、腕部骨折脫位,改變了腕管形狀及減少腕管原有容積,也可引起症狀。早期可出現橈側3個手指不適或刺痛,疼痛有時向肘、肩部放射,以夜間爲甚,有些病人可產生運動障礙症狀,如拇指無力,動作笨拙不靈,甚至某些精細動作無法進行,重者可有大魚際肌萎縮,正中神經支配區感覺遲鈍,但感覺完全喪失者較少。屈腕試驗及Tinel徵陽性率較高,可行兩側對比檢查(圖3.9.4.2-3)。

8 手術步驟
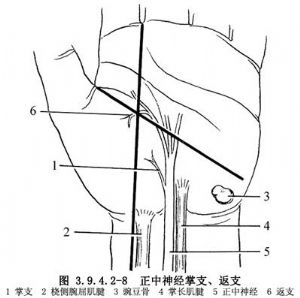
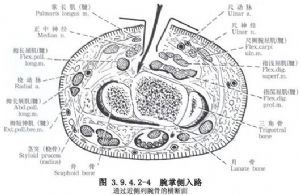
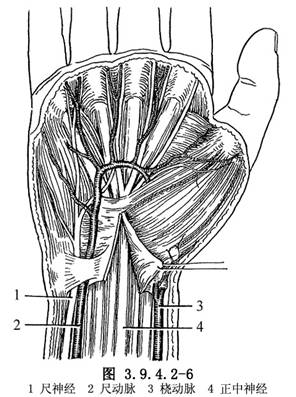
1.切口 自魚際紋的近端部分至腕橫紋尺側做一5cm的小S形切口(3.9.4.2-4,3.9.4.2-5),同時應熟悉切口深層之解剖關係,正中神經、尺動脈及掌淺弓、尺神經之位置(圖3.9.4.2-6)。
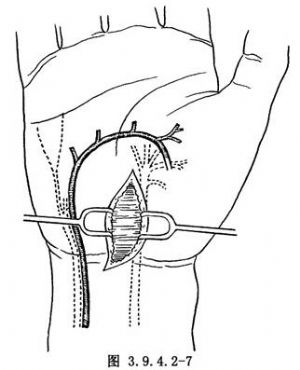
2.切開皮膚、皮下組織並向兩側牽開直達腕橫韌帶(圖3.9.4.2-7)。找出腕橫韌帶近端用鉗子伸向腕管內挑起腕橫韌帶,然後用刀子由近端向遠端切開並將其切除,顯露出腕管內肌腱、神經。
3.檢查 顯露正中神經並尋找受壓原因,若有增厚的滑膜或新生物如囊腫等則需切除。增厚的滑膜多包繞於肌腱周圍,切除應儘量徹底,但不要傷及肌腱。將肌腱、神經牽向橈側並探查腕管深面,若有骨突出亦應切除。正中神經若受壓增厚,可用顯微操作方法切除增厚的外膜並適當的行束間鬆解。
10 術後處理
肢體抬高24h,並鼓勵病人進行手指活動,不需特殊治療。