4 別名
附睾輸精管吻合術;epididymovasostomy;vasoepididymostomy
7 概述
男性計劃生育手術主要爲了阻止精子的排出,即輸精管絕育手術。此外,還包括原來不育或絕育術後要求覆育的治療,即輸精管吻合和輸精管附睾吻合手術。
輸精管絕育術是指用手術或非手術途徑造成精道阻斷。術後睾丸仍能繼續產生精子,成熟的精子在附睾內溶解吸收,性交時仍有正常射精過程,只是精液中沒有精子。輸精管絕育術比輸卵管節育術簡便、安全、無腹腔手術併發症,術後恢復也較快。因此,它是目前主要節育措施。
輸精管絕育術,包括切斷輸精管,用化學、電凝等方法閉塞輸精管,置異物於管腔內阻塞輸精管,或在管外加壓閉合輸精管等。目前,最常用的是輸精管結紮術,其次是輸精管閉塞術。
9 禁忌症
1.出血性疾病、精神病、嚴重神經官能症、性功能障礙、急性或嚴重慢性疾病者。
2.泌尿生殖系急性或慢性炎症,應治癒後再行手術或採用其他節育措施。
10 術前準備
1.睾丸活組織檢查和精道造影檢查。如睾丸活檢正常,精道爲附睾尾部病變阻塞者,可施行本手術。
3.對泌尿系急慢性感染,陰囊皮膚疾病及陰囊內疾病,待治癒後再行輸精管結紮術。
5.手術前晚沐浴,清潔外陰部,更換清潔襯褲。手術前剃去陰毛。
6.術前先用1∶1000新潔爾滅液浸洗陰莖陰囊5min,然後擦乾,再用1∶1000硫柳汞酊或75%乙醇消毒皮膚;也可用1∶1000新潔爾滅液消毒3次。
12 手術步驟
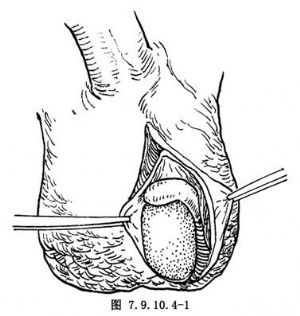
1.切口及探查陰囊內容物 做陰囊前側中線縱行切口。切開皮膚、肉膜、諸筋膜,直至睾丸鞘膜壁層。於壁層外鈍性分離,將睾丸鞘膜連同陰囊內容物一起擠出切口外,切開睾丸鞘膜,顯露睾丸、附睾,並分離出附睾段輸精管,檢查睾丸、附睾、輸精管有否病變(圖7.9.10.4-1)。
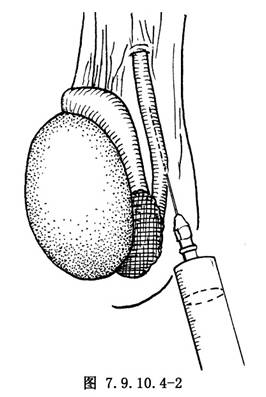
2.精囊端輸精管注水試驗 於附睾尾部病變阻塞上方相對應位置穿刺輸精管腔,向精囊端輸精管注入等滲鹽水5ml(圖7.9.10.4-2),如注水無阻力,病人有尿意感,表示精囊端輸精管通暢。
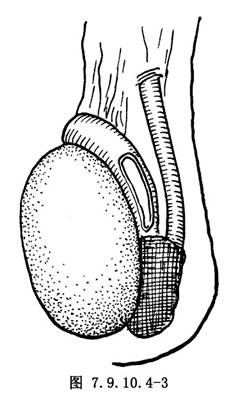
3.切開附睾體部頭部 於附睾尾部病變阻塞部位上方,做附睾體部之縱行切口,並切斷附睾內的小管,如有液體溢出,則用無菌玻片收集,加上等滲鹽水,置於顯微鏡下觀察有無精子。如無精子,將切口向附睾頭部方向延長,收集液體做鏡檢,直到發現有精子(圖7.9.10.4-3)。
4.切開輸精管 於附睾尾部病變阻塞上方對應部位的輸精管向上做縱行切口,其長度與附睾體部頭部縱行切口相當。將3-0尼龍線通過注射針頭從輸精管縱行切口上端插入管腔,再經管壁穿出,並引出皮膚之外(圖7.9.10.4-4)。

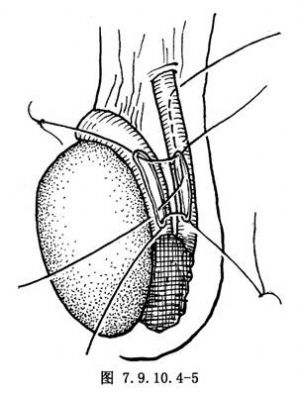
5.輸精管附睾吻合 用8-0尼龍線行輸精管附睾側側吻合。先縫合上下兩端,結紮後線尾做牽引(圖7.9.10.4-5),並將尼龍支撐線下端經吻合口從吻合口下角引出,再於輸精管附睾吻合口之兩側做間斷縫合。最後,再將尼龍支撐線下端線尾引出陰囊皮膚外(圖7.9.10.4-6)。
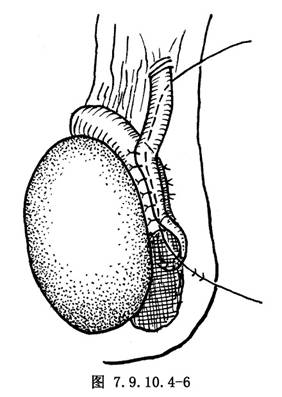
6.同法施行對側手術。
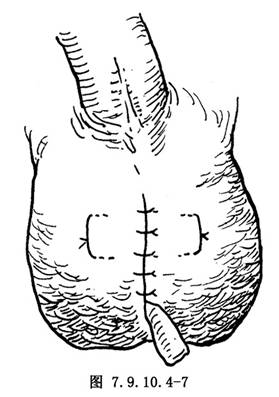
7.縫合切口 檢查切口內無出血,放置橡皮引流條,用細絲線垂直褥式縫合陰囊切口,最後,將尼龍支撐線上下兩線尾於皮膚外結紮固定(圖7.9.10.4-7)。
13 術中注意要點
1.附睾體部頭部縱行切開,應從附睾尾部病變阻塞上方開始,逐次向上切開,直至溢出液體鏡檢發現精子。但吻合部位越低越好,以便有足夠長的附睾管段使精子得以成熟。
2.輸精管附睾吻合,一般做側側吻合,也可做端側吻合,如有膨大之附睾小管還可做端端吻合。
3.手術應在手術放大鏡或手術顯微鏡下施行。
15 述評
1.出血 引起出血的原因大多系手術操作粗糙及術中止血不徹底引起。出血大多發生於術後24h內。一般可用冷敷,加壓包紮,應用止血藥物及抗生素治療。如已形成血腫,數日後可抽出積血,注入透明質酸酶及肌注糜蛋白酶,以促進血腫液化吸收;若出血尚未停止,48h內血腫迅速增大,則應立即手術,清除血腫,徹底止血,放置引流。應用止血藥物及抗生素,並防止產生其他併發症。
2.感染 引起感染的原因常爲原有陰囊感染和泌尿生殖系感染、術前未按要求清潔和消毒陰囊、手術器械和敷料未達無菌要求、手術操作粗糙、組織損傷過多、止血不徹底及術後敷料脫落、傷口污染等。術後感染可分爲2類,即陰囊切口淺層感染和精索等深層組織感染。前者僅限於陰囊切口及皮下組織,後者深達精索等組織,感染可使精索變粗變硬,有疼痛和觸痛,甚至可發展爲精索膿腫,引起附睾、睾丸及精囊、前列腺感染。如已發生感染,應用有效抗生素、局部熱敷、精索封閉等治療,若有膿腫形成,應及時切開引流,並防止急性感染變爲慢性感染。
3.精子肉芽腫形成 多由於附睾端輸精管切開後精液溢出,安置輸精管支撐物期間或拔除後也可有精液溢出而形成,結節小而無症狀可不予處理,結節大而症狀較重者可考慮手術切除。