7 概述
長骨幹骨折不癒合的治療,其方法有植骨術、內固定術、骨外固定術、帶肌蒂植骨術、帶血管的骨塊或骨膜移植術等。此外,電刺激治療骨折不癒合也有促進骨癒合的效果,其成功率爲80%~85%。手術方法選擇並無肯定的規定,但必須考慮骨折不癒合的類型,局部軟組織條件,先前已接受過的治療,以及是否存在感染或曾合併過感染等。如患肢伴有明顯短縮,則須同時延長肢體,以改善下肢行走功能。
手術治療骨折不癒合時,一般認爲切除斷端間纖維瘢痕組織,修整骨折端和鑿通閉鎖的髓腔,有利於骨折端的血運重建和骨癒合。由於對生物力學作用因素促進骨癒合的瞭解日益增多,近年來許多臨牀觀察證明,硬化的骨折端不是死骨,而是不愈合骨折的增生反應性類型,這類不愈合骨折無需切除硬化的骨端及斷端間纖維組織,也不必植骨,而僅以堅固的內固定或骨外固定,即可使骨斷端間骨不連組織迅速轉化成骨組織,不癒合的骨折轉變爲癒合。因此,這些學者不主張把重新修整骨端和植骨作爲治療不愈合骨折的常規手術程序,而是強調骨斷端牢穩固定和骨斷端軸向擠壓應力刺激作爲保證骨癒合的主要條件。
植骨術仍是常被選用來作爲促進骨癒合的較爲可靠的方法。無反應性萎縮型不愈合骨折,骨斷端除需穩固的固定外,一般仍主張施行皮質骨剝離術(decortication)及植骨。切除硬化骨折端將造成骨折端間隙或缺損,也常需用嵌入植骨來保持骨折端的連續性和彌補因切除骨質所造成的肢體短縮。自體松質骨移植的成骨效果最好,也可適當加用皮質骨以增加支持力。自體骨不足時可用同種異體骨。單純的同種異體骨移植由於免疫排斥反應,目前仍有20%的失敗率,異體骨加自體紅骨髓和(或)骨形態生成蛋白(BMP)複合移植,可提高同種異體骨移植的成功率,這主要用於治療骨缺損。治療已經肯定不癒合的骨折常用的植骨方式是骨折端周圍植骨和廣泛的骨皮質剝離術,以及上蓋植骨術、嵌入植骨術與滑行植骨術。
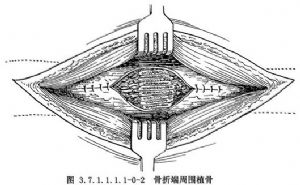
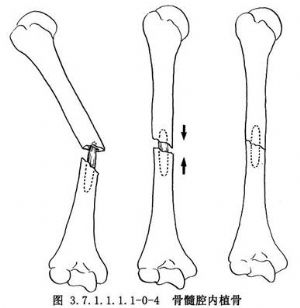
皮質骨剝離術系Judet所倡導,其方法是切口直達骨質,在骨膜下鑿去薄層骨片,但必須保持骨片與周圍軟組織的血運聯繫。皮質骨剝離範圍佔骨周徑1/2~2/3(圖3.7.1.1.1.1-0-1)。兩骨折端均須做皮質骨剝離,並使骨與其外覆蓋的軟組織之間形成袋狀,以便同時做骨折端周圍植骨(phemister bone graft)(圖3.7.1.1.1.1-0-2)。但在對位對線較好,纖維瘢痕可維持骨折端穩定時,通常是將細條形松質骨置於骨折端瘢痕周圍。對切除整新骨端而形成斷端間隙或缺損者,須用松質骨嵌入移植,以免喪失肢體長度。滑行植骨(sliding bone graft)亦稱倒置植骨,方法是在骨折端兩側切取不等長的長方形骨條,其寬度不超過骨幹周徑的1/3。將條狀骨倒置,使較長的骨塊騎跨骨折端兩側(圖3.7.1.1.1.1-0-3)。髓腔內植骨(medullary bone graft)(圖3.7.1.1.1.1-0-4)是用一側帶皮質的柱狀骨塊插入骨折端兩側髓腔內,有加強固定穩定性和促進成骨的雙重效果。長骨幹不愈合骨折用單純植骨術治療的適應證很少,一般都需同時使用堅固的內固定或外固定,爲骨癒合提供生物學和力學兩方麪條件。


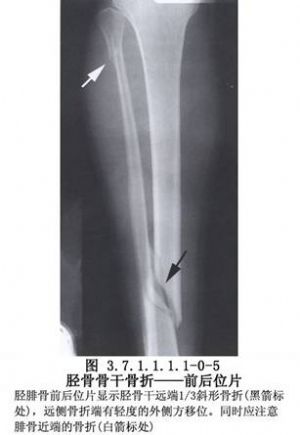
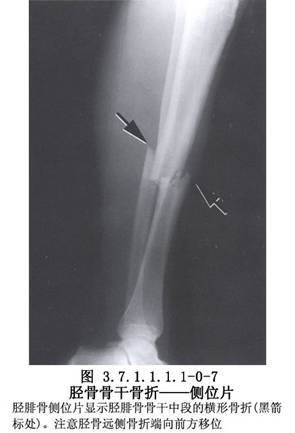
脛骨幹骨折不癒合有多種手術治療方法,需要根據骨折不癒合的類型、骨折對位對線及軟組織情況予以選擇。但要注意儘量選用方法較簡單,創傷小和局部血循環破壞少的手術。脛骨幹骨折影像表現及解剖見下圖(圖3.7.1.1.1.1-0-5~3.7.1.1.1.1-0-8)。


上蓋植骨術是不用內固定的一種手術,主要適用於骨折端位置滿意而假關節活動度小者(圖3.7.1.1.1.1-1,3.7.1.1.1.1-2)。


9 手術步驟
9.1 1.截斷腓骨
以錯位癒合處爲中心,或在小腿中下段前外側,做長4~5cm切口。從比目魚肌和腓骨長、短肌之間顯露腓骨,截斷與切除腓骨1~2cm,以消除不利於脛骨癒合的支撐作用。
9.2 2.顯露脛骨斷端
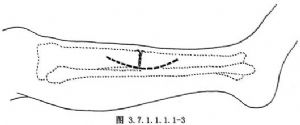
以脛骨不癒合處爲中心,用弧行或縱行切口顯露骨斷端(圖3.7.1.1.1.1-3)。切開兩側骨端骨膜,但不要廣泛剝離,一般以不超過脛骨周徑的一半爲宜。注意保護周圍軟組織和骨膜的血管。
9.3 3.骨面的處理
用骨刀鑿去骨面高凸部分和一薄層骨皮質。骨折兩端骨面修整長度約10cm,以利平整貼放植骨。不切除骨斷端間的纖維性和軟骨骨痂。
9.4 4.植骨
從髂骨或脛骨切取長方形骨板,修整使之能平整服貼放在已鑿去薄層皮質骨的脛骨受骨區面上。用持骨鉗夾住骨折上下端與骨塊,用骨鑽鑽通植骨塊和脛骨兩側骨皮質,然後再用4~6枚螺釘固定,緊密植入大量松質骨(圖3.7.1.1.1.1-4)。
