7 概述
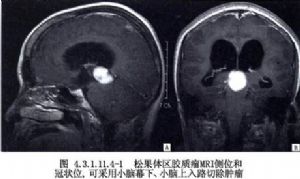
Krause於1926年首次採用此途徑取得成功。1971年Stein 對重新評價此入路做出了重要貢獻。國內楊慶餘於1981年、羅世琪於1983年和黃延林於2000年均採用了此入路。由於松果體區腫瘤大多位於中線部位,經後顱窩途徑在坐位手術時,腫瘤能得到良好顯露。腫瘤主要在大腦大靜脈系統的下方,可以避免損傷這些靜脈。因爲不需牽拉枕葉,從而避免發生視力、視野障礙。當腫瘤擴延到切跡以上時,或向第三腦室中前部擴延時,經此入路則存在困難。即便可以切開小腦幕,仍難以切除腫瘤前部。(圖4.3.1.11.4-1,4.3.1.11.4-2)

11 麻醉和體位
氣管內插管全身麻醉。置病人於坐位,頭部固定在頭架上,整個身體呈“C”型,使腿部抬高並纏以驅血帶,頭頸前屈,使手平面與手術顯微鏡同高,讓術者在操作時感到舒服,不致過分疲勞(圖4.3.1.11.4-3)。

12 手術步驟
12.1 1.皮膚切口
枕下正中切口。下達第二頸椎,上越枕外粗隆。用骨膜剝離器沿枕骨鱗部向兩側分開肌肉附麗,以充分敞開切口。
12.2 2.骨窗
一般做較大的枕下部骨窗。顯露橫竇及竇匯下緣,切除枕骨大孔後緣。
12.3 3.硬腦膜切開
12.4 4.顯露松果體區
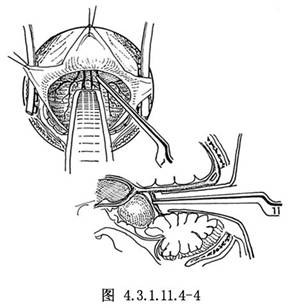
打開硬腦膜後,所有從小腦半球上面和小腦上蚓部迴流入橫竇及竇匯的橋靜脈均需切斷,以便接近四疊體區及小腦幕切跡。用一般或蛇形自動牽開器,一個向上抬起小腦幕,另一個向下牽開小腦。在坐位時,重力有助於小腦自動下垂。一般四疊體區的蛛網膜常增厚,在手術顯微鏡下切開蛛網膜,顯露腫瘤。大腦大靜脈及大腦內靜脈通常在腫瘤上方,在外側可見到顳葉內側面及基底靜脈,這些靜脈向上走行在此區匯合,覆蓋於腫瘤上增厚的蛛網膜可使下面的解剖結構模糊不清,切開蛛網膜,操作應儘可能靠近小腦半球及蚓部的前面,電凝並切斷小腦前中央靜脈後,可使小腦進一步下垂,顯露出腫瘤的後部(圖4.3.1.11.4-4)。
12.5 5.切除腫瘤
腫瘤多由脈絡膜後動脈的分支供血。將腫瘤被膜電凝後切開,根據腫瘤的硬度決定用取瘤鉗、刮匙或吸引器行囊內切除。由於大多數腫瘤都擴延到第三腦室內,個別病例甚至可擴延到室間孔,故需一些長的手術器械,以切除第三腦室後部以至更前伸延的腫瘤部分。一般說來,手術方向是向着中間帆方向,當打算切除第三腦室下部的瘤體時要特別小心,防止損傷下丘腦。在手術顯微鏡下謹慎操作,在不增加損傷的情況下爭取全切腫瘤。
對不能全切的腫瘤,可縮小腫瘤體積,或經腫瘤向第三腦室造口以重建腦脊液循環,也可將內分流管直接放入第三腦室,經腫瘤內及小腦半球上面到小腦延髓池內。或待手術後,在必要時行分流術以代替腦室引流術。