5 概述
凡脊髓反射中樞或其周圍神經發生病變時稱爲下運動神經元病變,而脊上反射中樞的任何部位發生病變時稱上運動神經元病變。神經源性排尿功能障礙常見的有3種。
①逼尿肌反射亢進:多由上運動神經元病變引起。主要症狀爲尿頻、尿急和緊迫性尿失禁。膀胱內壓測定時出現無抑制性收縮,特別在體位改變及直立位測壓時更易出現。
②逼尿肌無反射:多由下運動神經元病變引起。主要症狀爲排尿困難、尿瀦留及充溢性尿失禁等。膀胱測壓時呈鬆弛性癱瘓,受到各種刺激後無膀胱收縮。電刺激脊髓反射試驗時,刺激膀胱壁、頸部及肛門括約肌的肌電圖活動消失或減弱。
③逼尿肌和括約肌功能的協同失調:排尿是一種協同動作。逼尿肌的收縮和膀胱頸、尿道外括約肌的張開必須協同進行,才能使尿液全部排出。如逼尿肌和括約肌功能協同失調,則尿液不能排出或只能部分排出。
臨牀上有兩種情況:
①逼尿肌和膀胱頸部功能協同失調:主要發生在下運動神經元病變或原發性感覺神經元病變。由於副交感神經的損害而對交感神經的抑制作用減弱,從而導致膀胱頸部收縮加強。臨牀表現爲排尿困難、尿流無力、排尿滴瀝、尿頻、尿急及反覆尿路感染等。尿動力學檢查時,排尿期膀胱內壓明顯增高(≥6.86kPa,即70cmH2O),最大尿流率低(<10ml/s)。排尿電影上可見膀胱頸部不張開或張開後提早閉合。也可表現爲無張力膀胱,排尿期膀胱內壓很低及膀胱頸部不能張開。
②逼尿肌和尿道外括約肌功能協同失調:常發生在各種神經源性膀胱功能障礙。臨牀上分爲2類。一類爲逼尿肌收縮過程中外括約肌出現持續性痙攣或突然發生無抑制性收縮。另一類是外括約肌突然發生無抑制性鬆弛而引起尿失禁。臨牀上主要表現爲排尿困難、尿流緩慢、排尿滴瀝、尿瀦留、尿頻、尿失禁及反覆尿路感染。尿流動力學及肌電圖檢查時,排尿期膀胱內壓增高,最大尿流率降低及肌電圖活動增加。
近年來,對神經源性排尿功能障礙的治療方法有了很大的進展,使得開放性手術治療的病例逐年減少。改善排尿狀況的藥物不斷出現,如M受體拮抗劑、α-受體拮抗劑、平滑肌或骨骼肌鬆弛劑等不斷應用於臨牀並取得良好效果。特別是電刺激療法,無論基理研究及臨牀應用都有了突破性進展,在儲尿及排尿反射通路的各個反射弧部位均有研究,目前應用較成熟的主要有逼尿肌電刺激、盆底肌電刺激和骶神經根埋植式電刺激(interstim)等,使針對神經反射的手術治療進一步減少。但外科手術治療並未被上述治療所完全替代,針對不同病例,可選用膀胱頸切開術、尿道外括約肌切開術、陰部神經切斷術、人工尿道括約肌等。對病變嚴重、排尿功能已無恢復希望、已有或存在潛在的上尿路損害等,還不得不採用尿流改道手術,甚至行永久性膀胱造口術。
8 術前準備
手術前尿道放置導尿管。
10 手術步驟
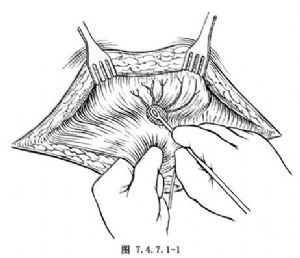
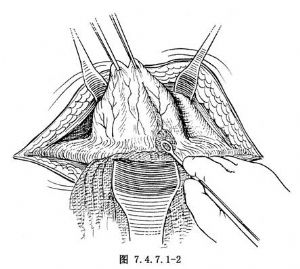
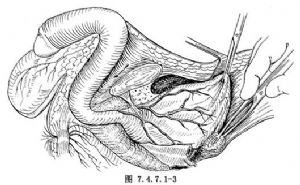
2.遊離膀胱 顯露膀胱後,將腹膜上推,遊離膀胱頂後部(圖7.4.7.1-1),亦可切開腹膜,保留部分覆蓋膀胱的腹膜,然後關閉腹腔。繼續遊離膀胱後壁至膀胱頸部(圖7.4.7.1-2,7.4.7.1-3)。
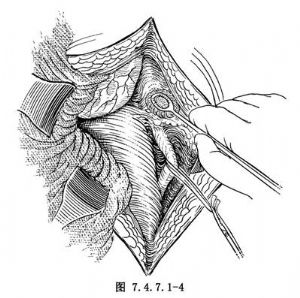
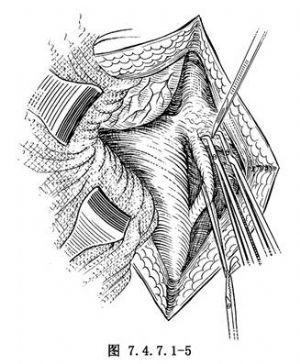
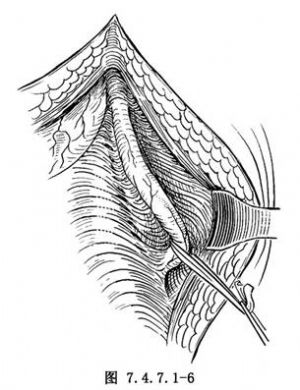
3.遊離輸尿管 將兩側輸尿管分出並遊離(圖7.4.7.1-4)。沿膀胱壁兩側切斷兩側側後韌帶,並貫穿結紮(圖7.4.7.1-5),其中包括膀胱上動脈及其分支。繼續遊離輸尿管至進入膀胱處(圖7.4.7.1-6)。