3 概述
膀胱憩室是與膀胱腔交通的向外凸出的膀胱壁,其發生原因分爲先天性與後天性。先天性膀胱憩室是由於胚胎期膀胱肌肉發育缺陷所致,並無下尿路梗阻,多發生在10歲以下的兒童,憩室一般較大,常單發。後天性膀胱憩室多由於下尿路梗阻造成,多發生在40~60歲成人,常多發,膀胱內除有憩室外,尚有小梁、小房和陷凹等改變。膀胱憩室多發生在膀胱三角後區及側後壁。它可發生許多併發症,如感染、結石形成、腫瘤、出血、壓迫輸尿管引起梗阻甚至穿孔等。無併發症的膀胱憩室常無明顯臨牀症狀。有下尿路梗阻時可出現排尿困難。有併發症時可出現尿頻、尿急、尿不盡、二段排尿、血尿及尿混濁等。
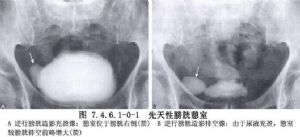
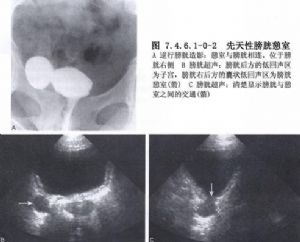
診斷除根據臨牀症狀外,膀胱鏡下可見憩室口以及憩室的大小、位置,同時應注意發現有無下尿路梗阻、結石、腫瘤、感染及出血等併發症。膀胱造影可顯示憩室的大小、部位、造影劑排空時間及有無輸尿管反流情況。
治療前需明確以下問題:①有無下尿路梗阻;②憩室的大小、部位、單發或多發;③是否爲不能排空的瀦留型憩室;④有無結石、腫瘤、感染及出血等併發症;⑤有無上尿路梗阻及病變。治療原則爲較小的非瀦留型、無併發症的膀胱憩室不需要手術治療,但要解除下尿路梗阻。較大的瀦留型或有併發症的膀胱憩室需行手術治療。手術方法一般首選經膀胱內憩室切除術。如憩室壁粘連則行膀胱外憩室切除術。若憩室切除時影響同側的輸尿管及其開口,則需行輸尿管膀胱重植術。若憩室內併發腫瘤,應酌情行膀胱部分切除術或全膀胱切除術(圖7.4.6.1-0-1,7.4.6.1-0-2)。
11 手術步驟
11.1 切口
下腹部正中切口。
11.2 顯露憩室
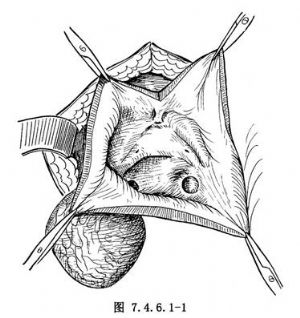
切開膀胱後,用膀胱拉鉤牽開膀胱壁即可顯露憩室口及憩室(圖7.4.6.1-1)。觀察憩室口與輸尿管口的關係。如兩者距離很近,應將輸尿管導管插入輸尿管,以防損傷。然後,探查有無下尿路梗阻。如有,應作相應處理。
11.3 內翻憩室
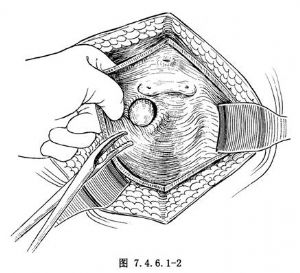
內翻憩室的方法有兩種。一種爲用血管鉗伸入憩室內將憩室壁夾出(圖7.4.6.1-2,7.4.6.1-3)。另一種方法爲用鋸掉管底的試管,將粗糙端連接吸引器,光滑端罩住憩室口(圖7.4.6.1-4),然後開動吸引器,將憩室壁吸出後,用血管鉗夾住將憩室夾出(圖7.4.6.1-5,7.4.6.1-6)。




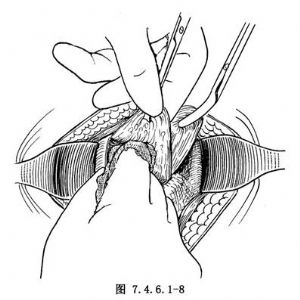
11.4 憩室切除
憩室內翻後,沿憩室頸口做環形切口(圖7.4.6.1-7)。將憩室的粘膜、粘膜下組織及囊壁纖維組織作鈍性剝離(圖7.4.6.1-8),但不能過深而進入腹腔,以免損傷腸管。然後,切除憩室。

11.5 放置引流及憩室口縫合
遊離膀胱側壁至憩室口外,用一大彎血管鉗經膀胱至憩室口外,將橡皮管引流夾至膀胱外憩室口處。將憩室口膀胱壁全層用2-0號可吸收線間斷或連續縫合(圖7.4.6.1-9)。再用3-0可吸收線將粘膜間斷縫合。

11.6 縫合膀胱
沖洗創口後,用2-0可吸收線連續縫合膀胱切口。再用間斷褥式縫合漿肌層加固之(圖7.4.6.1-10)。然後,逐層縫合腹部切口。經尿道留置氣囊導尿管引流尿液。

14 併發症
14.1 出血
主要由於憩室切除過程中止血不完善。輕者保持膀胱引流通暢,並持續沖洗,以防血塊形成而堵塞管道。重者用電切鏡衝出血塊後直視下電凝止血,並予輸血。
14.2 感染
主要由於術前膀胱憩室已有感染,術前抗感染準備不夠所致。預防方法爲加強術前抗感染準備、選擇廣譜、敏感、有效的抗生素作全身及局部應用。如已發生感染,則除加強抗生素應用外,應保持膀胱引流通暢,傷口充分引流,及時清除傷口內絲線頭等異物。
14.3 輸尿管損傷
主要由於未注意憩室口與輸尿管口的關係,憩室切除前未放置輸尿管導管。預防措施爲如憩室口距輸尿管口較近或爲膀胱後壁憩室,必須先放置輸尿管導管後再行憩室切除。若已發生輸尿管部分切開,則立即用4-0可吸收線縫合,並放置輸尿管支架管2周。如輸尿管已被切斷,則即用4-0可吸收線做勺形對端吻合,並留置輸尿管支架管3周。