5 概述
賁門失弛緩症手術方法繁多,以Heller肌層縱行切開術或其改良方法臨牀應用最廣泛。Heller手術是一種解除賁門括約肌機械梗阻,擴大賁門通路的手術。過去Heller手術要經胸或經腹完成,手術創傷給患者帶來一定痛苦,1991年Pellegrini首先將胸腔鏡外科技術應用於賁門失弛緩症的治療。胸腔鏡Heller手術具備胸腔鏡手術的共同優點,並達到了與常規開胸Heller手術相同的治療效果,同時胸腔鏡食管肌層切開術避免了對食管裂孔大範圍的遊離,減少了對膈食管韌帶的損傷,使抵禦反流性食管炎的機制得到保護。同傳統開胸或開腹Heller手術治療賁門失弛緩症一樣,VATS食管肌層切開術是否需要追加抗反流的手術也存在着不同的看法(圖5.10.4.2-1,5.10.4.2-2)。


8 手術步驟
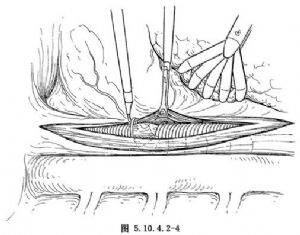
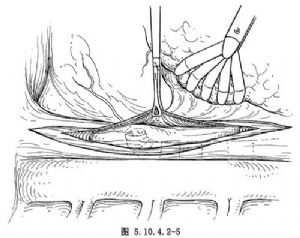
手術開始後改右側肺通氣,在左胸部切3~5個1.5cm的小口。第一個切口位於腋中線第4肋間,是胸腔鏡插入孔。在胸腔鏡監視下選擇其他幾個切口。第2和第3個切口分別在腋後線後方第8肋間和腋前線前方第5肋間,用於內鏡手術器械和肺牽拉鉗進出。若肺萎陷不全或膈肌位置高,賁門暴露不充分,還要補充做1~2個切口。胸腔鏡光束對準下縱隔,經腋前線切口插入肺牽拉鉗,將左肺下葉向前上方牽拉,暴露並分開肺下韌帶,剪開縱隔胸膜,電烙止血。此時纖維食管鏡經口插入食管腔內,食管鏡頂端向左側傾斜,使下段食管顯露在胸腔鏡下。解剖食管表面的脂肪和結締組織,在膈肌和下肺靜脈間選擇一點,用90°內鏡剝離鉤劃一表淺直線,沿此線縱行切開食管肌層(圖5.10.4.2-3),逐漸向深層延伸,當達到食管環形肌層時,用90°剝離鉤挑起一束環形肌纖維切斷,然後沿食管上下兩個方向緩慢分離剪斷環形肌束,達黏膜下層(圖5.10.4.2-4),一旦黏膜膨出,食管肌層切開會順利進行,切開長度要達到5~6cm。當施行食管胃交界處肌層切開時,用內鏡抓鉗上提食管,牽拉鉗擠壓膈肌,充分暴露賁門,胃側肌層切開長度0.5~1.0cm。一旦賁門環形肌被切斷,食管鏡操作者會感到食管胃交界處管腔突然變得寬闊通暢,證明肌層徹底切開。切緣間要有足夠的寬度,用抓鉗提起食管肌層,在肌層和黏膜間向兩側鈍性分離食管,使切開的肌層達到食管周徑1/3~1/2,確保黏膜膨出(圖5.10.4.2-5),防止術後切緣肌肉對攏粘連再度出現進食困難。