2 基本信息
《質子泵抑制劑臨牀應用指導原則(2020年版)》由國家衛生健康委辦公廳於2020年12月3日《國家衛生健康委辦公廳關於印發質子泵抑制劑臨牀應用指導原則 (2020年版)的通知》(國衛辦醫函〔2020〕973號)印發。
3 發佈通知
國家衛生健康委辦公廳關於印發質子泵抑制劑臨牀應用指導原則 (2020年版)的通知
國衛辦醫函〔2020〕973號
各省、自治區、直轄市及新疆生產建設兵團衛生健康委:
爲進一步規範質子泵抑制劑的臨牀應用,促進合理用藥,我委組織國家衛生健康委合理用藥專家委員會牽頭制定了《質子泵抑制劑臨牀應用指導原則(2020年版)》(可在國家衛生健康委網站“醫政醫管”欄目下載)。現印發你們,請認真組織學習,貫徹執行。
國家衛生健康委辦公廳
2020年12月3日
4 全文
質子泵抑制劑臨牀應用指導原則(2020年版)
4.1 第一部分質子泵抑制劑臨牀應用的基本原則
質子泵抑制劑(Proton Pump Inhibitors,PPIs)廣泛用於治療急、慢性消化系統酸相關性疾病,包括胃食管反流病(Gastroesophageal Reflux Disease, GERD)、卓-艾綜合徵、消化性潰瘍、上消化道出血及相關疾病,根除幽門螺桿菌(Helicobacter pylori,H.pylori)感染,以及預防和治療應激性胃黏膜病變等。近年來,質子泵抑制劑的臨牀應用存在超適應證、超劑量、超療程用藥以及藥物聯合使用不當等情況,可能增加患者用藥的風險以及經濟負擔。爲了進一步規範質子泵抑制劑的臨牀應用,特制訂《質子泵抑制劑臨牀應用指導原則》。
4.1.1 質子泵抑制劑合理應用的基本原則
4.1.1.1 一、 嚴格遵循適應證用藥
依據《處方管理辦法》,醫師應當根據醫療、預防、保健需要,在明確診斷的基礎上,按照診療規範、權威指南、藥品介紹中的藥品適應症、藥理作用、用法用量、禁忌、不良反應和注意事項等開具處方。不同質子泵抑制劑用於治療各種酸相關性胃腸道疾病的適應證有所差異,見表1- 1和表1- 2。
備註:GERD 胃食管反流病;NSAIDs非甾體抗炎藥;*包括預防NSAIDs相關性潰瘍;
參考信息來自原研藥的藥品介紹,**參考《第五次全國幽門螺桿菌感染處理共識報告》。
備註:GERD胃食管反流病;NSAIDs非甾體抗炎藥;
4.1.1.2 二、 合理制訂治療方案
質子泵抑制劑治療方案的制訂應綜合考慮疾病的治療目標和藥物的作用特點,包括藥物品種和劑型的選擇、用法用量、用藥療程和聯合用藥等。
4.1.1.2.1 (一) 品種選擇
根據疾病的治療目標、藥物的效應及患者的意願,選用安全、有效、價格適當和用藥適宜的藥物。如果使用某種質子泵抑制劑後出現明確的不良反應,可換用其他質子泵抑制劑。
4.1.1.2.2 (二) 用法用量
根據治療目的選擇藥物的治療劑量、給藥途徑及用藥頻次,個體化制訂給藥方案。對於輕、中度的患者,應予口服治療;對於口服療法不適用和/或中、重度的患者,可以先靜脈給藥,好轉後轉爲口服治療。口服用質子泵抑制劑多爲腸溶製劑,必須整片/粒吞服,不可咀嚼或壓碎;對於不能吞嚥藥片或膠囊的患者,宜選用可分散於液體中的腸溶顆粒、腸溶片或者口崩片,口服或者鼻胃管給藥。
4.1.1.2.3 (三) 療程
根據疾病的特點和治療目標確定質子泵抑制劑的治療療程,應予適合所治療疾病的最短療程。質子泵抑制劑用於預防應激性黏膜病變,應及時評價疾病狀態,僅存在嚴重危險因素時應用。
4.1.1.2.4 (四) 抑酸劑的聯合使用
質子泵抑制劑不應與其他抑酸劑聯合使用。若存在夜間酸突破症狀,可在睡前或夜間加用H2受體拮抗劑(Histamine-2 Receptor Antagonist,H2RA)。
4.1.1.3 三、 特殊情況下的藥物合理使用
質子泵抑制劑臨牀應用中存在着部分超出藥品介紹適應症和用法用量的特殊情況。醫療機構藥事管理與藥物治療學委員會應當制訂本院“質子泵抑制劑合理使用管理規定”,對特殊情況下藥物合理使用進行嚴格管理。在尚無更好治療手段且無合理可替代藥品的特殊情況下,向醫療機構藥事管理與藥物治療學委員會申請,備案批准後方可實施。應當嚴格遵循患者知情同意的原則,做好用藥監測和評價。
4.1.1.4 四、 監測藥物相關的不良反應
警惕質子泵抑制劑長期或高劑量用藥可能產生的不良反應,包括高胃泌素血癥、骨質疏鬆、低鎂血癥、難辨梭狀芽孢桿菌感染、維生素B12和鐵吸收不良、肺炎、腫瘤等。
警惕質子泵抑制劑與其他藥物合併使用引起的不良反應。質子泵抑制劑主要經過CYP2C19和CYP3A4代謝(見表1- 3),與其他經CYP2C19和CYP3A4代謝的藥物或者酶誘導劑、酶抑制劑或底物合用可能會產生相互作用,如華法林、地西泮、苯妥英、茶鹼、地高辛、卡馬西平、氯吡格雷、硝苯地平、利巴韋林、甲氨蝶呤、HIV蛋白酶抑制劑、伏立康唑和他克莫司等。
雷貝拉唑* | ||||||
主要 | CYP2C19 | CYP3A4 | CYP2C19 | CYP2C19 | CYP2C19 | CYP3A4 |
次要 | CYP3A4 | CYP2C19 | CYP3A4 | CYP3A4 | CYP3A4 |
4.1.1.5 五、 關注藥物相互作用
質子泵抑制劑可改變胃內pH而影響其他藥物的吸收和/或溶解,如酮康唑、伊曲康唑、卡培他濱等。如必須聯合使用,宜選擇相互作用最小的品種,密切監測臨牀療效和不良反應,及時調整用藥劑量和療程。
大多數質子泵抑制劑爲弱鹼性藥物,易與酸性藥物發生中和反應,建議單獨輸注,並選擇適宜溶媒。質子泵抑制劑輸注前後也應衝管,避免配伍禁忌導致藥液的渾濁和沉澱。
4.1.2 質子泵抑制劑在特殊病理、生理狀況患者中應用的基本原則
4.1.2.1 一、 肝、腎功能減退患者質子泵抑制劑的應用
質子泵抑制劑在人體內經肝臟代謝。肝功能減退時,質子泵抑制劑的選用及劑量調整須要考慮肝功能減退對藥物在體內代謝過程的影響,以及質子泵抑制劑及其代謝物發生毒性反應的可能性(見表1- 4)。
質子泵抑制劑本身無腎毒性,在人體內主要經腎臟排出。質子泵抑制劑的選用及劑量調整鬚根據患者腎功能減退程度及質子泵抑制劑在人體內清除途徑和比例(見表1- 4)。
4.1.2.2 二、 老年患者質子泵抑制劑的應用
各年齡段的老年人胃內酸度與青年人相似,老年人酸相關性疾病可以用質子泵抑制劑治療。老年人腎功能不全和輕中度肝功能不全者的質子泵抑制劑藥代動力學與青年人相似,無需調整劑量;但嚴重肝功能不全者,最大麴線下面積(AUCmax)值爲肝功能正常者的2~3倍,血漿半衰期明顯延長,應用質子泵抑制劑應相應減量(見表1- 4 )。
4.1.2.3 三、 兒童患者質子泵抑制劑的應用
兒童處於生長發育階段,肝臟、腎臟的發育尚不完全,大多數藥物在兒童體內的藥動學特點與成人相比有明顯差異。目前兒童使用質子泵抑制劑的臨牀應用經驗有限(見表1- 4)且兒童劑型較少,主要用於小兒GERD、消化性潰瘍和H.pylori感染的治療,具體可應用的適應證可參考臨牀應用指南,根據體重和年齡計算兒童用藥的劑量。
4.1.2.4 四、 妊娠期和哺乳期患者質子泵抑制劑的應用
質子泵抑制劑用於妊娠婦女的臨牀資料有限。除難治性、嚴重的GERD外,不推薦妊娠婦女使用質子泵抑制劑。對於治療酸相關疾病,僅對於在調整生活方式的基礎治療及抗酸劑、H2RA、胃黏膜保護劑治療效果不佳時,充分評估患者的獲益和風險後,方予以考慮使用質子泵抑制劑。在妊娠前1個月以及妊娠的第1~3個月避免使用任何質子泵抑制劑。質子泵抑制劑的妊娠期用藥推薦(見表1-4)。
關於質子泵抑制劑用於哺乳期女性的臨牀研究較少,胎兒的風險不能被除外,不推薦哺乳期婦女使用。如必須使用,大部分質子泵抑制劑服藥期間應暫停哺乳。
特殊人羣 | ||||||
腎功能異常 | 無需調整劑量 | 15mg/日 | 無需調整 | 無需調整 | 無需調整 | 慎用 |
肝功能異常 | 嚴重者 ≤20mg/日 | 慎用 15mg/日 | 重度 ≤20mg/日 | 嚴重者慎用 | 嚴重者 ≤20mg/日 | 慎用 |
無需調整 | 慎用 | 無需調整 | 無需調整 | 無需調整 | 無需調整 | |
可以使用 | 經驗有限 | 無臨牀資料 | 無臨牀資料 | 無臨牀資料 | 無臨牀資料 | |
妊娠期用藥 | 可以使用 | 利>弊時使用 | 利>弊時使用 | 利>弊時使用 | 慎用 | 不建議服用 |
哺乳期用藥 | 對嬰兒 影響較小 | 暫停哺乳 | 暫停哺乳 | 暫停哺乳 | 暫停哺乳 | 暫停哺乳 |
備註:*此部分參考國內原研藥的藥品介紹、FDA妊娠分級及最新臨牀診療指南
4.2 第二部分質子泵抑制劑臨牀應用管理制度
4.2.1 一、醫療機構制訂質子泵抑制劑合理使用管理規定
各醫療機構藥事管理與藥物治療委員會負責院內“質子泵抑制劑合理使用管理規定”的制訂。該規定應遵循使用合理、管理規範、可操作性強的原則。
4.2.2 二、質子泵抑制劑藥品品種遴選
結合臨牀的需求特點,並參照“國家基本藥物目錄”“國家醫保目錄”等,制訂本醫療機構質子泵抑制劑藥物供應目錄和處方集。充分考慮藥品的有效性、安全性、經濟性和使用方便,優先選擇通過仿製藥一致性評價的藥品、國家基本藥物、國家集中採購藥品或者原研藥品。
4.2.3 三、質子泵抑制劑臨牀管理措施
(一)臨牀科室是臨牀合理用藥執行和實施的主要部門。
(二)宣傳和教育臨牀醫生在用藥過程中嚴格掌握用藥適應證,選擇適宜的質子泵抑制劑品種、給藥途徑、劑量和療程。
(三)以下情形應在病程記錄中記載應用原因:
1.超介紹適應症;
4.患者已經開始進食或可以耐受經口服腸內營養製劑,仍繼續使用靜脈用質子泵抑制劑;
5.聯合或交替應用質子泵抑制劑和H2RA;
4.2.4 四、質子泵抑制劑藥事監管
醫療機構應當加強對質子泵抑制劑臨牀應用科學化管理,具體體現在以下幾個方面:
(一)有關質子泵抑制劑臨牀應用指導原則、臨牀診療指南等相關信息的發佈。對處方者提供實時更新的循證藥品信息。
(二)醫療機構應對臨牀醫生和藥師進行質子泵抑制劑合理應用與管理的培訓與考覈。
(三)藥師應遵循《醫療機構處方審覈規範》,嚴格參照本指導原則審覈處方,對醫師在診療活動中爲患者開具的處方,進行合法性、規範性和適宜性審覈,並作出是否同意調配發藥決定。
(四)開展質子泵抑制劑藥物處方點評工作,對處方審覈的數量、質量、效率和效果進行點評,至少包括處方審覈率、處方干預率、處方合理率。
(五)對臨牀應用不合理、次均費用佔比或藥品使用數量異常增長的品種進行重點監控。
4.3 第三部分常用質子泵抑制劑的適應證和注意事項
質子泵抑制劑通過特異性地作用於胃壁細胞內管泡膜上的H+/K+-ATP酶,與質子泵不可逆地結合使其失去活性,抑制基礎胃酸的分泌及組胺、乙酰膽鹼、胃泌素、進食等多種刺激引起的酸分泌。質子泵抑制劑對食物刺激引起的壁細胞泌酸抑制作用最有效,長時間禁食後壁細胞中H+/K+-ATP酶最多,故質子泵抑制劑應在早餐前30~60分鐘服用,推薦起始使用質子泵抑制劑的標準劑量(見表3- 1)。
使用質子泵抑制劑超過6個月的患者,應逐漸減量至停藥。對於接受標準劑量或較大劑量質子泵抑制劑的患者,每週減少50%的劑量;對於接受一日2次方案的患者,初次減量時可改爲早餐前給藥1次直到減至該藥的最低劑量;使用最低劑量治療1周後,即可停藥。
以下爲臨牀常用質子泵抑制劑的適應證及合理用藥要點,信息參考原研藥的藥品介紹及臨牀診療指南。國內其他同類藥品的信息以介紹爲準。
4.3.1 一、 奧美拉唑
通用名:奧美拉唑
製劑與規格:片劑:10 mg,20 mg;膠囊:10 mg,20 mg,40 mg;注射劑:20 mg,40 mg,60 mg
適應證:
(一) 口服:
2. 與抗生素聯合用藥,治療H.pylori引起的十二指腸潰瘍;
4. 預防NSAIDs引起的消化性潰瘍、胃十二指腸糜爛或消化不良症狀;
6. GERD的燒心感和反流的對症治療;
8. 卓-艾綜合徵。
(二) 注射劑:
2. 應激狀態時併發的急性胃黏膜損害、非甾體類抗炎藥引起的急性胃黏膜損傷;
3. 預防重症疾病(如腦出血、嚴重創傷等)應激狀態及胃手術後引起的上消化道出血等;
4. 作爲當口服療法不適用時下列病症的替代療法:十二指腸潰瘍、胃潰瘍、反流性食管炎及卓-艾綜合徵。
合理用藥要點:
(一) 口服:
腸溶片必須整片吞服,至少用半杯液體(≥50 mL)送服。藥片不可咀嚼或壓碎,可將其分散於水或微酸液體中(如果汁),分散液必須在30分鐘內服用。
(二) 注射劑:
1. 卓-艾綜合徵患者推薦靜脈注射60 mg作爲起始劑量,每日1次。當每日劑量超過60 mg時分兩次給予;
2. 注射用奧美拉唑鈉(僅供靜脈注射)臨用前將10 mL專用溶媒注入凍乾粉小瓶內,禁止用其它溶媒溶解配製後應緩慢注射至少2.5分鐘,最大速率每分鐘4 mL;
3. 注射用奧美拉唑鈉(僅供靜脈滴注)粉針劑應溶於100 mL 0.9%氯化鈉注射液或100 mL 5%葡萄糖注射液中,應至少在20~30分鐘或更長時間內靜脈滴注。禁止用其他溶劑或藥物溶解和稀釋;
4. 注射用奧美拉唑鈉(僅供靜脈注射)溶解後必須在4h內使用。注射用奧美拉唑鈉(僅供靜脈滴注)溶於5%葡萄糖注射液後應在6小時內使用;溶於0.9%氯化鈉注射液後可在12小時內使用。
4.3.2 二、 蘭索拉唑
通用名:蘭索拉唑
製劑與規格:片劑15 mg,30 mg;膠囊:15 mg,30 mg;注射劑:30 mg
適應證:
(一) 口服:1. 胃潰瘍;2. 十二指腸潰瘍;3. 反流性食管炎;4. 卓-艾綜合徵;5. 吻合口潰瘍。
(二) 注射劑:用於口服療法不適用的伴有出血的胃、十二指腸潰瘍、應激性潰瘍、急性胃黏膜損傷。
合理用藥要點:
1. PTP包裝的藥物應從PTP薄板中取出後服用;
2. 注射劑通常成年人每次30 mg,一日2次,療程不超過7天。一旦患者可以口服藥物,應改換爲蘭索拉唑口服劑型;
3. 注射劑臨用前將瓶中內容物用5 mL滅菌注射用水溶解,再用100 mL 0.9%氯化鈉注射液稀釋供靜脈滴注,靜滴時間不少於30分鐘;
4. 靜滴時應配有孔徑爲1.2μm的過濾器,以便去除輸液過程中可能產生的沉澱物。這些沉澱物有可能引起小血管栓塞而產生嚴重後果;
4.3.3 三、 泮托拉唑
通用名:泮托拉唑
製劑與規格:片劑:20 mg,40 mg;膠囊:20 mg,40 mg;微丸膠囊:20mg;注射劑:40 mg,60 mg,80 mg
適應證:
(一) 口服:1. 十二指腸潰瘍;2. 胃潰瘍;3. 中、重度反流性食管炎;4. 與其他藥物配伍用能夠根除H.pylori感染,以減少該微生物感染所致的十二指腸潰瘍與胃潰瘍的復發。
(二) 注射劑:1. 十二指腸潰瘍;2. 胃潰瘍;3. 中、重度反流性食管炎;4.十二指腸潰瘍、胃潰瘍、急性胃黏膜病變、複合性胃潰瘍等引起的急性上消化道出血。
合理用藥要點:
(一) 口服:腸溶片不能咀嚼或咬碎,應在早餐前1小時配水完整服用。
(二) 注射劑:
1. 靜推、靜滴均可;
2. 僅短期(不超過7~10天)用於不宜口服藥物的患者。一旦病人可以口服藥物,則不可繼續使用注射用泮托拉唑;
3. 臨用前將10 mL 0.9%氯化鈉注射液注入凍乾粉小瓶內,此液可直接靜脈輸注,時間須超過2分鐘;也可將溶解後的藥液加入100 mL 0.9%氯化鈉注射液或5%葡萄糖注射液中稀釋後靜脈滴注,15~60分鐘內滴完;
4.3.4 四、 雷貝拉唑
通用名:雷貝拉唑
製劑與規格:片劑:10 mg,20 mg;膠囊:10 mg,20 mg;注射劑,20 mg
適應證:
(一) 口服:1. 胃潰瘍;2. 十二指腸潰瘍;3. 吻合口潰瘍;4. 反流性食管炎;5. 卓-艾綜合徵;6. 用於胃潰瘍或十二指腸潰瘍患者根除H.pylori。
合理用藥要點:
1. 腸溶衣片不能咀嚼或壓碎,應整片吞服;
2. 注射劑僅供靜脈滴注,療程不超過5天。一旦患者可以口服給藥,應改爲雷貝拉唑鈉口服劑型給藥;
3. 臨用前以5 mL 0.9%氯化鈉注射液溶解,溶解後的藥液加入100 mL 0.9%氯化鈉注射液中,稀釋後供靜脈滴注,靜滴要求15~30 分鐘內完成;
4.3.5 五、 艾司奧美拉唑
通用名:艾司奧美拉唑
製劑與規格:片劑:20 mg,40 mg;膠囊:20 mg,40 mg;注射劑:20 mg,40 mg
適應證:
(一) 口服:
1. GERD:a. 反流性食管炎的治療;b. 已經治癒的食管炎患者預防復發的長期治療;c. GERD的症狀控制;
2. 與適當的抗菌療法聯合用藥根除H.pylori,並且:a. 促進H.pylori感染相關的十二指腸潰瘍癒合;b. 防止與H.pylori相關的消化性潰瘍復發;
3. 需要持續NSAIDs治療的患者:與使用NSAIDs治療相關的胃潰瘍治療。
(二) 注射劑:
1. 作爲當口服療法不適用時,GERD的替代療法;
2. 用於口服療法不適用的急性胃或十二指腸潰瘍出血的低危患者(胃鏡下Forrest分級llc-lll);
3. 用於降低成人胃和十二指腸潰瘍出血內鏡治療後再出血風險。
合理用藥要點:
(一) 口服:
1. 藥片應和液體一起整片吞服,而不應當咀嚼或壓碎;
2. 對於存在吞嚥困難的患者,可將片劑溶於半杯不含碳酸鹽的水中(不應使用其他液體,因腸溶包衣可能被溶解),攪拌,直至片劑完全崩解,立即或在30分鐘內服用,再加入半杯水漂洗後飲用。微丸決不應被嚼碎或壓破;
3. 對於不能吞嚥的患者,可將片劑溶於不含碳酸鹽的水中,並通過胃管給藥。應仔細檢查選擇的注射器和胃管的合適程度。
(二) 注射劑:
1. 對於不能口服用藥的GERD患者,應短期用藥(不超過7天),一旦可能,就應轉爲口服治療;
2. 對於不能口服用藥的Forrest分級llc-lll的急性胃或十二指腸潰瘍出血患者,推薦靜脈滴注本品40 mg,每12小時一次,用藥5天;
3. 經內鏡治療胃及十二指腸潰瘍急性出血後,應給予患者80 mg艾司奧美拉唑靜脈注射,持續時間30分鐘,然後持續靜脈滴注8 mg/h 維持71.5小時;
4. 注射液的製備是通過加入5 mL的0.9%氯化鈉注射液至本品小瓶中供靜脈注射使用,靜脈注射時間應至少在3分鐘以上;
5. 滴注液的製備是溶解至100 mL 0.9%氯化鈉注射液中,供靜脈滴注使用,靜脈滴注時間應在10~30分鐘;
4.3.6 六、 艾普拉唑
通用名:艾普拉唑
適應證:
合理用藥要點:
2. 注射劑僅供靜脈滴注。起始劑量20 mg,後續每次10 mg,每日一次,連續3天。療程結束後,可根據情況改爲口服治療;
3. 注射劑10 mg完全溶解於100 mL 0.9%氯化鈉注射液中,用帶過濾裝置的輸液器靜脈滴注,30分鐘滴完。起始劑量20 mg時,應用200 mL 0.9%氯化鈉注射液溶解;
4.4 第四部分各類疾病中質子泵抑制劑的治療原則
4.4.1 一、消化性潰瘍
消化性潰瘍(Peptic Ulcer,PU)指胃腸黏膜發生的炎性缺損,通常與胃液的胃酸和消化作用有關,病變穿透黏膜肌層或達更深層次。其中,H.pylori感染、NSAIDs是引起消化性潰瘍最常見的損傷因素。
【治療原則】
1.去除潛在危險或促發因素,如NSAIDs、吸菸和過量飲酒。對於非H.pylori感染、NSAIDs相關潰瘍,應治療其他促發因素,如治療內科共病、營養不良、缺血和酸分泌過多。
2.所有PU患者都應接受抑制胃酸治療,質子泵抑制劑是首選藥物。
3.推薦質子泵抑制劑用於治療胃泌素瘤或G細胞增生等致促胃液素分泌增多而引起的消化性潰瘍。
4.H.pylori感染患者應接受以根除H.pylori爲目標的治療,詳見“幽門螺桿菌根除”。
5.使用NSAIDs前應對患者胃腸道損傷進行風險評估(見表4- 1)。質子泵抑制劑是預防和治療NSAIDs相關胃腸道損傷的首選藥物。
6.潰瘍併發出血的治療詳見“急性非靜脈曲張性上消化道出血”。
【質子泵抑制劑在治療中的應用】
1. 標準劑量質子泵抑制劑,每日1次,早餐前0.5h服藥。治療十二指腸潰瘍的療程爲4~6周,胃潰瘍爲6~8周。對於存在高危因素和巨大潰瘍患者,建議適當延長療程到12周。
2. 對於H.pylori陽性的消化性潰瘍,應常規行H.pylori根除治療,在抗H.pylori治療結束後,仍應繼續使用質子泵抑制劑至療程結束。
3. 對於胃泌素瘤的治療,標準劑量的質子泵抑制劑,一日兩次。若基礎酸排量(Basal Acid Output,BAO)>10 mmol/h,則還需增加劑量。對於行胃泌素瘤根治性手術的患者,術後仍需繼續使用質子泵抑制劑抑酸治療維持一段時期。
4. 對非H.pylori感染、H.pylori根除失敗,以及其他不明原因的複發性消化性潰瘍的預防,建議應用質子泵抑制劑或H2RA維持治療。
5. 預防NSAIDs相關的消化性潰瘍或消化不良:奧美拉唑20 mg,每日1次,餐前服用。
6. NSAIDs相關的消化性潰瘍治療:奧美拉唑或艾司奧美拉唑20 mg,每日1次,餐前服用,療程4~8周。
7. 使用雙聯抗血小板治療存在消化道出血風險高的患者,聯合使用質子泵抑制劑 3~6個月,6個月後可改爲H2RA或間斷服用。同時根據缺血風險評估,儘量減少雙聯抗血小板治療時程。具體用法可參考臨牀應用指南。
*危險因素:①年齡>65歲;②高劑量NSAIDS和阿司匹林治療,或聯用兩種以上的NSAIDs;③有潰瘍病史但無併發症;④合併應用NSAIDS和阿司匹林、抗凝劑或糖皮質激素。
4.4.2 二、胃食管反流病
胃食管反流病(Gastroesophageal Reflux Disease, GERD)是指胃內容物反流入食管或食管上部(喉)、氣管肺部,引起不適症狀和併發症的一種疾病,包括非糜爛性胃食管反流病(Non-Erosive Reflux Disease,NERD)、反流性食管炎、巴雷特食管(Barrett Esophagus,BE),因其嚴重程度不同併發症多樣,包括食道狹窄、上消化道出血、食道腺癌、哮喘、氣管炎和慢性肺纖維化等。
【治療原則】
1. 生活方式的改變是基礎治療,如減肥、抬高牀頭、戒菸戒酒、避免睡前進食、避免食用可能誘發反流症狀的食物,如咖啡、巧克力、辛辣或酸性食物、高脂飲食等。
2. 質子泵抑制劑是GERD治療的首選藥物。藥物治療方案分爲診斷性治療、初始治療和維持治療。
【質子泵抑制劑的應用】
1. 質子泵抑制劑試驗可作爲GERD的初步診斷。標準劑量質子泵抑制劑,一日兩次,療程1~2周,如服藥後症狀明顯改善,則支持治療與酸相關的GERD。
3. 維持治療方案:質子泵抑制劑爲首選藥物,包括按需治療和長期治療。NERD及輕度食管炎患者(LA-A和LA-B級)可採用按需治療,出現症狀時用藥,緩解後停藥;或者間歇治療,劑量不變,隔日給藥。
4. 質子泵抑制劑停藥後,症狀復發或仍然存在症狀的GERD患者,以及重度糜爛性食管炎和Barrett食管的患者需要質子泵抑制劑長期維持治療,可維持原劑量或劑量減半,每日一次。
5. 優化質子泵抑制劑治療:單劑量質子泵抑制劑治療未完全緩解的患者,可換用另一種質子泵抑制劑治療或將原有質子泵抑制劑劑量加倍。在使用雙倍劑量質子泵抑制劑時,應分別在早餐前和晚餐前分兩次服用。
6. 對於合併食管裂孔疝的GERD患者以及重度食管炎(LA-C和LA-D級)患者,質子泵抑制劑劑量通常需要加倍。
7. 兒童GERD:對於具有典型症狀(即反流、嘔吐、燒心、胸骨後或上腹痛)的GERD患兒推薦4~8周的質子泵抑制劑治療;對伴有GERD典型症狀和/或診斷檢查中提示具有食管外症狀(即咳嗽、喘息、哮喘)的GERD患兒可使用質子泵抑制劑,用法用量見表4- 2。長期維持治療的患兒需要定期評估。
GERD患者用量 | |
糜爛性食管炎用量 | |
4.4.3 三、幽門螺桿菌根除
幽門螺桿菌(H.pylori)是革蘭氏陰性、微需氧的細菌,生存於胃部及十二指腸的各區域內。可分泌過氧化物歧化酶和過氧化氫酶,保護其不受中性粒細胞的殺傷,其富含尿素酶,通過尿素酶水解尿素產生氨,以抵抗胃酸的殺滅作用。H.pylori感染可引起胃黏膜輕微的慢性炎症、胃和十二指腸潰瘍和胃癌,超過80%的攜帶者無症狀。
【治療原則】
1. 不建議14歲以下者常規檢測H.pylori。
2.H.pylori根除方案可參考《第五次全國幽門螺桿菌感染處理共識報告》。
3. 兒童根除H.pylori的原則:消化性潰瘍、胃黏膜相關淋巴組織(Mucosa Associated Lymphoid Tissue,MALT)淋巴瘤必鬚根治。以下情況可考慮根治:(1)慢性胃炎;(2)胃癌家族史;(3)不明原因的難治性缺鐵性貧血;(4)計劃長期服用NSAIDs(包括低劑量阿司匹林)。
4. 方案的選擇應該權衡療效、費用、潛在不良反應和藥物可獲得性,制定個體化治療方案。
【質子泵抑制劑的應用】
2. 兒童用藥:奧美拉唑,劑量爲0.6~1.0 mg/(kg·d),分2次餐前口服。
4.4.4 四、急性非靜脈曲張性上消化道出血
急性非靜脈曲張性上消化道出血(Acute Nonvariceal Upper Gastrointestinal Bleeding,ANVUGIB)是指屈氏韌帶以上消化道非靜脈曲張性疾患引起的出血,也包括胰管或膽管的出血、胃空腸吻合術後吻合口附近疾患引起的出血和內鏡治療後黏膜潰瘍併發出血。內鏡治療包括內鏡下黏膜切除術(Endoscopic Mucosal Resection,EMR)和內鏡黏膜下剝離術(Endoscopic Submucosal Dissection,ESD)以及其他各種可以引起消化道出血的內鏡操作。
【治療原則】
1. 主要包括抑酸(迅速提高胃內pH≥6)、止血和液體復甦等支持治療。
2. 急診內鏡下診療。
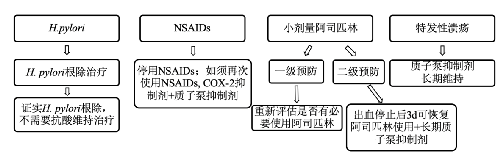
1. 質子泵抑制劑用於上消化道出血的治療方案及劑量調整見表4- 3。
2. 上消化道活動性出血停止、可以進食等爲靜脈用質子泵抑制劑的療程的參考依據,考慮停藥或口服質子泵抑制劑序貫治療。
3. 靜脈用質子泵抑制劑如需延長療程用藥,應向上級醫生彙報請示並將用藥原因在病歷中備註。
4. 近賁門食管部位、胃部疾病內鏡的手術或操作應視手術所致病變的嚴重程度決定是否使用靜脈質子泵抑制劑,如胃腸道穿孔、間質瘤手術、ESD等潰瘍創面較深較大,需要使用注射用質子泵抑制劑預防出血和治療潰瘍;普通胃鏡下活檢、無消化道出血表現無須使用注射用質子泵抑制劑。
5. 小腸、大腸下消化道出血,排除無胃黏膜應激性病變,無須使用質子泵抑制劑。
6. 針對臨牀特殊病例,如胃泌素瘤患者,臨牀醫生可個體化進行質子泵抑制劑劑量調整。
疾病種類及分級 | 用藥時機 | 用藥劑量及療程 | 序貫用藥 | 序貫劑量及療程 | |
大劑量質子泵抑制劑(如艾司奧美拉唑80 mg靜脈注射30 min+8 mg/h持續輸注71.5 h),可適當延長大劑量質子泵抑制劑療程,之後標準劑量40 mg靜脈輸注,2次/d,3~5d | |||||
ForrestIIc-III | |||||
胃EMR、ESD術後遲發性出血c | |||||
質子泵抑制劑不可及 | H2RA | 出血後儘早應用 |
備註:
a. 上消化道出血高危患者(內鏡止血治療後的高危患者,如Forrest 分級Ia-IIb級、內鏡止血困難或內鏡止血效果不確定者、合併服用抗血小板藥物或NSAIDs 者)。
b. 胃ESD人工潰瘍延遲癒合的危險因素:人工潰瘍範圍大、術中反覆電凝止血、凝血功能異常、糖尿病患者等,可酌情增加質子泵抑制劑用量、延長療程或加用胃黏膜保護劑。
c. 胃ESD術後遲發出血的危險因素:操作時間長、剝離範圍大、病變位於胃中下2/3、使用與胃損傷/出血潛在相關的藥物等,建議採用8周質子泵抑制劑療程。
4.4.5 五、應激性黏膜病變
應激性黏膜病變(Stress Related Mucosal Disease,SRMD)又稱應激性潰瘍、急性胃黏膜病變、急性糜爛性胃炎和急性出血性胃炎等,是指機體在各類嚴重創傷、危重疾病或嚴重心理疾病等應激狀態下,發生的急性胃腸道黏膜糜爛、潰瘍等病變,嚴重者可併發消化道出血、甚至穿孔,可使原有疾病的程度加重及惡化,增加病死率。SRMD在內鏡下可表現爲急性胃黏膜病變、急性糜爛性胃炎、急性出血性胃炎、消化道潰瘍等。
【治療原則】
1. 儘量去除SRMD的危險因素,並採取措施減輕各種應激。
2. 對於有高危因素的患者,質子泵抑制劑可用於預防SRMD的發生,藥物預防的目標是控制胃內pH≥4。
3. SRMD出血的治療詳見“急性非靜脈曲張性上消化道出血”。
【質子泵抑制劑的應用】
1. 對於嚴重創傷、重症患者,應在危險因素(見表4- 4)出現後靜脈注射或滴注,如奧美拉唑40 mg,2次/d,至少連續3 d,使胃內pH迅速上升至4以上。當患者病情穩定,可耐受腸內營養或已進食,臨牀症狀開始好轉,可逐漸停藥。
2. 對擬做重大手術或兼具危險因素的擇期手術患者,如果存在SRMD危險因素(見表4- 4),可在手術前口服或靜脈應用抑酸藥(質子泵抑制劑或H2RA)以提高胃內pH值,預防SRMD的發生。
3. 針對單純具備一項潛在危險因素的患者,預防用藥不推薦靜脈用質子泵抑制劑。
4. 在所有預防用藥過程中,應隨時監測臨牀、胃腸道表現和實驗室檢查,有條件的患者,行內鏡檢查確認。如發生潰瘍、出血、血色素降低、黑便等症狀,隨時調整用藥方案,按照上消化道出血原則進行治療。
危險因素 | |
嚴重危險因素 (具有一項可預防用藥) | (2) 凝血機制障礙[國際標準化比值(INR)>1.5,血小板<50×109/L或部分凝血酶原時間>正常值2倍]或服用抗凝或抗血小板藥物 (6) 嚴重創傷、多發傷 (7) 各種困難、複雜的手術(手術時間>3h) (10) 急性呼吸窘迫綜合徵(ARDS) (12) 膿毒症 (13) 心腦血管意外 |
潛在危險因素 (符合兩項者可預防用藥) | (1) ICU住院時間>1周 (2) 糞便隱血持續時間>3d (3) 大劑量使用糖皮質激素(劑量>氫化可的松250 mg/d或其他劑量相當的藥物) (4) 合併使用NSAIDs |
4.4.6 六、腫瘤化療後的上消化道疾病*
腫瘤化療患者常出現噁心、嘔吐、胃灼熱及胃不適等症狀。臨牀難以分辨化療所致的噁心與消化不良所致的胃灼熱和胃不適。化療藥及糖皮質激素亦可引起患者黏膜損傷、消化不良、應激性潰瘍的發生。在腫瘤化療過程中可考慮應用質子泵抑制劑改善患者燒心、噁心的症狀,改善腫瘤患者的生活質量。
【治療原則】
1. 不建議常規化療前的預防性使用質子泵抑制劑。
2. 治療由化療藥、化療預處理使用糖皮質激素等藥物使用導致的胃黏膜損傷及出血。
3. 改善化療患者化療後出現的因胃酸增高引起的胃灼熱等症狀。
5. 質子泵抑制劑可用於預防有應激性潰瘍高危因素的腫瘤患者出現黏膜損傷、應激性潰瘍和出血等。
【質子泵抑制劑的應用】
1. 針對腫瘤化療患者出現的上消化道病變及症狀,考慮應用質子泵抑制劑對症治療,並隨時根據患者症狀、體徵、實驗室檢查調整治療方案。如發生潰瘍、出血、血色素降低、黑便等症狀,按照上消化道出血原則進行治療。
2. 腫瘤患者如果存在SRMD危險因素(見表4- 4),可在化療過程中應用抑酸藥(質子泵抑制劑或H2RA)預防SRMD的發生。當患者病情穩定,可耐受腸內營養或已進食,臨牀症狀開始好轉,可逐漸停藥。
備註:*標記部分爲藥物合理使用專家共識。
4.5 《質子泵抑制劑臨牀應用指導原則(2020年版)》參與編寫機構及人員名單
一、機構名單:
1.組織編寫:
國家衛生健康委合理用藥專家委員會
2.參與編寫(排名不分先後):
中國藥師協會
二、編寫人員名單:
1.指導專家:
李兆申海軍軍醫大學附屬長海醫院
李大魁北京協和醫院
2.主編:胡欣北京醫院
3.主編祕書:李慧博北京大學第三醫院
4.參編人員(排名不分先後):
楊雲生中國人民解放軍總醫院
陳旻湖中山大學附屬第一醫院
翟所迪北京大學第三醫院
竇科峯空軍軍醫大學西京醫院
張新超北京醫院
于學忠北京協和醫院
張相林中日友好醫院
郭旭中國人民解放軍總醫院
柏愚海軍軍醫大學附屬長海醫院
林堃海軍軍醫大學附屬長海醫院
金巖北京普瑞快思醫藥諮詢有限公司
王強北京普瑞快思醫藥諮詢有限公司
劉芳北京大學第三醫院
梅丹北京協和醫院
楊尹默北京大學第一醫院
黃仲義上海市靜安區中心醫院
陳孝中山大學附屬第一醫院
曾紅科廣東省人民醫院
徐挺四川大學華西醫院
周菁北京大學第一醫院
周清廣東省人民醫院
崔恆北京大學人民醫院
周彩存同濟大學附屬上海市肺科醫院
王雅傑海軍軍醫大學附屬長海醫院
徐建明中國人民解放軍第307醫院
陸舜上海交通大學附屬胸科醫院
單保恩河北醫科大學第四醫院