6 概述
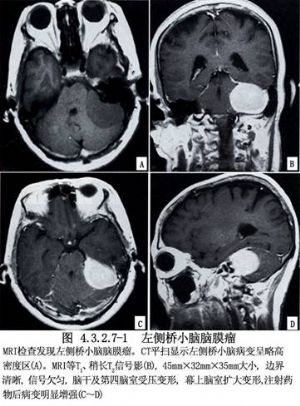
小腦腦橋角是顱內腦膜瘤多發部位之一,約佔顱內腦膜瘤的10%左右。腫瘤的基底附着於乙狀竇、巖上竇、巖下竇或頸內靜脈孔附近。其部位貼近小腦幕,位於小腦橋腦角前上或外側。腫瘤增大常累及鄰近的顱神經並壓迫小腦與腦幹。有的腦膜瘤向上經小腦幕裂孔向顱中窩生長至鞍背的後方。此類腦膜瘤具有腦膜瘤的共同特點,血運十分豐富。一部分供血動脈由硬腦膜進入腫瘤基底部,一部分直接來自椎基底動脈的分支。由於腫瘤部位很深,瘤體較大並附着於硬腦膜和竇的部位,手術切除有時相當困難,必須顯露良好,小心操作和止血。臨牀表現多有典型的小腦橋腦角綜合徵,類似聽神經瘤,但前庭功能與聽力障礙通常較聽神經瘤爲輕,內耳孔也不擴大(圖4.3.2.7-1)。
11 手術步驟
11.1 1.切口
顱後窩開顱,切口同一側枕下乙狀竇後入路聽神經瘤切除術,但腫瘤較大者,骨窗應儘量擴大,並打開枕骨大孔及寰椎後弓,以利擴大手術顯露和減壓。
11.2 2.腦膜切開,探查腫瘤
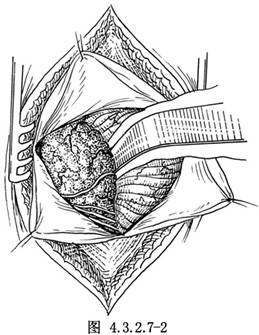
硬腦膜瓣形或放射狀切開。按聽神經瘤切除術的步驟,先從側面將小腦半球向中線牽開,顯露腫瘤(圖4.3.2.7-2)。腦膜瘤呈結節狀,瘤體大小不一,表面血管很豐富。儘可能地在切除腫瘤之前逐一將進入瘤體的供血動脈電凝、切斷,以減少出血。
11.3 3.腫瘤切除
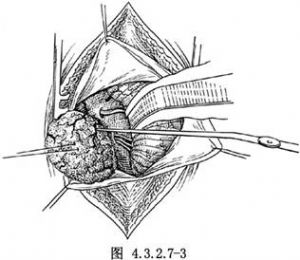
腫瘤體積較小者,在腫瘤的腦膜基底部逐步電凝與分離,使其腫瘤由硬腦膜脫離。用絲線縫吊腫瘤,向外側輕輕牽引。看清位於腫瘤前面與內側面的供血動脈,勿損傷靜脈竇,同時將腫瘤附近的三叉神經、面神經予以保護,將腫瘤整個遊離切除(圖4.3.2.7-3)。
處理較大的腫瘤:在電凝切斷供血動脈後,切開腫瘤包膜,做瘤內分塊切除,使腫瘤體積縮小,再遊離腫瘤進行全切。如腫瘤巨大,已經與腦幹或重要顱神經緊密粘連,寧可留下那一小塊腫瘤組織,而不能盲目地強求將腫瘤全切。殘留的瘤組織用電凝燒灼處理。
如腦膜瘤體積巨大,尚可採用顱後窩雙切口的手術方法。做顱後窩中線切口,行廣泛的顱後窩減壓,由側切口行腫瘤切除。有利於腫瘤顯露、切除和術後減壓。