3 概述
外傷性截癱(traumatic paraplegia[1])爲病名[2]。是指開放性或閉合性脊髓損傷所致的,以出現肢體麻木,知覺、運動功能欠靈,甚則知覺、運動功能喪失等爲主要表現的疾病[2]。屬祖國醫學“傷筋”和外傷性“痿證”的範疇[2]。
外傷性截癱(脊髓損傷)的發病率,據北京市5年回顧調查,每年約爲6.7/100萬人。隨着交通運輸、工農業生產的發展,發病率有增加的趨勢,在一些發達國家,發病率每年高達30~45/100萬。由於對脊髓損傷病理改變的認識,手術治療日趨積極。
4 臨牀表現
本病的臨牀表現頗繁多[2]。就脊髓橫貫性損傷而言,開始處於脊髓震盪(脊髓休克)階段,損傷平面以下感覺、運動障礙,深、淺反射消失,無病理反射,二便功能障礙,可發生植物神經功能紊亂,表現爲弛緩性癱瘓[2]。一般在4~6周後消失[2]。隨後據其損傷的節段不同而出現不同的症狀[2]。
5 外傷性截癱的傷因與病理(Etiology and Pathology of Traumatic Paraplegia)
由於火器、刀戳等直接損傷脊髓,或脊柱受到暴力的間接打擊,引起脊柱骨折、脫位,致脊髓或馬尾神經受損所造成的[2]。不管何種傷因,瞭解其解剖及病理改變,對手術治療及預後判斷都很重要。
5.1 (1)閉合性脊髓損傷
即脊柱骨折脫位所致脊髓損傷。其病理改變根據動物實驗與20世紀90年代多家臨牀病理解剖所見,從重到輕有以下四種:
①脊髓橫斷:多由脊椎嚴重脫位所致,脊髓在解剖學上橫斷,組織學上斷端出血壞死,病人完全截癱且無恢復,臨牀上尚無成功之修復方法。
②完全性脊髓損傷:表現爲完全截癱,解剖學上硬膜及脊髓完整或脊髓有挫裂傷,組織學上早期有中央灰質出血、組織水腫、毛細血管損傷、組織缺血缺氧。加以神經遞質、神經肽、自由基等改變,病理改變繼續進行性加重,3~6h灰質中神經細胞退變崩解,12h灰質可碎裂,白質出血並有神經纖維退變,24h中央灰質壞死,嚴重者白質也開始壞死,以後則壞死軟化形成囊腔,而膠質增生,6周時則全段脊髓可膠質化,周邊可殘留少量神經纖維。由於脊髓受損傷嚴重,中央出血至壞死進展迅速,對此種全癱病人治療,只有在6~12h之內,周圍白質神經纖維未退變壞死之前,採取有效措施,才能使白質中退變中止,保留部分神經纖維,從而獲得部分神經功能恢復。延遲治療則此種截癱均成爲不可逆損傷。
③不完全脊髓損傷:其脊髓損傷較輕、中央灰質出血,神經細胞退變,白質損傷輕重不等,但均不進行性加重。臨牀多爲不完全截癱,在正確治療下逐漸恢復,但不能完全恢復脊髓神經功能。組織學上灰質及白質均有退變壞死,但有部分正常白質神經纖維存在。
④脊髓輕微損傷或脊髓震盪:臨牀表現爲不全截癱,迅速出現功能恢復,在6周之內完全恢復正常。其組織學上灰質有少數出血竈,在6周之內恢復正常,幾乎見不到神經細胞及神經纖維的退變及壞死。
5.2 (2)脊髓火器傷
除投射物穿入椎管直接損傷脊髓外,椎管壁、椎體及椎旁彈丸傷,系以其衝擊壓力波損傷脊髓。脊柱穩定性多未遭受破壞、脊髓損傷病理基本與閉合脊柱損傷者同。
5.3 (3)脊髓缺血損傷
脊髓前動脈和(或)根動脈損傷,致脊髓缺血損傷,此可由脊柱損傷所引起,多見於下胸段及胸腰段損傷,亦可由主動脈破裂等損傷引起。缺血性損傷難於恢復。
5.4 (4)脊髓壓迫損傷
脊椎骨折脫位或椎板骨折下陷,除外傷之瞬間損傷脊髓外,移位的骨折塊或椎體可持續壓迫脊髓,壓迫愈重愈久,愈難恢復。
5.5 (5)銳器刺傷
7 術前檢查(Preoperative Examination)
對外傷性截癱病例,以現代方法進行檢查,對決定手術選擇、入路選擇等,甚爲重要。
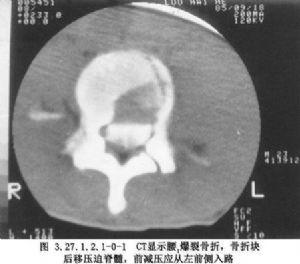
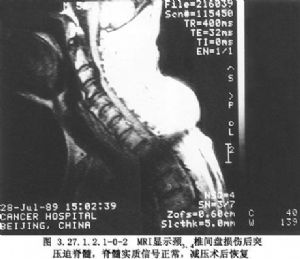
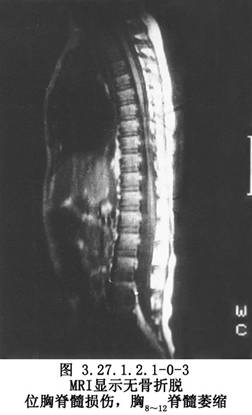
X線片檢查可明確脊椎損傷類型,有無爆裂骨折、脫位程度,脊柱後弓角度數及椎體壓縮程度。CT檢查可顯示椎體爆裂骨折(圖3.27.1.2.1-0-1),骨折塊突入椎管的程度及側別,椎板骨折下陷的程度及側別、做爲前減壓及入路選擇的依據。MRI檢查,不但顯示骨折脫位壓迫脊髓及X線片難顯出的椎間盤損傷後突壓迫脊髓,提供入路選擇依據,並且可顯示脊髓內出血、壞死、軟化、囊腔、橫斷、萎縮等改變,做爲治療及預後的參考(圖3.27.1.2.1-0-2,3.27.1.2.1-0-3)。體感誘發電位(SEP)及運動誘發電位(MEP)檢查有助於判斷脊髓損傷程度。脊髓造影可顯示脊髓受壓的範圍及部位,選擇性脊髓血管造影則可觀察脊髓前動脈及根動脈情況,以判斷有無脊髓血供損傷。
8 手術治療原則(Principle of Operative Treatment)
對外傷性截癱的治療,應遵守下列原則:
8.1 (1)治療時間愈早愈好
對於估計爲非橫斷傷的完全性截癱的病例,應爭取在傷後6~24h內,脊髓中心未壞死之前進行治療。對受壓的不全癱,也是愈早解除壓迫愈好,只要全身情況允許手術治療,切勿等待觀察。
8.2 (2)整復骨折脫位,達到復位標準
即脫位完全復位,脊柱後弓角在胸椎及胸腰段小於10°,在頸、腰椎應恢復生理前突;壓縮椎體前緣高度恢復至正常的80%以上(圖3.27.1.2.1-0-4)。脊椎後弓角的復位還未引起應有的注意。大於正常的脊柱後弓成角,可對脊髓產生壓迫,根據脊柱MRI檢查,10°以內正常脊柱後弓角,椎管無狹窄,11°~20°後弓角,椎管發生Ⅰ及Ⅱ度狹窄者各半,21°~30°後弓角,皆發生Ⅱ度狹窄,31°以上後弓角,則發生Ⅲ度狹窄,Ⅱ度以上椎管狹窄,即可壓迫脊髓,可見整復後弓角的重要性(圖3.27.1.2.1-0-5)。恢復壓縮椎體前緣高度,對防止脊柱後弓角的再發甚爲重要。椎體前方楔形變復位後,如無脊柱融合,則後弓角必將復發。


8.3 (3)穩定脊柱
一般於復位後進行內固定,並酌情予以融合。內固定的方法有後固定及前固定。後固定中主要有短節段內固定Dick、Steffee、RF、AF等椎弓根螺絲固定。Luque、Harrington杆及Roy-Camille等較長段固定,已少用於脊柱骨折脫位。前固定有頸椎前鋼板胸腰椎Z鋼板等、饒書誠固定釘。各有不同適應證。
8.4 (4)脊髓減壓
骨折脫位、椎體骨折、後突及椎間盤突出都壓迫脊髓前方,因此,多需做側前方減壓或前減壓,對此種情況,行椎板切除減壓多不奏效,椎板骨折下陷壓迫脊髓,需行椎板切除減壓。只有充分減壓,才爲脊髓恢復提供條件。
8.5 (5)脊髓損傷的治療
整復骨折脫位,去除壓迫骨塊,只能除去脊髓外部壓迫。而脊髓內出血、水腫等病變進行,並不一定因除去外部壓迫而中止,在脊柱火器傷及無骨折脫位損傷,亦無外壓迫可去除,主要是脊髓內部病變的進行。對這些病例,可根據條件選擇適當方法治療脊髓,如局部冷療,脊髓後正中切開等。非手術治療方法有高壓氧及某些藥物,如大劑量甲基強地松龍等。
9 鍼灸治療
注意,對脊柱骨折和脫位合併脊髓損傷的患者,首先要通過骨科處理方法,恢復脊柱的完整性及穩定性,及時解除對脊髓的壓迫,改善局部血液供應,爲脊髓恢復創造有利條件[2]。
①針刺取斷面九針穴(上界爲損傷平面上一個棘突,下界爲腰5棘突,以及兩者的中點督脈穴和夾脊穴)[2]。調理二便選八髎、天樞、氣海、中極、大赫、三陰交等;上肢無力取風池、肩髃、曲池、支溝、合谷等穴;下肢無力取髀關、伏兔、梁丘、風市、陽陵泉、絕骨、承扶、殷門、崑崙等穴;足下垂取解溪、商丘、太沖;足內翻取照海;外翻取申脈等;其他可隨症取穴[2]。背部穴位要求針感傳向麻痹平面以下,天樞穴傳至腹股溝部,任脈穴位行至陰部,脊髓損害宜輕刺激補法,馬尾損害宜中等刺激平補平瀉[2]。
②穴位注射選用紅花、丹蔘、維生素等注射液,於血海、足三裏、承山、腎俞、三陰交進行注射,每穴0.5~6.0毫升,隔日1次,上穴交替使用[2]。