2 英文參考
trachoma[中醫藥學名詞審定委員會.中醫藥學名詞(2004)]
Arlt’s trachoma[朗道漢英字典]
granular conjunctivitis[朗道漢英字典]
granular lids[朗道漢英字典]
trachomatous conjunctivitis[朗道漢英字典]
war ophthalmia[朗道漢英字典]
Egyptian ophthalmia[湘雅醫學專業詞典]
military ophthalmia[湘雅醫學專業詞典]
polemophthalmia[湘雅醫學專業詞典]
trach.[湘雅醫學專業詞典]
prickly-ash-like sore[中醫藥學名詞審定委員會.中醫藥學名詞(2013)]
trachoma[中醫藥學名詞審定委員會.中醫藥學名詞(2013)]
3 西醫·沙眼
沙眼(trachoma)是由沙眼衣原體(chlamydia)感染所致的一種傳染性結膜角膜炎,是致盲性眼病[1]。因其在瞼結膜表面形成粗糙不平的外觀,形似沙粒,故名沙眼。沙眼的英文詞trachoma來源於希臘文trachys,也表示粗糙不平的意思。沙眼是通過直接接觸或污染物間接接觸傳播[1]。節肢昆蟲也是傳播媒介[1]。易感危險因素包括不良的衛生條件、缺水乾旱等[1]。
沙眼病變過程早期結膜有浸潤如乳頭、濾泡增生,同時發生角膜血管翳;晚期由於受累的瞼結膜發生瘢痕,以致眼瞼內翻畸形,加重角膜的損害,可嚴重影響視力甚至造成失明。解放前沙眼在我國是致盲的首要原因。解放後在黨和政府關懷下,對沙眼開展了廣泛的防治,隨着人民生活水平的提高,醫療衛生條件的改善,現在沙眼的發病率已大爲降低。從北京順義縣及上海、雲南、陝西等地進行的盲與低視力流行病學抽樣調查(1988)結果中可以看到,上述大部分地區致盲的主要原因是由白內障、青光眼等非感染性疾患所致。但是,雲南省的調查結果顯示,在雲南全省18萬雙眼盲患者中,白內障佔第1位,約8萬人;沙眼及其合併症佔第2位,約3萬人。所以,沙眼在我國致盲原因中所佔的重要地位尚不容忽視。此外,本病在亞非地區不少發展中國家仍是致盲的主要原因。
3.1 沙眼的病因
沙眼的分泌物能傳染此病,早爲人們所知。1907年Halberstaedter與Von Prowazek用光學顯微鏡和Giemsa染色,在沙眼結膜上皮細胞內發現包涵體,即上皮細胞內有紅藍色原體及深藍色始體顆粒聚集,此包涵體具有基質(matrix),頗似外衣包圍,被誤稱爲“衣原蟲(Chlamydozoa)”此後,相繼有不少研究,但一直未分離出病原。1954年我國湯飛凡與張曉樓合作,在檢查治療大量病人的同時,採取病人眼部分泌物給猴眼接種,並同時將沙眼患者的分泌物接種小白鼠腦內試行分離培養,但結果完全陰性。1955年改用雞胚接種,並注意選擇活動性、無併發症及未經藥物治療的沙眼病例,使用鏈黴素殺滅標本中的細菌,終於在1956年首次分離培養成功。從此在世界上掀起沙眼研究的新熱潮。由於此病原體能通過細菌濾器,寄生在細胞內,並形成包涵體,故當時認爲是一種病毒。又認其大小、形態與一般病毒不同,稱之爲非典型或大型病毒。後經各國學者進一步研究了它的分子生物學及代謝機能等,證明它具有RNA和DNA及一定的酶,以二分裂的方式繁殖,具有細胞膜及壁並對抗生素敏感等,這些不符合病毒應有的基本性質。而與G細菌有很大程度的相似之處。1971年Storz和Page提出將這類微生物另立一目,稱衣原體。1974年出版的《Bergey細菌鑑定手冊》接受了這一分類:將其歸入原核細胞界,薄壁菌門,立克次體綱,衣原體目、衣原體科、衣原體屬、衣原體種,包括沙眼包涵體結膜炎衣原體種及鸚鵡熱衣原體種。1989年出版的該手冊第10版中,又新加入肺炎衣原體種。沙眼包涵體性結膜炎衣原體種再分爲沙眼、淋巴肉芽腫及鼠肺炎三個生物變種。其中沙眼生物變種從抗株性上又分爲A、B、Ba、C、D、E、F、G、H、I、J、K等12個免疫型,淋巴肉芽腫生物變種可分爲L1、L2及L3等3個免疫型。
一般來說,地方流行性致盲沙眼大多由A、B、Ba及C型所致,有些作用稱這幾型大多由流行性沙眼衣原體組;而D~K型主要引起生殖泌尿系感染;如尿道炎、宮頸炎、附睾炎等,以及包涵體性結膜炎,故稱眼-生殖泌尿組衣原體。1966年我國的王克乾、張曉樓等採用小鼠毒素保護試驗,將我國不同地區10年間分離的46種沙眼衣原體分成Ⅰ、Ⅱ兩種免疫型,Ⅰ型以TE-55樣爲代表,Ⅱ型以TE-106樣爲代表,兩型比例爲2∶1。但Ⅰ、Ⅱ兩型和上述15種沙眼衣原體免疫型的對應關係一直不能肯定。張力、張曉樓等(1990)用微量免疫熒光試驗(Micro immunofluorescence Test)對中國華北沙眼流行區沙眼衣原體免疫型進行檢測,結果表明我國華北地區沙眼流行以B型爲主,C型次之。
沙眼衣原體可感染人的結膜、角膜上皮細胞。在其生活週期中有兩個生物相:原體(elementary body)是感染相,大小約0.3μm,具有細胞壁,可存活於細胞外;始體(initial body)亦稱網狀體(reticulate body)是繁殖相,體積較大,約0.8μm,無感染性。原體侵入宿主細胞後,在胞漿內發育轉變爲始體,以二分裂方式,形成子代原體。胞漿內充滿後則破裂釋放出原體,遊離的原體再侵入正常的上皮細胞,開始新的週期。每一週期約爲48小時。
沙眼原發感染,愈後可不留瘢痕。但在流行地區,衛生條件差,常有重複感染。原發感染已使結膜組織對沙眼衣原體致敏,再遇沙眼衣原體時,則引起遲發超敏反應。沙眼在慢性病程中,常有急性發作,可能就是重複感染的表現。多次的反覆感染,加重原有的沙眼血管翳及瘢痕形成,甚至瞼板肥厚變形,引起瞼內翻倒睫,加重角膜的混濁,損害視力,甚至失明。除重複感染外,合併其他細菌性感染,也使病情加重。
3.2 沙眼的病理改變
沙眼衣原體僅侵入瞼結膜及穹隆結膜上皮細胞,但引起的病理變化則達深部組織。首先表層上皮細胞表現變性脫落,而深層者則增生,隨着病程發展,上皮細胞增生很快,使上皮層不再平滑,而形成乳頭。乳頭的實質裏有擴張的微血管、淋巴管與淋巴細胞。於此同時結膜上皮下組織即發生瀰漫性淋巴細胞浸潤,同時有限局性聚集,形成濾泡。濾泡中央部有很多淋巴母細胞、巨噬細胞及網織細胞,其周圍則爲大量的小淋巴細胞。承受病程的進展,濾泡發生變性及坯 煞費苦心,繼而結締組織增生形成瘢痕。瞼板亦有瀰漫性淋巴細胞浸潤而致肥厚,嚴重者結締組織增生,使之變形。角膜血管翳皆自上方角膜緣開始,角膜微血管擴張並向角膜中央部分發展,伴有細胞浸潤,初位於淺層,繼則向角膜下方及深層發展。初呈垂簾狀,嚴重者可侵及全部角膜。
3.3 沙眼的臨牀表現
1.症狀 多爲急性發病,病人有異物感、畏光、流淚,很多粘液或粘液性分泌物。數週後急性症狀消退,進入慢性期,此時可無任何不適或僅覺眼易疲勞。如於此時治癒或自愈,可不留瘢痕。但在慢性病程中,於流行地區,常有重複感染,病情加重。角膜上有活動性血管翳時,刺激症狀變爲顯著,視力減退。晚期常因後遺症,如瞼內翻、倒睫、角膜潰瘍及眼球乾燥等,症狀更爲明顯,並嚴重影響視力,甚至失明。
2.體徵
⑴急性沙眼:呈現急性濾泡結膜炎症狀,瞼紅腫,結膜高度充血,因乳頭增生瞼結膜粗糙不平,上下穹隆部結膜滿面濾泡,合併有瀰漫性角膜上皮炎及耳前淋巴結腫大。數週後急性炎症消退,轉爲慢性期。
⑵慢性沙眼:可因反覆感染,病程遷延數年至十多年。充血程度雖減輕,但與皮下組織有瀰漫性細胞浸潤,結膜顯污穢肥厚,同時有乳頭增生及濾泡形成(圖1),濾泡大小不等,可顯膠樣,病變以上穹隆及瞼板上緣結膜顯著。同樣病變亦見於下瞼結膜及下穹隆結膜,嚴重者甚至可侵及半月皺壁。角膜血管翳:它是由角膜緣外正常的毛細血管網,越過角膜緣進入透明角膜,影響視力,並逐漸向瞳孔區發展,伴有細胞浸潤及發展爲淺的小潰瘍,痊癒後可形成角膜小面。細胞浸潤嚴重時可形成肥厚的肉樣血管翳(pannus crassus)。
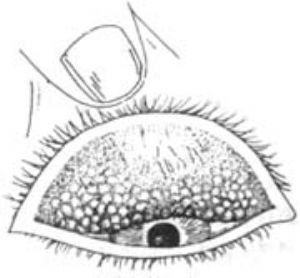
圖1 沙眼濾泡
在慢性病程中,結膜的病變逐漸爲結締組織所取代,形成瘢痕。最早出現在上瞼結膜的瞼板下溝處,呈水平白色條紋,以後逐漸呈網狀,待活動性病變完全消退,病變結膜全部成爲白色平滑的瘢痕(圖2)。

沙眼的病程和預後,因感染輕重與是否反覆感染有所不同。輕者或無反覆感染者,數月可愈,結膜遺留薄瘢或無明顯瘢痕。反覆感染的重症病人,病程可纏綿數年至十多年,慢性病種中,可由其他細菌感染和重複感染時則常呈急性發作。最後廣泛結瘢不再具有傳染性,但有嚴重的併發症和後遺症,常使視力減退,甚至失明。
爲了防治沙眼和調查研究的需要,對沙眼有很多臨牀分期的方法。我國1979年全國第二屆眼科學術會討論時,重新制定了沙眼的分期:
Ⅰ期——進行期:即活動期,乳頭和濾泡同時並存,上穹隆結膜組織模糊不清,有角膜血管翳。
Ⅱ期——退行期:自瘢痕開始出現至大部變爲瘢痕。僅殘留少許活動性病變爲止。
Ⅲ期——完全結瘢期:活動性病變完全消失,代之以瘢痕,無傳染性。
同時還制定了分級的標準:根據活動性病變(乳頭和濾泡)佔上瞼結膜總面積的多少,分爲輕(+)、中(++)、重(+++)二級。佔1/3面積以下者爲(+),佔1/3~2/3者爲(++),佔2/3以上者爲(+++)。
並確定了角膜血管翳的分級法:將角膜分爲四等分,血管翳侵入上1/4以內者爲(+),達到1/4~1/2者爲(++),達到1/3~3/4者爲(+++),超過3/4者爲(++++)(圖3)。

圖3 角膜血管翳
3.血管翳(++) 4.血管翳(+++) 5.血管翳(++++)
國際上較爲通用者爲MacCallan分期法:
Ⅰ期——浸潤初期:瞼結膜與穹隆結膜充血肥厚,上方尤甚,可有初期濾泡與早期角膜血管翳。
Ⅱ期——活動期:有明顯的活動性病變,即乳頭、濾泡與角膜血管翳。
Ⅳ期——完全結瘢期:同我國第Ⅲ期。
3.4 沙眼的檢查
3.4.1 器材
2.5倍放大鏡,或裂隙燈生物顯微鏡。常用快速手消毒劑:醇類與胍類(醋酸氯己定等)復配的手消毒液;75%乙醇溶液;有效碘含量爲5000 mg/L的碘伏溶液,氧化電位水等。[2]
3.4.2 方法
選擇晴天良好自然光線下進行檢查,必要時增加人工照明。先檢查右眼後檢查左眼。重點檢查瞼緣、上瞼結膜與角膜。
檢查上瞼結膜時,囑被檢者向下看,用拇指和食指捏住上瞼緣皮膚,使上眼瞼離開眼球,然後向下向前用輕柔的力翻轉,並將翻轉後的上瞼用拇指固定於眼眶上緣,檢查上瞼結膜有無濾泡、炎症及瘢痕。檢查完畢後輕輕將上瞼復位。
檢查角膜時,一手以拇指和食指將上下瞼分開,另一手持放大鏡檢查角膜,或用裂隙燈生物顯微鏡檢查,觀察是否有角膜血管翳、角膜緣濾泡或Herbert小凹,有無角膜渾濁。
3.4.3 結果記錄
3.4.4 注意事項
a) 爲避免交叉感染引起結膜病,檢查者在檢查前應使用皁液與流動水洗淨雙手,在接觸有眼部疾患的病人後,應使用快速手消毒劑搓擦雙手2 min。
3.5 沙眼的診斷
典型的沙眼,臨牀上根據瞼結膜有乳頭和濾泡增生,角膜血管翳及結膜瘢痕的出現,較容易診斷。對早期沙眼的診斷尚有一定困難。有時只能初步診斷爲“疑似沙眼”。
3.5.1 診斷要點
1.WHO篩查活動性沙眼的指標爲上瞼結膜5個以上濾泡[2]。
3.角膜緣濾泡或Herbert小凹[2]。
3.5.2 1979年中華醫學會眼科分會診斷標準
①上穹隆部和上瞼板結膜血管模糊充血,乳頭增生或濾泡形成,或二者兼有。
④結膜刮片有沙眼包涵體。在第1項的基礎上,兼有其他3項中之一者可診斷沙眼。
疑似沙眼者:上穹隆部及眥部結膜充血,有少量乳頭(乳頭爲正常組織)增生或濾泡,並已排除其他結膜炎者。
3.5.3 學生健康檢查診斷標準
至少符合下述2條體徵者可診斷爲沙眼。只符合下述a)項體徵時診斷爲疑似沙眼:
c) 角膜緣濾泡或Herbert小凹;
d) 較明顯的角膜血管翳。
3.6 需要與沙眼鑑別的疾病
3.6.1 結膜濾泡症
結膜濾泡症(conjunctival folliculosis)常見於兒童,皆爲雙側,無自覺症狀。濾泡多見於下穹隆部與下瞼結膜。濾泡較小,大小均勻相似,半透明,境界清楚,濾泡之間的結膜正常,不充血,無角膜血管翳,無瘢痕發生。沙眼的濾泡多見於上穹隆部與上瞼結膜,混濁不清、大小不等、排列不整齊,並有結膜充血和肥厚等症狀。
3.6.2 慢性濾泡性結膜炎
慢性濾泡性結膜炎(chronic follicular conjunctivitis) 常見於學齡兒童及青少年,皆爲側,顆粒桿菌(B.granulosis)可能爲其病因。晨起常有分泌物,眼部有不適感。濾泡多見於下穹隆與下瞼結膜,大小均勻,排列整齊;結膜雖充血,但不肥厚;1~2年後自愈,無瘢痕形成;無角膜血管翳。
3.6.3 春季結膜炎
春季結膜炎(vernal conjunctivitis) 此病有季節性,主要症狀爲刺癢。瞼結膜上的乳頭大而扁平且硬,上穹隆部無病變,易於鑑別。分泌物塗片中可見嗜酸細胞增多。
3.6.4 包涵體結膜炎
包涵體結膜炎(inclusion conjunctivitis) 成年人與新生兒包涵體性結膜炎在結膜刮片中皆可見包涵體,其形態與沙眼包涵體相同,難以分別。但包涵體性結膜炎皆以急性開始,濾泡皆以下穹隆部與下瞼結膜爲著,無角膜血管翳,數月至1年即可自愈,並不形成瘢痕,可與沙眼鑑別。
3.7 沙眼的治療措施
上瞼結膜出現濾泡、乳頭增生是活動期沙眼,需要抗菌藥物治療[2]。
自磺胺及抗生素應用後,沙眼治療上有了顯著進行。實驗研究證明,利福平、四環素、金黴素、土黴素、紅黴素、磺胺及氯黴素等對沙眼衣原體有抑制作用。
3.7.1 局部用藥
0.1%利福平或0.5%金黴素或四環素眼藥水每日滴眼3~6次,效果較好。但此類藥物水溶後,數週即逐漸失效,需重新配製。若製成眼藥膏或混懸液可保存較久。10%~30%磺胺醋酰鈉和0.25%~0.5%氯黴素眼藥水易於保存,效果亦佳。前述各藥一般需持續用藥1~3個月。亦可行間歇療法即用藥3~5日後,停藥2~4周,再行用藥,效果亦佳,易於堅持,對於大部分結瘢而仍有殘餘乳頭增生“小島”者,可以硫酸銅筆腐蝕,促進結瘢。
利福平滴眼液,每日3~5次,每次1~2滴,療程10~12周[2]。
紅黴素眼膏,塗於結膜囊內,一日2~4次,每次長度1~2mm,療程10~12周[2]。
3.7.2 全身治療
急性期或嚴重的沙眼,除局部滴用藥物外,成人可口服磺胺製劑等。連續服用7~10天爲一療程,停藥1周,可再服用。需2~4個療程,應注意藥物的副作用。
WHO推薦一次性口服阿奇黴素20mg/kg,就能清除沙眼衣原體感染[2]。
急性期可口服紅黴素一日1g,分四次服用[2]。口服大劑量紅黴素時可出現噁心、嘔吐、腹痛或腹瀉等胃腸道反應[3]。
3.7.3 手術治療
乳頭增生嚴重的,可行藥物摩擦,以棉籤或海螵蛸棒蘸蛸棒蘸磺胺或四環素,摩擦瞼結膜及穹隆結膜。濾泡多者行壓榨術,局麻下以輪狀鑷子擠破濾泡,排出其內容,同時合併藥物治療,促進痊癒。對消眼的後遺症如少數倒睫可行電解術,瞼內翻倒睫者,需作手術矯正。
3.8 沙眼的預防
沙眼衣原體常附在病人眼的分泌物中,任何與此分泌物接觸的情況,均可造成沙眼傳播感染的機會。
因此,應加強宣傳教育,把防治眼病的知識傳給羣衆,貫徹預防爲主的方針。培養良好衛生習慣。不用手揉眼,毛巾、手帕要勤洗、曬乾;託兒所、學校、工廠等集體單位應分盆分巾或流水洗臉,對沙眼病人應積極治療,加強理髮室、浴室、旅館等服務行業的衛生管理,嚴格毛巾、臉盆等消毒制度,並注意水源清潔。
4 中醫·沙眼
沙眼(trachoma[4])爲病名[5]。即椒瘡[5]。是由衣原體感染引起的,以雙眼癢痛,羞明流淚,或眵多膠粘,瞼內紅赤顆粒等爲主要表現的一種慢性傳染性結膜炎[5]。
椒瘡(prickly-ash-like sore trachoma)爲病名[6]。見《證治準繩·雜病》[6]。又名椒瘍(見《目經大成》卷二)、沙眼[6]。是指以眼內生細小紅而堅的顆粒,狀似花椒,有磣澀微癢爲主要表現的眼病[7]。病眼瞼結膜血管模糊,粗糙不平,形似沙粒,故名沙眼。椒瘡是最常見的一種慢性傳染性眼病[7]。嚴重者可發生眼瞼內卷、睫毛倒入、赤膜下垂、黑睛生翳等多種併發症,是致盲的重要原因之一[7]。沙眼是眼科最常見的傳染病,其併發症危害嚴重,是眼科臨牀重點防治眼病之一。
4.1 沙眼的病因病機
沙眼多因眼部不潔,受風熱毒邪侵襲,加之脾胃素有溼熱,致眼瞼脈絡壅滯,氣血失和而發[7]。
脾胃積熱,復感風熱邪毒,內熱與外邪相結,壅阻於瞼裏,脈絡受阻,氣血失和,易發椒瘡。
沙眼是由沙眼衣原體引起的傳染性眼病。此病原體在1955年由我國首先分離培養成功,解決了長期懸而未解的沙眼病因問題。這種沙眼衣原體不耐高溫,在70℃溫度下,可在1分鐘內被殺死。75%酒精、0.1%福爾馬林、0.1%石碳酸等皆可迅速殺滅它,而紫外線、肥皂液卻無作用。藥物方面,磺胺醋酰鈉有一定抑制作用。抗生素中,除鏈黴素、新黴素等外,其它大多數品種都有不同程度的抑制作用。
4.2 沙眼的症狀
沙眼症見眼瞼內面發生紅色細小顆粒,狀如花椒[7]。自覺眼部沙澀癢痛,羞明流淚等[7]。
椒瘡初起,覺眼部不適,或微有癢澀感,或無明顯異常感覺。翻轉胞瞼,可見瞼裏靠兩眥處紅赤且有少量細小顆粒,色紅而硬或伴有少量質黃而軟的粟狀顆粒。
病勢發展,瞼裏紅赤加重,顆粒增多,可佈滿瞼裏,甚至胞瞼腫硬,重墜難開。自覺瞼內刺癢灼熱,沙澀羞明,生眵流淚,重者伴見白睛紅赤,黑睛赤膜下垂,星點翳膜等,危害視力。羞明癢痛加重,眵淚膠粘。
重症沙眼,日久粟粒狀顆粒潰破,大量結疤及黑睛赤膜發展,致諸多併發症及後遺症發生。
4.3 沙眼的併發症及後遺症
沙眼(椒瘡)重症的併發症與後遺症較多,古人早已發現並有詳述,只是限於條件,尚未將這些併發症和後遺症與沙眼聯繫在一起闡述。現概述如下。
4.3.1 倒睫拳毛
沙眼後期,瞼內結瘢,瘢痕牽扯,內急外弛,瞼弦內翻,拳毛觸刺睛珠,羞明流淚,沙澀疼痛,甚至白睛紅赤,黑睛生翳,視物昏朦。
4.3.2 血翳包睛
邪毒侵及黑睛,輕者赤脈如簾,由上垂下,稱爲赤膜下垂;重者由黑睛四周侵入,致黑睛混赤,稱爲血翳包睛。睛珠澀痛,羞明流淚,視物昏朦。
4.3.3 黑睛星翳
赤脈下垂者,在赤絲盡頭出現星點雲翳。重者可變生花翳白陷或凝脂翳。
4.3.4 睥肉粘輪
毒邪損及胞瞼內面與白睛表層,致使瞼內面與白睛粘着。牽引胞瞼時,可見瞼內與白睛相連。重者阻礙眼珠轉動。
4.3.5 流淚症與漏睛症
邪毒侵及淚竅,使竅道受阻,淚液不得下滲則可溢於瞼外。若排淚竅道邪毒煎熬,日久又可腐敗成膿,變生漏睛。
4.3.6 睛珠乾燥
邪毒久鬱,陰液耗損,目失濡養,白睛少津,故跟乾澀不舒,頻頻眨目。嚴重者,可乾燥變厚似皮膚。黑睛乾燥生翳,視物昏朦,甚至盲不見物。
4.3.7 上胞下垂
邪毒壅盛,脈絡瘀阻,胞瞼腫硬變厚,致上胞重墜難舉,或病變累及提瞼筋肉而無力提舉。
4.4 沙眼的診斷
(四)瞼結膜上皮細胞刮片發現包涵體,或雞胚或組織培養分離出衣原體。
4.5 需要與沙眼相鑑別的疾病
4.6 沙眼的治療
治療沙眼,當內外兼施。輕者可局部點眼藥治療,重者則配合內治,必要時可配合手術治療。內治常用祛風、清熱、除溼、散瘀等法[7]。可選服清脾涼血湯或歸芍紅花散;外點黃連西瓜霜眼藥水[7]。瞼內顆粒累累成片者,當施劆法——以經過消毒的燈心草或海螵蛸棒輕快磨擦患處[7]。
對其併發症與後遺症,輕者可在治療本病時兼顧之,重者則須酌情另行處理。
4.6.1 辨證治療
4.6.1.1 風熱客瞼
椒瘡·風熱客瞼證(prickly-ash-like sore with pattern of wind-heat lodging in eyelid)是指風熱客瞼,以眼癢澀不適,羞明流淚,瞼內微紅,有少量紅赤顆粒爲常見症的椒瘡證候[7]。
4.6.1.1.1 症狀
4.6.1.1.2 證候分析
眼癢澀不適,羞明流淚爲風邪所致,瞼內之紅赤顆粒爲風熱壅滯瞼絡而發。
4.6.1.1.3 治法
疏風清熱。
4.6.1.1.4 方藥治療
4.6.1.2 脾胃溼熱
椒瘡·脾胃溼熱證(prickly-ash-like sore with pattern of dampness-heat in spleen and stomach)是指脾胃溼熱,以眼澀癢痛,眵淚膠黏,瞼內紅赤,椒皮樣顆粒累累,並見粟樣顆粒,或兼見胃脘痞滿,嘔惡厭食,肢體睏倦,舌質紅,苔黃膩,脈濡數爲常見症的椒瘡證候[7]。
4.6.1.2.1 症狀
眼澀癢痛,眵淚膠粘,瞼內紅赤,顆粒較多,病情纏綿不愈。舌紅苔黃,脈濡數。
4.6.1.2.2 證候分析
脾胃溼熱,復感風邪,內外合邪,上攻胞瞼。風盛則澀癢,熱盛則紅赤而痛,溼熱盛則眵淚膠粘,顆粒較多。溼邪難除,病情纏綿。舌脈皆屬溼熱內盛之象。
4.6.1.2.3 治法
4.6.1.2.4 方藥治療
清胃散或除風清脾飲加減。前方中黃連苦寒瀉火,生地、丹皮涼血清熱,當歸活血消瘀滯,升麻清熱解毒,引經人陽明。全方共奏清胃涼血消瘀之效。後方中黃連、黃芩、連翹、玄蔘、知母清脾胃,瀉熱毒;元明粉、大黃通腑,瀉脾胃積熱;荊芥、防風疏散風邪;桔梗、陳皮理氣和胃祛溼;生地配合大黃涼血活血消滯。諸藥合用,具有瀉熱清脾、疏風散邪之效。用於本證,兩方均須酌加苦蔘、地膚子、蒼朮等清熱燥溼止癢藥物。
4.6.1.3 血熱壅滯
椒瘡·血熱瘀滯證(prickly-ash-like sore with pattern of blood-heat stasis and stagnation)是指血熱瘀滯,以眼內刺痛灼熱,沙澀羞明,流淚眵多,眼瞼厚硬,重墜難開,瞼內紅赤,顆粒累累成片或有白色條紋,赤膜下垂或血翳包睛,視物不清,舌質暗紅苔黃,脈數爲常見症的椒瘡證候[7]。
4.6.1.3.1 症狀
胞瞼厚硬,瞼內顆粒累累,疙瘩不平,紅赤顯著,眼瞼重墜難開,眼內刺痛灼熱,沙澀羞明,生眵流淚,黑睛赤膜下垂,舌紅苔黃,脈數。
4.6.1.3.2 證候分析
脾胃熱盛,熱人血分,循經上攻,壅滯胞瞼,則瞼內紅赤,顆粒累累,疙瘩不平,且胞瞼厚硬而致重墜難開。熱盛則灼熱刺痛羞明。熱瘀血分,侵犯黑睛,故見赤膜下垂,且澀痛、羞明、流淚等症加重。
4.6.1.3.3 治法
涼血散瘀。
4.6.1.3.4 方藥治療
歸芍紅花散。方中當歸、赤芍、紅花、大黃涼血散瘀;連翹、梔子、黃芩、甘草清熱解毒,防風、白芷疏風散邪。全方共奏涼血散瘀之功。
4.6.2 外治法
4.6.2.1 點眼藥
4.6.2.2 劆法
海螵蛸棒磨擦法:將海螵蛸磨製成棒狀,用黃連水煮沸消毒,取出待幹備用(若用燈芯草,先剪成小段,製法同上,術時用小鑷子夾持操作)。術眼先滴1%地卡因液作表面麻醉,後用生理鹽水沖洗結膜囊。術者以左手翻開上、下瞼,充分暴露穹窿部。右手持制海螵蛸棒,以輕快手法上下左右來回多次磨擦瞼內面顆粒密集處約1分鐘,至見點狀滲血爲宜。磨擦後,用生理鹽水沖洗,並塗抗生素眼膏。相隔5天一次。根據病情,可多次重複進行。操作時應注意消毒,用力不可太重,且不可損傷黑睛。病變嚴重而且廣泛時,可分期分段進行磨擦。
4.6.3 其他療法
(一)滴用10%~30%磺胺醋酰鈉、0。5%金黴素、0.1%利福平等眼藥水,每日3—6次,每晚臨睡塗0.5%金黴素眼膏1次。堅持1~3月可收效。
4.7 沙眼的預防
1.大力開展衛生宣傳教育,把本病的危害性、傳染途徑、診斷與治療方法,向羣衆宣傳,進行羣衆性的普查與防治。
2.改善環境衛生和個人衛生,提倡一人一巾,提倡流水洗臉。患者的洗臉用具要與健康人分開使用,尤其是服務性行業的洗臉用具,必須嚴格消毒後使用,以免引起交叉感染。
4.8 沙眼的預後
一般輕度沙眼自覺症狀不嚴重,易被忽視,但若長期失治,病情逐漸發展時,其產生的併發症與後遺症都會造成嚴重後果。因此,對該病的防治工作不容忽視。
4.9 文獻摘要
《審視瑤函·椒瘡症》:“此症生於睥內,紅而堅者是。有則沙擦難開,多淚而痛。……俗皆以龍鬚燈心等物,出血取效。殊不知目以血爲榮,血損而光華有衰弱之患。輕者只宜善治。至於瘰瘰連片,疙瘩高低不平,及血瘀滯者,不得已而導之,中病即止,不可太過。”
5 參考資料
- ^ [1] 國家基本藥物臨牀應用指南和處方集編委會主編.國家基本藥物臨牀應用指南:2012年版[M].北京:人民衛生出版社,2013:303-304.
- ^ [2] GB/T 26343—2010, 學生健康檢查技術規範[S].
- ^ [3] 國家基本藥物臨牀應用指南和處方集編委會主編.國家基本藥物臨牀應用指南:2012年版[M].北京:人民衛生出版社,2013:303.
- ^ [4] 中醫藥學名詞審定委員會.中醫藥學名詞(2004)[M].北京:科學出版社,2005.
- ^ [5] 李經緯等主編.中醫大詞典——2版[M].北京:人民衛生出版社,2004:922.
- ^ [6] 李經緯等主編.中醫大詞典——2版[M].北京:人民衛生出版社,2004:1685.
- ^ [7] 中醫藥學名詞審定委員會.中醫藥學名詞(2013)[M].北京:科學出版社,2014.