3 概述
口腔念珠菌病(oral candidiasis)是念珠菌屬感染所引起的急性、亞急性或慢性口腔黏膜疾病[1]。念珠菌性口炎是最常見的口腔真菌感染,白色念珠菌是最主要的病原菌[1]。口腔念珠菌病分型尚不統一,可按病損特徵及病變部位等分型,目前普遍採用Lehner (1966)提出的分型標準,即將口腔念珠菌病分爲假膜型、萎縮型、增殖型念珠菌病及和念珠菌感染有關的疾病如正中菱形舌炎、念珠菌蜃炎等[1]。
口腔念珠菌病種類較多,最常見的一種類型爲急性假膜型念珠菌性口炎,又稱雪口或鵝口瘡(Thrush)。
念珠菌病是一種古老的疾病,在我國對新生兒鵝口瘡的記載可追溯到《瘍醫大全》,“初生口內白屑滿舌上”,以及《外科正宗》“滿口皆生白斑雪片,甚至咽間疊疊腫起”。在國外很長一段時間裏,將鵝口瘡(thrush)與阿弗他(aphthae)相互混淆,直到18世紀纔將鵝口瘡從阿弗他中區分出來。19世紀末,由於某些從腐爛的蔬菜中分離出來的真菌與鵝口瘡的病原體相關,因此,念珠菌屬曾用過Monilia以及由此派生的moniliasis(念珠菌病)這兩個術語。自從70餘年前引入candidiasis這個名詞,才使得這種致病酵母的分類歸屬得到澄清。由於英語單詞後綴“osis”一般用於描述真菌感染,故爲了強調真菌病和寄生蟲感染的區別,用“candidosis”表述念珠菌病比“candidiasis”更符合邏輯。
口腔念珠菌(oral candidosis)是真菌——念珠菌屬感染所引起的口腔黏膜疾病。近年來,由於抗生素和免疫抑制劑在臨牀上的廣泛應用,發生菌羣失調或免疫力降低,而使內髒、皮膚、黏膜真菌感染者日益增多,口腔黏膜念珠菌病的發病率也相應增高。由於多種原因,醫學真菌學的研究在過去一段時間裏進展緩慢。近年來,隨着免疫缺陷病人增加,特別是艾滋病的廣泛傳播及皮質激素、免疫抑制劑、抗腫瘤藥物的應用,使真菌病患者大量增加,也使醫學真菌學得到了迅速發展。
真菌(fungi)屬真核生物,具有兩層膜包圍的核、線粒體等分化了的細胞器,並具有幾丁質(chitin)和葡聚糖(glucan)等形成的厚的細胞壁。真菌界目前已歸爲生物分類4界(原核界、植物界、動物界、真菌界)系統之一,而致病性真菌是指能夠以某種形式引起人或動物的功能或器質性損害的真菌。真菌按其體細胞的基本形態可分爲酵母(yeast)和黴菌(mould)兩大類。酵母是由單細胞組成體細胞;黴菌的體細胞呈圓筒狀,沿長軸方向延伸,形成絲狀結構菌絲(hypha-ae),故又稱絲狀真菌(filament fungi)。這兩類細胞均可以形成新的、遊離的、可以發育成新個體的細胞,叫做孢子(spore)。孢子使菌體得以保存和繁殖。
酵母爲球形,卵圓、橢圓或檸檬形的單細胞。直徑2~20μm,平均3~5μm。有些表而帶有莢膜,如新型隱球菌。其繁殖方式爲芽殖(budding),少數爲裂殖(fission)。有些酵母長出的出芽細胞沿長軸依次連接生長,形成菌絲樣結構,稱爲假菌絲(pseudohypha),屬於此種結構的酵母菌稱爲酵母樣真菌(yeast-like fungi),如念珠菌。黴菌的基本形態爲菌絲,寬1~10μm,是真正的絲狀結構。按其橫隔的有無可分爲有隔菌絲(septate hypha)和無隔菌絲(aseptate hypha)。有隔菌絲可見於子囊菌、擔子菌及半知菌;無隔菌絲僅見於接合菌。菌絲的頂端不斷發育,邊分枝邊生長,形成網狀,樹枝狀及束狀的集合體,稱爲菌絲體(mycelium)。
6 口腔念珠菌病的別名
oral candidiasis
9 口腔念珠菌病的流行病學資料
由於念珠菌致病力較弱,爲條件致病菌,健康人口腔、皮膚、胃腸道、陰道可分離出念珠菌,而無任何症狀和體徵,稱爲帶菌。口腔帶菌率報道不一致,與分離念珠菌的方法、收集時間及所選人羣等因素有關。一般報道健康成人3%~48%帶菌,健康兒童45%~65%,成人平均帶菌34.4%(Odd,1988)。兒童在出生後1周至1歲半有一個帶菌高峯。帶菌中以白念珠菌爲主,其次爲熱帶念珠菌、高裏念珠菌、近平滑念珠菌和克柔念珠菌。
10 口腔念珠菌病的病因
念珠菌爲單細胞真菌,屬隱球菌科。據認爲25%~50%的健康人,其口腔、消化道、陰道可帶有念珠菌,但並不發病,當宿主防禦功能降低以後,這種非致病性念珠菌轉化爲致病性的,故稱念珠菌爲條件致病菌。念珠菌引起的感染又稱爲機會性感染或條件性感染。
目前已知念珠菌有81種,但僅有7種有致病性,即白色念珠菌(candida albicans)、類星形念珠菌、熱帶念珠菌、克柔念珠菌、近平滑念珠菌、高裏念珠菌、假熱帶念珠菌。其中白色念珠菌和熱帶念珠菌致病力最強,也是念珠菌病最常見的病原菌。白色念珠菌感染所引起的雪口病是最常見的口腔念珠菌病。
白色念珠菌爲酵母樣菌,卵圓形,革蘭染色陽性,不耐熱,喜酸惡鹼,生長最適宜的pH爲4~6。可發酵葡萄糖、麥芽糖而產生酸和氣體,發酵蔗糖產酸,不發酵乳糖。白色念珠菌由完整的胞壁、細胞膜、細胞質及胞核組成。其胞壁與其致病性之間的關係較爲密切。胞壁主要由多聚糖組成,如α-甘露聚糖和β-葡聚糖等。外層的蛋白質和甘露聚糖形成複合物在表面形成網狀結構,有助於表面抗原的表達並與黏附作用有關。
白色念珠菌廣泛分佈於自然界中,正常人口腔、皮膚、陰道中都可分離出本菌。念珠菌也常寄生於水果、奶製品等食品上,可因接觸這些食品而受染。新生兒出生2天,即可在口腔中發現本菌。是由於通過產道時接觸母體的分泌物而受染。
11 口腔念珠菌病的發病機制
口腔念珠菌病的病原爲白色念珠菌,常寄生在正常人的口腔、腸道、陰道和皮膚等處,平時此菌與口內其他微生物存在拮抗作用,保持平衡狀態,故不發病。該菌在酸性環境下易於生長,當口腔不潔、長期使用廣譜抗生素致使菌羣失調、長期使用免疫抑制劑或放射治療使免疫機制受抑制、原發性免疫功能缺陷、糖尿病或惡病質等全身嚴重疾患、假牙下方pH偏低等情況時該菌就會大量繁殖而致病。
嬰兒雪口病,常是在分娩過程中爲陰道白色念珠菌感染所致,也可通過被白色念珠菌污染的哺乳器或母親乳頭而引起感染。
白色念珠菌系條件致病菌,病原體侵入機體後能否致病,取決於毒力、數量、入侵途徑與機體的適應性、機體的抵抗能力及其他相關因素。
11.1 病原菌的毒性
11.1.1 菌體形態
白色念珠菌在不同的培養環境下(溫度和pH等),一般有兩種基本形態,即孢子和菌絲,在不良條件下可出現孢子,孢子出芽初爲芽管,芽管進一步延伸形成假菌絲。菌絲的產生增強了白色念珠菌的組織穿透力。在消化道或陰道內寄生的酵母樣念珠菌並無致病性,而當它發育爲菌絲型時才能致病。研究者曾從破壞了的白色念珠菌細胞中獲得水溶性內毒素,此毒素靜脈注入小鼠可引起較高的死亡率。
11.1.2 黏附能力
研究發現白色念珠菌對頰黏膜和陰道黏膜上皮細胞的黏附能力比其他念珠菌強,帶芽管和假菌絲的白色念珠菌又比單純孢子形態的強。
11.1.3 侵襲酶
白色念珠菌具有多種對宿主有毒性的酶,如其表面的磷脂酶A和溶血磷脂酶,以及分泌型的胞外酸性蛋白酶等。
11.1.4 表面受體
白色念珠菌表面有類似人體細胞膜上的補體C3片段的受體,目前認爲這類受體可擾亂補體調理素的吞噬殺滅作用,並可促進病原菌孢子的聚集和增殖。此外,白色念珠菌的表面還有糖皮質激素——性激素粘着蛋白,這樣白色念珠菌和宿主細胞可同步地接受激素的作用。所以孕激素水平較高的中晚妊娠期婦女以及服用糖皮質激素的患者。其口腔和陰道白色念珠菌帶菌率均較高。
11.2 宿主的防禦功能
11.2.1 免疫功能
非特異性和特異性的免疫功能。特別是細胞免疫功能,在對抗白色念珠菌感染中起着主要作用。而念珠菌病患者的細胞免疫往往有不同類型和程度的缺陷。因此,先天性免疫功能低下(如胸腺萎縮)、接受大量X線照射、影響免疫功能的網狀內皮系統疾病(如霍奇金病)、內分泌功能低下疾病均易患念珠菌病。
11.2.2 血清鐵、鋅代謝
血清中游離鐵離子的含量極低,而念珠菌在代謝過程中需要遊離鐵離子,因此不利於念珠菌生長。反之,如血漿中鐵離子攝入過多,轉鐵蛋白被鐵充分飽和後,剩餘的鐵離子則可被念珠菌利用,使其在體內生長繁殖。而血清中鋅離子缺乏可助長念珠菌菌絲形成。
11.2.3 血清抑制因子
血清抑制因子是存在於正常人血清中對抗念珠菌的一種非抗體調理素,能使念珠菌凝集(clumping),易被吞噬細胞殺滅。這種因子在新生兒體內就存在,但較母體爲低,6~12個月可達成人水平,半歲前,特別是未滿月的嬰兒,最易罹患。而肝病、糖尿病、腫瘤及白血病患者中,抑制因子下降,從而促使白色念珠菌感染的發生。
11.2.4 葡萄糖和維生素A
血液及唾液中葡萄糖濃度升高可促進念珠菌生長。孕婦口腔及陰道上皮有過量的糖原,糖尿病患者血和組織中葡萄糖含量增高,都易導致念珠菌感染。因維生素A缺乏時,上皮組織乾燥增生過度角化,皮膚黏膜抵抗力下降,容易發生念珠菌感染。
11.2.5 機械屏障
完整的正常皮膚對念珠菌的侵襲起着屏障作用,但當皮膚受潮或發生浸漬時則易引起感染。如無牙袷患者口角常形成黏膜皺摺,這些皺摺長期浸漬於唾液中,因而破壞了黏膜對念珠菌侵襲的屏障作用,從而導致白色念珠菌性口角炎的發生。
11.3 醫源性方面的因素
11.3.1 抗生素的應用
隨着廣譜抗生素的廣泛應用,念珠菌病的發病率顯著增加。抗生素可引起菌羣失調,促進念珠菌的繁殖。在人類口腔中存在細菌和真菌,並常保持共生狀態。長期大量應用廣譜抗生素,破壞了它們的平衡,某些可以產生抗念珠菌物質的革蘭陰性菌被抑制,於是真菌得以加快繁殖。抗生素可增加白色念珠菌的毒性,對抗生素治療的病人,念珠菌帶菌率增加,因此內源性感染的機會也隨之增加。另外,抗生素對機體有毒性作用,可造成器官組織的損害,如造血功能和腎功能下降等,使機體抵抗力減低,有利於念珠菌的感染。
11.3.2 皮質類固醇激素、免疫抑制劑等的作用
應用皮質激素、免疫抑制劑、化療和放療可抑制炎症反應,降低吞噬功能。機體的細胞免疫及體液免疫功能下降,導致機體抗感染能力下降而引起感染。皮質類固醇激素可以招致局部或系統的念珠菌感染。主要是增加對念珠菌的敏感性,而不直接促使念珠菌生長。
11.4 白色念珠菌感染與口腔白斑病的關係
有關白色念珠菌感染與口腔白斑病的因果關係目前尚存在爭議。但多數學者認爲白色念珠菌感染在形成口腔白斑病中起着原發性的作用。這是因爲:①白色念珠菌性白斑對抗真菌治療反應迅速;②白色念珠菌性白斑病理變化恆定,且與口腔雪口病類似;③白色念珠菌白斑中可以有白色念珠菌抗原或菌體的存在;④白色念珠菌病的患者可能伴有複合性免疫缺陷,對白色念珠菌的免疫反應力降低;⑤實驗室可以在大鼠及雞胚上利用白色念珠菌誘發出與口腔白念性白斑病理改變相類似的病損。
有關白色念珠菌性白斑形成及其癌變的機制,目前比較一致的意見是:由於白色念珠菌的感染,其內毒素或代謝產物,使口腔黏膜上皮細胞中抑制細胞增殖的物質(如第二信使cAMP)等受到影響,從而導致口腔黏膜上皮的過度角化,細胞異常增生,甚至趨向癌變。
12 口腔念珠菌病的臨牀表現
口腔念珠菌病多見於嬰幼兒,好發於脣、頰、舌、齶粘膜。其特徵是病區粘膜先有充血、水腫,隨即出現許多白色小點。小點略爲高起,狀似凝乳,可融合成白色絨面狀假膜,邊界清楚,狀若鋪雪(附圖),此膜不易拭去,勉強撕去時,可見出血面,不久再度形成白色假膜。一般病人不感疼痛,全身症狀亦不明顯。個別小兒可有低熱、哭鬧、拒食、口腔乾燥等症狀。
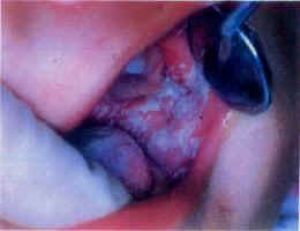
附圖 雪口(左頰)
口腔念珠菌病按其主要病變部位可分爲:念珠菌口炎、念珠菌脣炎與口角炎、慢性黏膜皮膚念珠菌病。
12.1 念珠菌性口炎(candidal stomatitis)
12.1.1 急性假膜型(雪口病)
急性假膜型念珠菌口炎。可發生於任何年齡的人,但以新生嬰兒最多見,發生率爲4%,又稱新生兒鵝口瘡或雪口病。
新生兒鵝口我在出畢後2~8天內發生,好發部位爲頰、舌、軟齶及脣,損害區黏膜充血,有散在的色白如雪的柔軟小斑點,如帽針頭大小,“初生口內白屑滿舌上”(《瘍醫大全》);不久即相互融合爲白色或藍白色絲絨狀斑片,並可繼續擴大蔓延。嚴重者扁桃體、咽部、牙齦,以致“滿口皆生白斑雪片,甚至咽間疊疊腫起”(《外科正宗》)。早期黏膜充血較明顯,故呈鮮紅色與雪白的對比。而陳舊的病損黏膜充血減退,白色斑片帶淡黃色。斑片附着不十分緊密,稍用力可擦掉,暴露紅的黏膜糜爛面及輕度出血。患兒煩躁不安、啼哭、哺乳困難,有時有輕度發熱,全身反應一般較輕;但少數病例,可能蔓延到食管和支氣管,引起念珠菌性食管炎或肺念珠菌病。少數病人還可併發幼兒泛發性皮膚念珠菌病、慢性黏膜皮膚念珠菌病。
12.1.2 急性紅斑型
急性紅斑型念珠菌性口炎,有稱爲萎縮型者,多見於成年人,常由於廣譜抗生素長期應用而致,且大多數患者原患有消耗性疾病,如白血病、營養不良、內分泌紊亂、腫瘤化療後等。某些皮膚病如系統性紅斑狼瘡、銀屑病、天皰瘡等,在大量應用青黴素、鏈黴素的過程中,也可發生念珠菌性口炎。因此,本型又被稱爲抗生素口炎。應注意的是,這種成人急性念珠菌性口炎雖也可有假膜,並伴有口角炎,但有時主要表現爲黏膜充血糜爛及舌背乳頭呈團塊萎縮,周圍舌苔增厚。患者常首先有味覺異常或味覺喪失,口腔乾燥,黏膜灼痛。
12.1.3 慢性肥厚型
本型或稱增殖型念珠菌口炎,可見於頰黏膜、舌背及齶部。由於菌絲深入到黏膜或皮膚的內部。引起角化不全、棘層肥厚、上皮增生、微膿腫形成以及固有層乳頭的炎細胞浸潤,而表層的假膜與上皮層附着緊密,不易剝脫。組織學檢查。可見到輕度到中度的上皮不典型增生,有人認爲念珠菌性白斑病有高於4%的惡變率,特別是高齡患者應提高警惕,爭取早期活檢,以明確診斷(參見口腔白斑一節)。
本型的頰黏膜病損,常對稱地位於口角內側三角區,呈結節狀或顆粒狀增生,或爲固着緊密的白色角質斑塊,類似一般黏膜白斑。齶部病損可由託牙性口炎發展而來,黏膜呈乳頭狀增生。肥厚型念珠菌口炎,可作爲慢性黏膜皮膚念珠菌疾病症狀的一個組成部分,也可見於免疫不全綜合徵和內分泌功能低下的患者。
12.1.4 慢性紅斑型
本型又稱託牙性口炎,損害部位常在上頜義齒齶側面接觸之齶、齦黏膜,多見於女性患者(有人統計女性戴上頜義齒者發病率爲1/4,而男性爲1/10)。黏膜呈亮紅色水腫,或有黃白色的條索狀或斑點狀假膜。有90%患者的斑塊或假膜中,可查見白色念珠菌。念珠菌脣炎或口角炎的患者中80%有託牙性口炎,反之,本型病變常可單獨發生,不一定都併發脣和口角的損害。託牙性口炎還常與上齶的乳突增生同時發生,在考慮手術切除前,應先進行抗真菌治療,可以明顯地減輕增生的程度,縮小需要手術的範圍。
託牙上附着的真菌是主要的致病原因,如常用2%氯己定或制黴菌素清洗,可抑制真菌。有一種用硅橡膠制的彈性託牙基底似更容易滯留和吸附真菌,因而發生託牙性口腔炎的機會也更多。下頜義齒引起的真菌性口炎甚少見,這可能是由於上頜義齒的負壓吸附力大,唾液中的抗體從這個部位被排開,而基底面與黏膜接觸既寬而緊密,大量的致病真菌得以滯留的緣故。
12.2 念珠菌性脣炎(candidal cheilitis)
本病爲念珠菌感染引起的慢性脣炎,多發於高年(50歲以上)患者。一般發生於下脣,可同時有念珠菌口炎或口角炎。
Gansen將本病分爲兩型,糜爛型者在下脣紅脣中份長期存在鮮紅色的糜爛面,周圍有過角化現象,表面脫屑,因此極易與盤狀紅斑狼瘡病損混淆。亦類似光照性脣炎。顆粒型者表現爲下脣腫脹、脣紅皮膚交界處常有散在突出的小顆粒,極類似腺性脣炎。因此,念珠菌脣炎應刮取糜爛部位邊緣的鱗屑和小顆粒狀組織,鏡檢真菌,如多次發現芽生孢子和假菌絲,並經培養證明爲白色念珠菌時,才能確診。
12.3 念珠菌口角炎(candidal angular cheilitis)
本病的特徵是常爲雙側罹患,口角區的皮膚與黏膜發生皸裂,鄰近的皮膚與黏膜充血,皸裂處常有糜爛和滲出物,或結有薄痂,張口時疼痛或溢血。此種以溼白糜爛爲特徵的真菌性口角炎。應與維生素B2缺乏缺乏症或細菌口角炎區別,前者同時併發舌炎、脣炎、陰囊炎或外陰炎。後者多單發於一側口角,細菌培養陽性(以鏈球菌爲主);而念珠菌口角炎多發生於兒童、身體衰弱病人和血液病患者。
年長病人的口角炎多與咬合垂直距離縮短有關,口角區皮膚發生塌陷呈溝槽狀,導致唾液由口角溢入溝內,故常呈潮溼狀態,有利於真菌生長繁殖。有報道150例戴義齒者,75例有口角炎,其發生原因除垂直距離縮短和某些全身因素外,與義齒的局部刺激,義齒性潰瘍的感染也有密切關係。
兒童在寒冷乾燥的冬季,因口脣乾裂繼發的念珠菌感染的口角炎也較常見。兒童的念珠菌脣炎或口角炎還有一個共同的特點,即脣周皮膚呈乾燥狀並附有細的鱗屑,伴有不同程度的瘙癢感。
12.4 慢性黏膜皮膚念珠菌病(chronic muco-derma candidiasis,CMC)
這是一組特殊類型的白色念珠菌感染性疾病,病變範圍涉及口腔黏膜、皮膚及甲牀。多從幼年時發病,病程數年至數十年,常伴有內分泌或免疫功能異常、細胞免疫功能低下,因此本組疾病實際上是一種綜合徵的表現。慢性黏膜皮膚念珠菌病(CMC)至少可分爲4種類型,目前臨牀採用較多的是Wells(1972)分類,即早髮型、彌散型、內分泌病型和遲髮型。但並不包括兒童原發性免疫缺陷病。
12.4.1 家族性早髮型CMC
以常染色體隱性遺傳有關,早發於新生兒或嬰兒階段,早期極類似雪口病,但持久不愈,逐漸變成質地較硬類似白斑的表現。主要損及口內黏膜,皮膚損害輕微。
12.4.2 瀰漫性CMC
在兒童時期就可發生口腔內廣泛的念珠菌性白斑病損,並擴展到咽喉、胃腸道、面部皮膚、指甲、頭皮、瞼緣等部位,時間稍久可出現肥厚增殖性病損。
12.4.3 多發性內分泌病型CMC
常在青春期前後發病,初期表現多有甲狀旁腺功能低下或腎上腺皮質功能低下及慢性結膜炎,但念珠菌性口炎可能爲本病最早的表徵。
12.4.4 遲發性CMC
各類慢性黏膜皮膚念珠菌病,首先表現的症狀,往往都是長期不愈或反覆發作的鵝口瘡和口角炎:繼而在頭面部和四肢發生紅斑狀脫屑皮疹、甲板增厚,也可發生禿髮及前額部、鼻部的皮角樣損害。
12.5 艾滋病相關性白色念珠菌病
14 口腔念珠菌病的診斷
1.根據口腔念珠菌病的各型臨牀表現以及病史、全身狀況,以判斷有無念珠菌感染及可能的誘因。
2.病損區塗片可見念珠菌孢子及菌絲。
3.念珠菌培養陽性(一般唾液培養>100cfu/ml,含漱濃縮培養>300cfu/ml)。
4.慢性增殖型感染者,組織病理學檢查可見念珠菌菌絲侵入上皮,上皮內微小膿腫形成。
14.1 實驗室檢查
口腔念珠菌病的臨牀表現多數爲非特異性的,診斷需實驗室檢查確診。由於健康人有帶菌狀態,因此,根據臨牀表現、微生物學檢查(塗片培養),部分(增殖型)通過活檢綜合考慮十分重要。
14.1.1 病損區及義齒組織而塗片檢查
14.1.1.1 10% KOH或10% NaOH消化後直接鏡檢
該方法爲用竹製刮片刮取病損區或義齒組織面組織,直接塗片,加10%KOH並輕微在酒精燈上加熱溶解角質後,光鏡下查看念珠菌菌絲及孢子。如可見念珠菌特徵性的菌絲及孢子,則爲陽性,說明念珠菌處於致病狀態,有診斷價值。如果爲假膜型念珠菌感染或義齒性口炎臨牀表現典型,塗片陽性則可診斷爲念珠菌病。義齒性口炎患者在其義齒的組織面取標本,做塗片,比存黏膜上取標本陽性率更高。該方法快速、簡便,在臨牀上最常用。但缺點爲標本不能保存,在判斷陽性與否時,受主觀因素較大,存在一定假陽性及假陰性結果。因此,如果臨牀表現不典型,存塗片檢查的基礎上,最好再加上念珠菌定量培養綜合診斷。
14.1.1.2 塗片固定後染色觀察
在上述塗片後,還可以將塗片固定做革蘭染色或PAS染色,檢查有無念珠菌菌絲及孢子。
14.1.2 念珠菌培養
臨牀取材培養念珠菌的方法較多,目前常用的方法有唾液培養、含漱培養。取檢應儘量快接種,最好定量。
14.1.2.1 唾液培養
唾液培養方法是收集患者非刺激性混合唾液1~2ml,儘快接種到沙保弱(Sabouraud)瓊脂培養基上,分離培養可得到陽性結果,並進一步做芽管或厚膜孢子實驗,鑑別是否是白色念珠菌,有條件可進一步用生化方法鑑定。在平皿上尚可計數,定量培養。該方法簡便,較敏感,且能定量來判斷感染及治療效果。但極度口乾者等唾液流率異常者不適用。
14.1.2.2 含漱培養
含漱培養方法是讓病人含漱10ml滅菌磷酸鹽緩衝液(pH7.2)1min,收集含漱液,直接接種培養或離心濃縮10倍後接種培養(稱含漱濃縮培養)。該方法最敏感,對口幹者更爲適用。
14.1.2.3 棉拭子培養
棉拭子培養爲最古老的培養方法,特別適用於病損侷限的檢查。但該方法陽性率低,且爲半定量,較難判斷是否感染及療效。
14.1.2.4 其他培養方法
印跡培養方法也較好,特別適用於檢查帶菌。印模培養的方法欠敏感,但可以直觀念珠菌在口腔的分佈。臨牀較少應用該兩種方法,多用於科研。
14.1.3 抗念珠菌抗體的檢查
檢測患者血清及唾液中抗念珠菌熒光素標記抗體,如果血清抗念珠菌IgG抗體滴度>1∶16,唾液抗念珠菌抗體滴度>1∶1,可作爲念珠菌病的輔助診斷依據。
14.2 輔助檢查
對慢性增殖型念珠菌病應取活檢,並用PAS染色檢查有無念珠菌菌絲,而且應觀察上皮有無異常增生。
念珠菌病的病理改變爲念珠菌侵入組織並引起以上皮增生爲主的一系列組織病理學變化。念珠菌在宿主細胞內寄生,在上皮細胞的胞質內生長。急性念珠菌病如假膜型病損表面有大量菌絲,可有上皮增生,也是機體的防禦機能所在,通過增生代謝去除有菌絲的上皮。有時增生與萎縮同時存在,並有急性或亞急性炎症反應,可見明顯的炎性水腫,上皮之間出現廣泛炎性滲出物,有菌絲穿過上皮淺層,並可見中性粒細胞游出,在上皮淺層聚集形成特徵性的微小膿腫。臨牀上的白色假膜爲壞死脫落的上皮及念珠菌菌絲及孢子。因念珠菌菌絲及孢子中均含有多糖類,因此,PAS染色呈陽性粉紅色。上皮下結締組織中毛細血管充血,有炎症細胞浸潤,爲中性核粒細胞、淋巴細胞及漿細胞。
慢性增殖型念珠菌病的病理變化與急性基本相同,可見菌絲侵入上皮淺層,出現微小膿腫,上皮有增生或出現異常增生,較少有上皮萎縮。基底膜可有少數部位被炎症細胞浸潤所破壞。炎症細胞以淋巴細胞及漿細胞爲主,在固有層密集,結締組織中也有慢性炎症細胞浸潤,並可見血管擴張、膠原纖維水腫斷裂等表現。念珠菌性肉芽腫有時可見結締組織的增生。
15 需要與口腔念珠菌病鑑別的疾病
15.1 皰疹性口炎
①假膜爲黃色及棕色,易擦去;②疼痛症狀明顯;③假膜塗片無菌絲及孢子。
15.2 Ⅰ、Ⅱ期梅毒
①無特徵型白色假膜;②有深而明顯的浸潤;③塗片暗視野檢查可見密螺旋體,梅毒血清試驗陽性。
15.3 多形紅斑
①黃棕色滲出膜,範圍廣,較易去除。②局部疼痛明顯;③皮膚可有靶形紅斑;④塗片及培養陰性。
15.4 白斑
白斑與念珠菌白斑臨牀上較難區別。前者在口腔其他處黏膜無發紅及舌乳頭萎縮等念珠菌感染的表現,組織病理檢查無念珠菌菌絲侵入。有時在白斑的基礎上可繼發念珠菌感染。
15.5 扁平苔蘚
舌背斑塊型扁平苔蘚及雙頰丘疹型扁平苔蘚有時應與假膜型念珠菌病相鑑別。前者白色病損不能被擦掉,病損多有對稱性,塗片及培養均陰性。
糜爛型扁平苔蘚可繼發念珠菌感染。此時,往往有特徵性的扁平苔蘚表現,如白色角化條紋等,糜爛充血長期不癒合、舌背乳頭萎縮、黏膜發紅、口角炎等,念珠菌塗片及定量培養陽性,單純抗真菌治療糜爛充血可很快好轉。
16 口腔念珠菌病的治療
16.1 局部藥物治療
16.1.1 2%~4%碳酸氫鈉(小蘇打)溶液
碳酸氫鈉系治療嬰幼兒鵝口瘡的常用藥物。用於哺乳前後洗滌口腔,以消除能分解產酸的殘留凝乳或糖類,使口腔成爲鹼性環境,可阻止白色念珠菌的生長和繁殖。輕症患兒不用其他藥物,病變在2~3天內即可消失,但仍需繼續用藥數日,以預防復發。也可用本藥在哺乳前後洗淨乳頭,以免交叉感染或重複感染。
16.1.2 龍膽紫(甲紫)水溶液
甲紫液在1∶10萬的濃度時,仍能抑制念珠菌的生長。口腔黏膜以用1/2000(0.05%)濃度爲宜,每天塗搽3次,以治療嬰幼兒鵝口瘡和口角炎。但藥物染色後,不宜觀察損害的變化。市售1%甲紫醇溶液。因刺激性大,不宜直接用於嬰幼兒口腔黏膜,但可用於皮膚病損。
16.1.3 氯己定
氯已定有抗真菌作用。可選用0.2%溶液或1%凝膠局部塗布,沖洗或含漱,也可與制黴菌素配伍成軟膏或霜劑。其中亦可加入少量曲安奈德(去炎舒松),以治療口角炎、託牙性口炎等(可將霜劑塗於基託組織面戴入口中)。以氯己定液與碳酸氫鈉液交替漱洗,可消除白色念珠菌的協同致病菌——革蘭陰性菌。
16.1.4 西地碘
西地碘是一種具有高效、低毒和廣譜殺菌活性的分子態碘製劑,商品名華素片。抗炎殺菌能力強而且適合於混合感染。口感好。3~4次/d,每次1片含化後吞服。禁用於碘過敏者。
16.1.5 制黴菌素(mycostatin)
制黴菌素屬四烯類抗生素,1mg相當於2000單位,宜於低溫存放。不易被腸道吸收,故多用於治療皮膚、黏膜以及消化道的白色念珠菌感染。局部可用5萬~10萬單位/ml的水混懸液塗布,每2~3小時1次,塗布後可嚥下。也可用含漱劑漱口,或製成含片、乳劑等。本藥的抑菌作用,可能是通過破壞細胞膜釋放鉀,從而引起細胞內糖原分解中止而失去活力。本品也
可口服,副作用小,偶爾有引起噁心、腹瀉或食慾減退者。局部應用口感較差,有的患者難以耐受。療程7~10天。
16.1.6 咪康唑(miconazole)
咪康唑爲人工合成的廣譜抗真菌藥,局部使用的硝酸咪康唑的國內商品名達克寧。除抗真菌外,本藥尚具有抗革蘭陽性細菌的作用。散劑可用於口腔黏膜。霜劑適用於舌炎及口角炎,療程一般爲10天。另據報道用咪康唑凝膠塗口腔患處與義齒組織面,4次/d,治療託牙性口炎(慢性紅斑型口腔白色念珠菌病)療效顯著。因爲咪康唑能直接損害真菌細胞膜,使麥角固醇合成發生障礙,以此達到抗真菌的目的。
此外。克黴唑霜、酮康唑溶液及中成藥西瓜霜、冰硼散等均可局部應用治療口腔白色念珠菌感染。
16.2 全身抗真菌藥物治療
16.2.1 酮康唑(ketoconazole)
酮康唑爲國外20世紀70年代後推薦使用的抗白色念珠菌新藥,能抑制真菌細胞膜DNA和RNA,療效快。口服吸收2h後達到峯值,通過血循環達到病變區。成人劑量爲1次/d,口服200mg,2~4周1療程。並可與其他局部用的抗真菌藥合用,效果更好。對於皮膚、消化道等口腔外真菌病也有明顯療效,目前在國外已代替兩性黴素。本藥不可與制酸藥或抗膽鹼藥同服,以免影響吸收。
酮康唑可引起肝損害,即化學性肝炎、嚴重時可致死。這種非常罕見的情況與長期應用酮康唑有關,而劑量在3~5mg/(kg·d)時是安全的。本品的一般副作用可耐受,如噁心、胃腸不適、頭痛和無症狀性轉氨酶升高等。據認爲,副作用的發生率爲2%~20%不等。因此,對有肝病史者應慎用。一個療程不宜超過7~10天。
16.2.2 氟康唑(fluconazole)
氟康唑爲一種雙三唑類衍生物,是新型抗真菌藥。能抑制真菌細胞膜的主要成分——麥角固醇的合成,對人體不出現明顯的肝毒性。該藥極易溶於水,口服吸收完全,生物利用度高。此藥在腎小管可重吸收,半衰期30h,故每日口服1次即可。本品在組織內具有持久的抗真菌作用,所以療效比其他抗真菌藥物佳。據認爲,服藥後4h,真皮內藥濃度仍達血漿濃度之5倍以上。所以氟康唑口服治療淺部真菌病療效好。對口腔念珠菌感染療效優於酮康唑。劑量:首次200mg/d,以後100mg/d,連續7~14天。本品無嚴重副作用,以噁心(1%)較爲常見,其次爲皮疹,停藥後症狀消失。
口服氟康唑:首次200mg,以後100mg,一日1次,連服14天。[1]
16.2.3 伊曲康唑(itraconazole)
伊曲康唑是一種口服有效的三唑類抗真菌藥。它可治癒80%以上的淺部皮膚黏膜真菌或酵母菌感染,其作用強於酮康唑。口服後在1.5~4h達血漿峯濃度,在進餐時服用可改善吸收,給藥14天以後達到血漿穩定濃度。劑量:每日口服100mg。
16.3 增強機體免疫力
對於身體衰弱、有免疫缺陷或與之有關的全身性疾病,長期使用免疫抑制劑的白色念珠菌感染患者,以及慢性念珠菌感染者,需輔以增強免疫力的治療措施,如注射胸腺素、轉移因子。
16.4 手術治療
對於白色念珠菌白斑中的輕度、中度上皮異常增生,經以上藥物治療後(療程可達3~6個月),可能逆轉或消失。對於此種癌前損害,在治療期間應嚴格觀察白斑的變化,定期複查,若治療效果不明顯或患者不能耐受藥物治療,應考慮手術摘除。
17 口腔念珠菌病的預後
口腔念珠菌急性感染主要在黏膜表層,多爲原發型,病程短,經抗真菌治療後效果好。一般一週至數週後可痊癒,不易復發。慢性感染則病程長,可持續數月至數年。特別是增殖型者,如念珠菌白斑據報道有惡有惡報變的病例,而且與念珠菌有關的白斑多數爲非均質型,5%~10%會發展成癌。念珠菌在動物試驗中可產生癌前病變,併爲腫瘤促發劑。因此,對增殖型念珠菌病患者應給予足夠重視,積極治療,密切隨訪,防止癌變。
18 口腔念珠菌病的預防
避免產房交叉感染。分娩時應注意會陰、產道、接生人員雙手及所有接生用具的消毒。
長期使用抗生素和免疫抑制劑的病人。或患慢性消耗性疾病的患者,均應警惕白色念珠菌感染的發生,特別要注意容易被忽略的深部(內臟)白色念珠菌併發症的發生。
22 參考資料
- ^ [1] 國家基本藥物臨牀應用指南和處方集編委會主編.國家基本藥物臨牀應用指南:2012年版[M].北京:人民衛生出版社,2013:313-316.