4 禁忌證
下列情況一般不宜使用抗菌藥物
3.皮膚、粘膜局部用抗菌藥物;供局部應用的抗菌藥物主要爲新黴素、桿菌肽、磺胺嘧嘧啶 銀鹽等,其他抗菌藥物特別是青黴素的局部應用,應儘量避免。
4.對昏迷、休克、心衰患者用抗菌藥物預防感染,不僅無益,有時反而有害;然而當全身 情況發展到影響微循環功能、組織灌注和細胞代謝時,就應考慮腸道粘膜屏障受損和有可能發生細菌移位和腸源性感染,應選擇針對腸道菌進行預防將十分重要。
5.外科手術前後用抗菌藥物預防感染。防止外科手術後感染,主要措施應當是嚴格的消毒 措施和無菌操作,儘量減少組織損傷和縮短手術時間。一般情況下,不宜使用抗菌藥物。特殊情況,必須嚴格掌握適應證。可針對一、二種最可能發生的細菌感染選用針對性較強的抗菌藥物,可能會獲得較好效果;盲目用抗菌藥物預防多種細菌感染,則往往不能有效地預防感染的發生,而且會導致產生各種不良後果。如無感染病竈存在,手術後無需長期用抗菌藥物。
5 準備
1.明確診斷,有抗生素治療的適應證;全面掌握病情,根據疾病的自身規律和嚴重程度,如重症深部感染應選擇抗菌作用強、血液濃度與組織濃度均較高的抗生素。如早期金葡菌敗血症,用頭孢唑啉與頭孢噻酚同樣有效,但病程較久已引起深部感染者則以選用頭孢唑啉爲好,因其血濃度與組織濃度均較高,半衰期也較長,感染部位可達到較高濃度。化膿性腦膜炎的抗生素選擇除考慮抗菌能力等以外,還應特別注意透過血腦屏障的情況,一般選用青黴素、氨苄青黴黴黴黴素及氯黴素治療,近年來也常選用頭孢噻甲羧肟、頭孢三嗪等第三代頭孢菌素治療重症或耐藥菌感染引起的化膿性腦膜炎。
2.根據致病菌的敏感度選用抗生素 選擇抗生素時應儘可能行細菌培養,並結合藥敏試驗結果投以敏感藥物。治療前應充分了解各類抗生素及各個品種的臨牀藥理特點,充分了解藥物的毒性反應、禁忌證及配伍禁忌,瞭解機體健康狀況尤其肝、腎功能及過敏狀態等,以合理選擇。
3.正確選擇給藥途徑 正確的給藥方法可使藥物在感染部位達到並維持有效濃度,以達到最佳的治療效果。根據病情和藥物的有效時間分次給予口服、肌注、靜滴或靜推,保持藥物24h合理分佈,增強療效,達到治療目的。
7 抗菌藥物的預防性應用
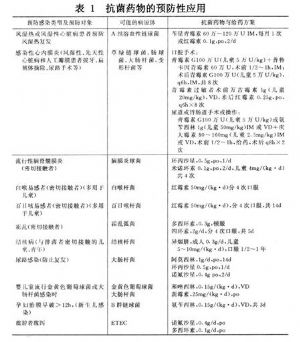
7.1 (1)常見感染性疾病的抗菌藥物預防
(表1)
7.2 (2)術前預防性應用抗菌藥物的原則
①清潔無菌手術(如甲狀腺手術、疝修補術、輸卵管結紮術、膝軟骨摘除術等)無術前預防性應用抗菌藥物的指徵。
②可能污染的手術(如胃切除術、小腸切除術、膽囊切除術、子宮切除術等)一般不預防用藥。如事先估計手術時間長、污染可能性大,可適當應用抗生素進行預防。
③以下情況爲術前預防性應用抗菌藥物的指徵:A.污染手術,術後有高度可能發生感染者:嚴重污染和組織損傷的創傷和傷口,不能及時手術處理或不能徹底清創者(如複雜外傷、戰傷、開放性骨關節傷、嚴重燒傷、伴潰瘍壞疽的截肢術、感染性病竈如腦膿腫等手術和各種咬傷等);連通口咽部的頸部手術;迴腸遠端及結腸手術;腹部空腔臟器破裂或穿通傷;高危膽道手術;經陰道子宮切除術。B.一旦發生感染將引起嚴重後果者(如心臟瓣膜病或已植入人造心臟瓣膜者因病需行其他手術者、腦脊液鼻漏或耳漏者,以及器官移植術等)。C.各種人造物修補、置換或留置手術(如人工心臟瓣膜置換術、人造關節置換術、人造血管移植術、腦室心房分流管放置術等)。
7.3 (3)術前預防性應用抗菌藥物的方法
①與麻醉前用藥一起給一次足量抗菌藥物。手術時間較長者(4~6h以上),術中加用1次量,術後繼續用藥1~2d,不超過3d。
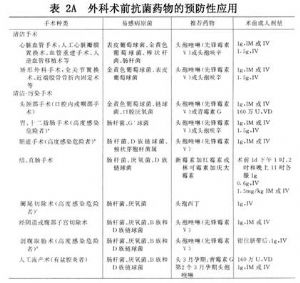
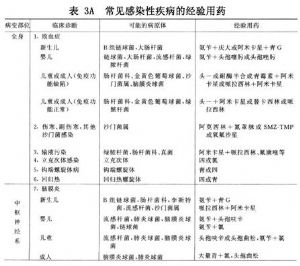
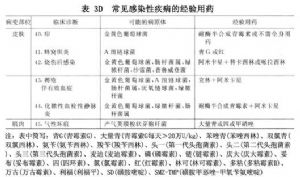
7.4 (4)常見感染性疾病的經驗性治療
(表3)



8 常見感染性疾病的抗菌藥物治療
8.1 (1)抗菌藥物選擇的依據
①應根據診斷和病原菌種類,按照抗菌藥物的活性和藥代動力學,選用抗菌活力較強、毒副作用較輕、療效較好的抗菌藥物,並參考價格因素和市場供應情況;暫時未能查明病原菌 者,如患者病情嚴重、全身情況較差者,宜根據本地區、本單位的細菌對抗菌藥物的敏感情 況,選用適當的抗菌藥物進行經驗治療(參見表3)。待細菌敏感藥物試驗結果報告後,再行調整。
②應按照抗菌藥物的特性及過敏試驗結果,選用毒副反應較輕的抗菌藥物。患者曾出現過敏反應或皮膚過敏試驗陽性的藥物,不可應用。肝腎功能不全者忌用磺胺。肝功能損害較明 顯者避免選用氯黴素、四環素族抗生素、大環內酯類抗生素酯化製劑(包括無味紅黴素)、異煙肼、利福平、新生黴素、兩性黴素B等。腎功能損害較明顯者,不宜用氨基糖甙類、多 肽類、萬古黴素及頭孢噻吩。孕婦及小兒不宜使用四環素類抗生素及氟喹諾酮類藥物。嬰幼 兒不可使用氯黴素。
④應選用用法簡便、療效好、生效較迅速的藥物。
⑤應選用費用較廉、市場供應較方便的藥物。
⑥已過有效期、或已變質的藥品,不可使用。
8.2 (2)聯合治療的指徵
一種以上抗菌藥物的聯合治療,目的在於增強療效、延緩耐藥菌株的產生;並由於各藥用量減少而降低毒性反應。
②較長期單一用藥較易導致耐藥菌株的產生。
8.3 (3)聯合治療選擇抗菌藥物的原則
①繁殖期殺菌劑:如青黴素類、頭孢菌素類、萬古黴素、磷黴素及新生黴素 等。其作用機制主要是阻抑糖肽基本單位交叉連結成大分子粘肽,導致敏感菌的細菌壁合成障礙,造成細菌壁缺損而失去屏障作用。處於生長繁殖期的細菌其胞壁的粘肽合成十分旺盛,故名繁殖期殺菌劑。
②靜止期殺菌劑:如四環素類、氯黴素類、大環內酯類等。其作用機制主要 是影響蛋白質合成的過程,不僅妨礙始動複合物的形成,還可抑制肽鏈的延長並阻斷已合成蛋白質的釋放,使細菌不能利用蛋白質而死亡。
③快效抑菌劑:如四環素類、氯黴素、大環內酯類、林可黴素、克林黴素等 。能迅速抑制細菌蛋白質的合成,從而抑制細菌的生長。
④慢效抑菌劑:如磺胺類。通過抑制葉酸代謝,間接抑制蛋白質合成而發揮 抑菌作用。
聯合應用抗菌藥物時,1與2類聯用常獲協同作用,因1類破壞了細菌胞壁的完整性,有利於2類進入菌體內發揮作用;例如以青黴素G和鏈黴素聯用以治療腸球菌心內膜炎,以青黴素及(或)頭孢菌素類與氨基糖甙類聯用以治療各種嚴重的革蘭陰性桿菌感染,均可獲得良好療效;1與3類聯用可能會發生拮抗作用,因後者常迅速抑制細菌蛋白質的合成,使細菌生長受到抑制而不能繁殖,從而使前者的殺菌作用受到阻抑,例如以青黴素G和金黴素聯用以治療肺炎球菌腦膜炎的療效較單用青黴素G爲差;但也有例外,以青黴素G和氯黴素聯用治療流行性腦脊髓膜炎或其他敏感菌株所致的化膿性腦膜炎,常獲滿意結果;1與4類聯用常獲無關結果,一般不發生協同或拮抗;2與3類聯用常獲協同作用,如鏈黴素與四環素聯用以治療布魯 菌病,療效常較單用其中一種爲佳;2與4類聯用可獲累加或協同作用,如多粘菌素可與磺胺藥聯用以治療變形桿菌感染,鏈黴素與磺胺嘧嘧啶聯用以治療鼠疫等;3與4類聯用常呈累加作用。
抗生素的聯合應用必須嚴格掌握指徵,聯合用藥過濫,不僅浪費藥物,而且會增加藥物毒副作用的發生和耐藥菌株的產生,還可能造成診斷困難、貽誤正確治療。
聯合應用抗菌藥物治療的指徵,主要有:①病原菌尚未明確的嚴重細菌感染,如病原菌尚未 明確的化膿性腦膜炎,或免疫缺陷患者疑有敗血症時;②單一抗菌藥物不能控制的混合感染,如腸穿孔所致腹膜炎常爲需氧菌與厭氧菌混合感染;③單一抗菌藥物不能控制的敗血症及感染性心內膜炎;④經抗菌藥物長程治療後,病原菌可能產生耐藥,聯合用藥可延緩耐藥菌株的產生;⑤減輕毒性反應,聯合用藥後可減少抗菌藥物劑量從而減輕毒性反應。
8.4 (4)決定劑量的原則
(1)按病種、病情、病變部位及致病菌種類選用適當劑量,以期獲得有效的血及組織中藥物 濃度,防止導致耐藥。凡全身性或較嚴重的感染,病變部位藥物不易達到,或致病菌敏感度 較低的感染,劑量宜較大,小兒劑量一般可按體重計算。有條件時,可依病原菌的敏感度及 血中藥物濃度調整劑量。
(2)肝腎功能不全者,抗生素一般應減小劑量,延長給藥間隔時間,以避免藥物蓄積中毒而加重肝腎損害。
①腎功能輕度損害時即應延長給藥間隔者:鏈黴素、慶大黴黴素、卡那黴素、多粘菌素B及E、萬古黴素、四環素。
③腎功能重度損害時須延長給藥間隔者:半合成青黴素、頭孢噻吩。
由於延長給藥間期,有可能使藥物血濃度長時間處於低水平,不利於治療,故可按藥物每半 個半減期給予半量。如不延長給藥間隔,亦可按腎功能損害程度減小劑量,如輕度腎功能損 害減爲1/2,中度損害減爲1/2~1/5,重度損害減爲1/5~1/10。
最好根據血液藥物濃度或血清肌酐值調整劑量,正常人劑量除以患者血清肌酐值,即爲患者劑量,或根據當時肌酐廓清試驗結果所得值計算亦可(圖1)。
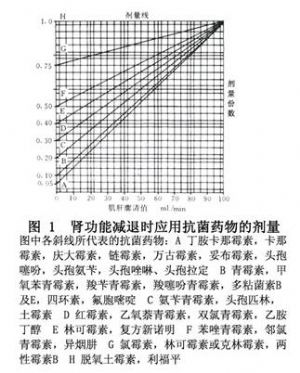
根據腎功能減退時肌酐廓清試驗結果(橫座標)與所用抗菌藥物所屬斜線相交點所處縱座標的數字(即劑量份數),此數乘該抗菌藥物的正常劑量,即當時所需的合適劑量。
例如應用多粘菌素B時肌酐廓清值爲20ml/min,與B線相交縱座標爲0.23,多粘菌素B正常劑量爲1mg/(kg·d),患者體重60kg,則當時每日劑量應爲60×1×0.23=13.8(mg/d)。
8.5 (5)選擇給藥途徑的依據
重症者首劑宜靜脈注射(IV),或靜脈滴注(VD),或肌內注射(IM),以爭取時間,使藥物血濃度迅速達到較高水平,待病情穩定後可酌情改爲口服;如口服給藥與注射給藥在吸收速度和 血藥濃度方面相似,或系輕症患者,則以口服爲宜。
9 注意事項
抗生素是治療感染性疾病的主要藥物,其應用正確與否直接關係到感染性疾病的轉歸和愈後。近些年來,由於濫用抗菌藥物,使耐藥菌株、毒性反應、過敏性反應以及二重感染等不良反應增多,其結果貽誤正確治療,出現了較強耐藥的"超級惡菌"和多重耐藥性病菌,甚至到了無藥可醫的地步或 釀成藥療事故。應注意下述幾個問題。
1.病毒感染或病因不明但一般狀況尚好者,原則上不用或暫緩應用。
2.一般不作預防性用藥。
3.儘量避免皮膚粘膜等局部應用,以防過敏反應及耐藥菌株的產生。
4.長期應用出現二重感染時,除給予相應治療外,如病情允許應暫停抗生素;有耐藥菌株產生時應換用其他抗生素。
6.有腎功能損害者,應對抗生素的選用、劑量及用藥間隔作相應的調整。儘可能選用腎臟毒性小及非腎臟排泄的藥物,以免加重腎臟損害及其他毒性反應。
7.新生兒用藥應瞭解其酶系統不完善、血漿蛋白結合藥物能力低及腎功能不完善等生理特點,選藥及劑量均應作必要的調整。
8.有些抗生素如慶大黴黴素、四環素、氯黴素、頭孢菌素等可通過胎盤進入胎兒造成新生兒聽神經損害,牙齒、骨骼發育不良等,應引起注意。
(1)胃腸道反應:納差、噁心、嘔吐、腹瀉等,大多因藥物刺激所致,少數系腸道菌羣失調引起。
(2)過敏反應:表現爲藥物熱、皮疹、血管神經性水腫、血清病樣反應、過敏性休克及嗜酸粒細胞增多症等。
(4)神經系統:第8對顱神經損害、周圍神經炎、顱內壓增高、類箭毒作用等。
(5)腎臟損害:常因藥物在腎小管內結晶直接損害,或引起間質性腎炎,表現爲血尿、蛋白尿及管型尿等,嚴重者可致腎功能不全。
(6)肝臟損害:肝細胞損傷及淤膽等,常表現爲轉氨酶升高及黃疸。
(7)骨骼系統:四環素可造成牙齒黃染、釉質發育不良和牙尖變形等。