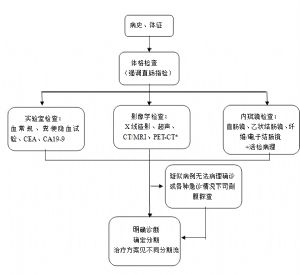
3 概述
結、直腸癌(colorectal cancer)是胃腸道中常見的惡性腫瘤,早期症狀不明顯,隨着癌腫的增大而表現爲排便習慣改變、便血、腹瀉、腹瀉與便祕交替、局部腹痛等症狀[1]。晚期則表現爲貧血、體重減輕等全身症狀[1]。結直腸癌在我國發病率及死亡率呈上升趨勢,早期診斷,早期手術切除治療,可以提高術後無病生存率和延長總生存期[1]。臨牀醫生在早診、早治及術後隨訪和輔助治療的環節中佔有重要地位[1]。
4 結、直腸癌的臨牀表現及體徵
臨牀表現出現的頻度右側結腸癌依次以腹部腫塊、腹痛及貧血最爲多見。左側結腸癌依次以便血、腹痛及便頻最爲多見。直腸癌依次以便血、便頻及大便變形多見。
4.1 右側結腸癌
臨牀上常表現爲原因不明的貧血、乏力、消瘦、低熱等。早期偶有腹部隱痛不適,後期在60%~70%病人中右側腹部可捫及一質硬腫塊。
4.2 左側結腸癌
早期臨牀上可表現爲排便習慣改變,可出現便頻、便祕或便頻與便祕交替。腫瘤生長致管腔狹窄甚至完全阻塞,可引起腸梗阻表現,約10%的患者可表現爲急性腸梗阻或慢性腸梗阻症狀。
4.3 直腸刺激症狀
便頻、裏急後重、肛門下墜、便不盡感,肛門痛等。大便表面帶血和/或粘液,嚴重時有膿血便。
4.4 直腸指診
凡遇到患者有便血、直腸刺激症狀、大便變形等症狀均應行直腸指診,檢查是動作要輕柔,切忌粗暴,要注意有無腫物觸及,腫瘤距肛門距離、大小、硬度、活動度、粘膜是否光滑、有無壓痛及與周圍組織關係、是否侵犯骶前組織,如果腫瘤位於前壁,男性必須明確與前列腺關係,女性患者需做陰道指診,查明是否侵犯陰道後壁。指診檢查完畢應觀察指套有無血跡。
5 結、直腸癌的診斷依據
5.1 高危人羣
有便血、便頻、大便帶粘液、腹痛等腸道症狀的人羣;大腸癌高發區的中老年人;大腸腺瘤患者;有大腸癌病史者;大腸癌患者的家庭成員;家族性大腸腺瘤病;潰瘍性結腸炎;Crohn病;有盆腔放射治療史者[2]。
④以下五種表現具兩項以上者:黏液血便、慢性腹瀉、慢性便祕、慢性闌尾炎史及精神創傷史[2]。
5.2 臨牀表現及體徵
臨牀表現出現的頻度右側結腸癌依次以腹部腫塊、腹痛及貧血最爲多見。左側結腸癌依次以便血、腹痛及便頻最爲多見。直腸癌依次以便血、便頻及大便變形多見[2]。
1.右側結腸癌
臨牀上常表現爲原因不明的貧血、乏力、消瘦、低熱等。早期偶有腹部隱痛不適,後期在60%~70%病人中右側腹部可捫及一質硬腫塊。[2]
2.左側結腸癌
早期臨牀上可表現爲排便習慣改變,可出現便頻、便祕或便頻與便祕交替。腫瘤生長致管腔狹窄甚至完全阻塞,可引起腸梗阻表現,約10%的患者可表現爲急性腸梗阻或慢性腸梗阻症狀。[2]
便頻、裏急後重、肛門下墜、便不盡感,肛門痛等。大便表面帶血和/或粘液,嚴重時有膿血便。[2]
4.直腸指診
凡遇到患者有便血、直腸刺激症狀、大便變形等症狀均應行直腸指診,檢查是動作要輕柔,切忌粗暴,要注意有無腫物觸及,腫瘤距肛門距離、大小、硬度、活動度、粘膜是否光滑、有無壓痛及與周圍組織關係、是否侵犯骶前組織,如果腫瘤位於前壁,男性必須明確與前列腺關係,女性患者需做陰道指診,查明是否侵犯陰道後壁。指診檢查完畢應觀察指套有無血跡。[2]
5.3 輔助檢查
5.3.1 纖維結腸鏡檢查
結腸鏡檢查是診斷結腸癌最有效、最安全、最可靠的檢查方法[2];
纖維結腸鏡檢查可直接觀察病竈,同時採取活體組織做病理診斷。取活檢時需注意取材部位,作多點取材。如果活檢陰性臨牀考慮爲腫瘤患者,應重複取材以免漏診。[2]
5.3.2 X線檢查
氣鋇雙重對比造影X線攝片檢查是診斷結腸癌常用而有效的方法[2]。它能過提供結腸癌病變部位、大小、形態及類型[2]。結腸癌的鋇灌腸表現與癌的大體形態有關,主要表現爲病變區結腸袋消失,充盈缺損,管腔狹窄,粘膜紊亂及破壞,潰瘍形成,腸壁僵硬,病變多侷限,與正常腸管分界清楚[2]。隆起型多見於盲腸,主要表現爲充盈缺損及軟組織腫塊,成分葉狀或菜花狀表面不規則[2]。潰瘍型表現爲不規則充盈缺損及腔內龕影,周圍粘膜皺襞紊亂,不規則破壞[2]。浸潤型癌多見於左側結腸,腸管呈向心性或偏心性狹窄,腸壁增厚,由於腫瘤生長不平衡,狹窄而高低不平[2]。
5.3.3 B型超聲波檢查
結腸癌時腹部B型長生掃描對判斷肝臟有無轉移有一定價值,故應列爲術前常規檢查的內容之一[2]。
5.3.4 CT掃描檢查
腹盆腔CT檢查應爲常規檢查項目,對於術前瞭解肝內有無轉移,腹主動脈旁淋巴結是否腫大,癌腫對周圍結構或器官有無浸潤,判斷手術切除的可能性和危險性等指導術前選擇合理的治療方案提供較可靠依據[2]。
5.3.5 胸部X線檢查
5.4 實驗室檢查
血常規示小細胞性貧血,血沉增快。大便潛血試驗持續陽性。X線表現爲鋇劑充盈缺損,病變腸壁僵硬,蠕動減弱或消失,結腸袋不規則,腸管狹窄或擴張。結腸鏡檢查能明確病變性質,大小、部分甚至發現早期病變。另外血清癌胚抗原(CEA)、B超、腹部CT檢查亦有助於診斷。
5.4.1 大便潛血檢查
大便潛血檢查簡便易行,可作爲結腸癌普查初篩方法和診斷的輔助檢查,應連續3次檢查爲宜,對於陽性可疑患者進一步作纖維結腸鏡檢查[2]。
5.4.2 血清腫瘤標誌物
血清腫瘤標誌物:血清CEA、CA199水平與病變範圍呈正相關,對估計預後、監測療效及復發有參考價值[2]。
5.5 結直腸腫瘤的組織學分類
上皮性腫瘤 腺瘤8140/0 管狀 8211/0 絨毛狀 8261/0 管絨毛狀 8263/0 鋸齒狀 8213/0 上皮內腫瘤(不典型性) 和慢性炎性疾病相關的 低級別腺上皮內腫瘤 高級別腺上皮內腫瘤 癌 腺癌 8140/3 黏液腺癌 8480/3 印戒細胞癌 8490/3 小細胞癌 8041/3 鱗狀細胞癌 8070/3 腺鱗癌 8560/3 髓樣癌 8510/3 未分化癌 8020/3 其他 混合性類癌-腺癌 8244/3 其他 非上皮性腫瘤 脂肪瘤 8850/3 平滑肌瘤 8890/3 胃腸間質瘤 8936/1 平滑肌肉瘤 8890/3 血管肉瘤 9120/3 Kaposi肉瘤 9140/3 惡性黑色素瘤 8720/3 其它 | |
Burkitt淋巴瘤 9687/3 Burkitt樣/不典型Burkitt淋巴瘤 9687/3 其它 增生性(化生性) Peutz-Jeghers Juvenile | |
5.6 結直腸癌的分期
5.6.1 Dukes分期
1932年提出的直腸癌Dukes分期由於簡單易行且對預後有一定的指導意義,因此目前仍被應用。
直腸癌Dukes分期:Dukes A期:腫瘤侷限於腸壁內;Dukes B期:腫瘤侵犯至腸壁外;Dukes C期:有區域淋巴結轉移,無論侵犯深度。
5.6.2 TNM分期
AJCC提出的TNM分類和分期系統對結直腸癌的預後有更好的預示意義。
TNM分期(AJCC, 2002)
原發腫瘤(T)分期
T0: 沒有原發腫瘤的證據;
Tis: 原位癌:上皮內癌或粘膜內癌未穿透粘膜肌層而達粘膜下層;
T1: 腫瘤侵及粘膜下層;
T2: 腫瘤侵及腸壁固有肌層;
T3: 腫瘤侵透固有肌層並侵達漿膜下,或原發病竈位於無漿膜層的結腸、直腸時、腫瘤已侵達結腸旁或直腸旁組織;T4:腫瘤已穿透腹膜或直接侵入其他臟器* 。
(注:* 如腫瘤和其他臟器(包括其他結腸和直腸段)發生粘連爲T4;如粘連處鏡下檢查未發現腫瘤細胞爲pT3;血管(vascular)和淋巴管(lymphatic)侵潤可使用V和L註明)淋巴結轉移(N)分期
遠處轉移(M)分期
M0: 無遠處轉移;
M1: 有遠處轉移。
分期 | TNM | Dukes 分期 |
0期 | Tis N0 M0 | |
I期 | T1 N0 M0 | A |
T2 N0 M0 | A | |
IIA期 | T3 N0 M0 | B |
IIB期 | T4 N0 M0 | B |
IIIA期 | T1-T2 N1 M0 | C |
IIIB期 | T3-T4 N1M0 | C |
IIIC期 | T任何N2 M0 | C |
IV期 | T任何N任何M1 |
6 需要與結、直腸癌鑑別的疾病
盲腸癌與升結腸癌易被誤診爲慢性闌尾炎、闌尾包塊、上消化道出血、缺鐵性貧血等[2]。肝曲結腸癌或右側份橫結腸癌可引起右上腹不適、痛,常被誤診爲膽石症,左半結腸癌易被誤診爲慢性結腸炎、慢性菌痢、血吸蟲病、便祕、痔等[2]。
7 結直腸癌的治療方案
7.1 手術治療
手術治療是根治結、直結癌的最有效的方法,凡適合手術的患者,應及早行手術切除治療。
7.1.1 結腸癌的外科治療規範
1.結腸癌的手術治療原則。
(1)全面探查,由遠及近。必須探查記錄肝臟、胃腸道、子宮及附件、盆底腹膜,及相關腸繫膜和主要血管淋巴結和腫瘤臨近臟器的情況。
(2)建議切除足夠的腸管,清掃區域淋巴結,整塊切除。
(3)推薦銳性分離技術。
(5)推薦手術遵循無瘤原則。
(7)如果患者無出血、梗阻、穿孔症狀,且已失去根治性手術機會,則無首先姑息性切除原發竈必要。
2. 早期結腸癌的手術治療。
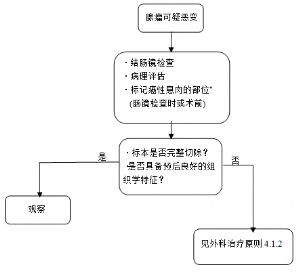
(1)T1N0M0結腸癌:建議局部切除。術前直腸腔超聲波檢查屬T1或局部切除術後病理提示T1,如果切除完整而且具有預後良好的組織學特徵(如分化程度良好、無脈管浸潤),則無論是廣基還是帶蒂,不推薦再行手術切除。如果是帶蒂但具有預後不良的組織學特徵,或者非完整切除,標本破碎切緣無法評價,推薦行結腸切除術加區域淋巴結清掃。
(2)直徑超過2.5cm的絨毛狀腺瘤癌變率高,推薦行結腸切除加區域淋巴結清掃。
(3)所有患者術後均須定期行全結腸鏡檢查以排除是否存在多發腺瘤或多發腸癌。
注:局部切除標本必須由手術醫師展平、固定,標記方位後送病理檢查。
3. T2-4,N0-2,M0結腸癌。
(1)首選的手術方式是相應結腸切除加區域淋巴結清掃。區域淋巴結清掃必須包括腸旁,中間和系膜根部淋巴結三站。建議標示系膜根部淋巴結並送病理學檢查;如果懷疑清掃範圍以外的淋巴結有轉移必須完整切除,無法切除者視爲姑息切除。
(2)對具有遺傳性非息肉病性結直腸癌(hereditary nonpolyposis colorectal cancer, HNPCC)家族史,或有明顯的結腸癌家族史,或同時多原發結腸癌的患者建議行更廣泛的結腸切除術。
(4)結腸新生物臨牀診斷高度懷疑惡性腫瘤,由於某些原因無得到病理學診斷,如患者可耐受手術,建議行剖腹探查。
(5)行腹腔鏡輔助的結腸切除術推薦滿足如下條件:①由有經驗的外科醫師實施手術;
②原發竈不在橫結腸(除非進行臨牀試驗);
③無嚴重影響手術的腹腔粘連;
④無局部進展期或晚期病變的表現;
⑥保證能進行全腹腔的探查。
(6)對於已經引起梗阻的可切除結腸癌,推薦行Ⅰ期切除吻合,或Ⅰ期腫瘤切除近端造口遠端閉合,或造瘻術後Ⅱ期切除,或支架植入術後Ⅱ期切除。如果腫瘤局部晚期不能切除或者臨牀上不能耐受手術,建議給予姑息性治療。
(1)原發竈必須能根治性切除(R0)。
(2)有肺外可切除病竈並不妨礙肺轉移瘤的切除。
(3)完整切除必須考慮到腫瘤範圍和解剖部位,肺切除後必須能維持足夠功能。
(4)某些患者可考慮分次切除。
(5)不管肺轉移瘤能否切除,均應當考慮聯合化療(術前化療和/或術後輔助化療)。
7.1.2 直腸癌的外科治療
1.直腸癌局部切除(T1N0M0)。
早期直腸癌(T1N0M0)如經肛門切除必須滿足如下要求:(1)侵犯腸周徑<30%;
(4)活動,不固定;
(5)距肛緣8cm以內;
(6)僅適用於T1腫瘤;
(9)高-中分化;
注:局部切除標本必須由手術醫師展平、固定,標記方位後送病理檢查。
2.直腸癌(T2-4,N0-2,M0)。
必須爭取根治性手術治療。中上段直腸癌推薦行低位前切除術;低位直腸癌推薦行腹會陰聯合切除術或慎重選擇保肛手術。中下段直腸癌必須遵循直腸癌全系膜切除術原則,儘可能銳性遊離直腸系膜,連同腫瘤遠側系膜整塊切除。腸壁遠切緣距離腫瘤≥2cm,直腸系膜遠切緣距離腫瘤≥5cm或切除全直腸系膜。在根治腫瘤的前提下,儘可能保持肛門括約肌功能、排尿和性功能。治療原則如下:
(1)切除原發腫瘤,保證足夠切緣,遠切緣至少距腫瘤遠端2cm。下段直腸癌(距離肛門小於5cm)遠切緣距腫瘤1~2cm者,建議術中冰凍病理檢查證實切緣陰性。
(4)新輔助(術前)放化療後推薦間隔4~8周進行手術。
(6)合併腸梗阻的直腸新生物,臨牀高度懷疑惡性,而無病理診斷,不涉及保肛問題,並可耐受手術的患者,建議剖腹探查。
(7)對於已經引起腸梗阻的可切除直腸癌,推薦行Ⅰ期切除吻合,或Hartmann手術,或造瘻術後Ⅱ期切除,或支架植入解除梗阻後II期切除。Ⅰ期切除吻合前推薦行術中腸道灌洗。如估計吻合口瘻的風險較高,建議行Hartmann手術或Ⅰ期切除吻合及預防性腸造口。
(8)如果腫瘤局部晚期不能切除或臨牀上不能耐受手術,推薦給予姑息性治療,包括選用放射治療來處理不可控制的出血、支架植入來處理腸梗阻以及支持治療。
7.2 化學藥物治療
大腸癌根治術後,仍有50%的病例復發和轉移,因此術前、術後化療有可能提高根治術後5年生存率[3]。抗癌藥物首選氟脲嘧啶,其次爲絲裂黴素和阿黴素[3]。
目前有不同化療方式:對具有以下預後不良因素的高危Ⅱ期結腸癌患者應行術後輔助化療:
①T4(ⅡB期);
②組織學分級3或4級;
③脈管瘤栓;
⑤淋巴結清掃數目不詳或檢出數目<12個;
⑥切緣不淨[3]。
Ⅲ期結腸癌術後應行輔助化療[3]。結腸癌術後輔助化療應持續6個月[3]。化療可以延長轉移性結直腸癌患者的生存時間,提高生活質量[3]。術前化療可使部分無法手術切除的轉移竈轉變爲可手術切除[3]。
1.FOLFOX6方案:奧沙利鉑85mg/m2,靜滴2小時,第1日;亞葉酸鈣400mg/m2,靜滴,第1日;氟尿嘧啶400mg/m2,靜衝,第1日;氟尿嘧啶2400~3000mg/m2,46小時持續泵入[3]。每兩週重複(此方案需深靜脈置管)[3]。
2.OFL方案:奧沙利鉑85mg/m2,靜滴,第1日;亞葉酸鈣200mg/m2,靜滴,第1~5日;氟尿嘧啶300mg/m2,靜滴,第1~5日[3]。
化療不良反應多有消化道反應、骨髓抑制[3]。用化療藥前1小時口服昂丹司瓊8mg或化療藥前半小時用甲氧氯醬胺10mg靜脈注射,預防噁心、嘔吐[3]。同時化療間期患者應飲食規律、清淡,若出現嚴重嘔吐症狀應及時就診予補液治療[3]。化療間期應密切關注白細胞波動情況[3]。每隔3~4日複查血常規,若發現白細胞低於3.0×109/L,或中性粒細胞低於1.5×109/L,給予升白細胞治療[3]。
奧沙利鉑的神經毒性反應主要表現爲肢體末端感覺障礙或(和)感覺異常[3]。伴或不伴有痛性痙攣,通常此症狀遇冷會激發,患者用藥期間應禁用冷水及禁止食用涼冷食物[3]。
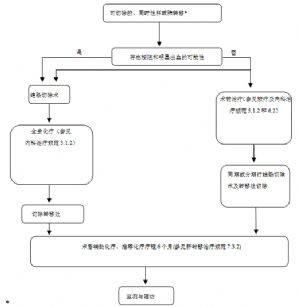
7.2.1 結直腸癌的新輔助治療
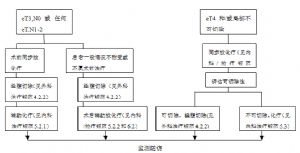
新輔助治療目的在於提高手術切除率,提高保肛率,延長患者無病生存期。推薦新輔助放化療僅適用於距肛門<12cm的直腸癌。除結腸癌肝轉移外,不推薦結腸癌患者術前行新輔助治療。
1.直腸癌的新輔助放化療。
(1)直腸癌術前治療推薦以氟尿嘧啶類藥物爲基礎的新輔助放化療。
(2)T1-2N0M0或有放化療禁忌的患者推薦直接手術,不推薦新輔助治療。
(3)T3和/或N+的可切除直腸癌患者,推薦術前新輔助放化療。
(4)T4或局部晚期不可切除的直腸癌患者,必須行新輔助放化療。治療後必須重新評價,並考慮是否可行手術。
新輔助放化療中,化療方案推薦首選持續灌注5-FU,或者5-FU/ LV,或者卡培他濱單藥。建議化療時限2-3個月。放療方案請參見放射治療原則。
結直腸癌患者合併肝轉移和/或肺轉移,可切除或者潛在可切除,推薦術前化療或化療聯合靶向藥物治療:西妥昔單抗(推薦用於K-ras基因狀態野生型患者),或聯合貝伐珠單抗。
化療方案推薦FOLFOX(奧沙利鉑+氟尿嘧啶+醛氫葉酸),或者FOLFIRI(伊立替康+氟尿嘧啶+醛氫葉酸),或者CapeOx(卡培他濱+奧沙利鉑)。建議治療時限2-3個月。
治療後必須重新評價,並考慮是否可行手術。
7.2.2 結直腸癌輔助治療
I期(T1-2N0M0)或者有放化療禁忌的患者不推薦輔助治療。
1.結直腸癌輔助化療。
(1)Ⅱ期結直腸癌的輔助化療。Ⅱ期結直腸癌患者,應當確認有無以下高危因素:組織學分化差(Ⅲ或Ⅳ級)、T4、血管淋巴管浸潤、術前腸梗阻/腸穿孔、標本檢出淋巴結不足(少於12枚)。
①Ⅱ期結直腸癌,無高危因素者,建議隨訪觀察,或者單藥氟尿嘧啶類藥物化療。
②Ⅱ期結直腸癌,有高危因素者,建議輔助化療。化療方案推薦選用5-FU/LV、卡培他濱、5-FU/LV/奧沙利鉑或 CapeOx方案。化療時限應當不超過6個月。有條件者建議檢測組織標本MMR或MSI,如爲dMMR或MSI-H,不推薦氟尿嘧啶類藥物的單藥輔助化療。
(1)Ⅱ期結直腸癌的輔助化療。Ⅲ期結直腸癌患者,推薦輔助化療。化療方案推薦選用5-FU/CF、卡培他濱、FOLFOX或FLOX(奧沙利鉑+氟尿嘧啶+醛氫葉酸)或CapeOx方案。化療不應超過6個月。
2.直腸癌輔助放化療。
T3-4或N1-2距肛緣≤12cm直腸癌,推薦術前新輔助放化療,如術前未行新輔助放療,建議輔助放化療,其中化療方案推薦氟尿嘧啶類單藥。放療方案請參見放射治療原則。
7.2.3 晚期/轉移性結直腸癌化療
目前,治療晚期或轉移性結直腸癌使用的藥物:5-FU/LV、伊立替康、奧沙利鉑、卡培他濱和靶向藥物,包括西妥昔單抗(推薦用於K-ras基因野生型患者)和貝伐珠單抗。
1.在治療前檢測腫瘤K-ras基因狀態,EGFR不推薦作爲常規檢查項目。
2.聯合化療應當作爲能耐受化療的轉移性結直腸癌患者的一、二線治療。推薦以下化療方案:FOLFOX/ FOLFIRI/CapeOx±西妥昔單抗(推薦用於K-ras基因野生型患者) ,FOLFOX/ FOLFIRI/CapeOx±貝伐珠單抗。
3.三線以上化療的患者推薦進入臨牀研究。對在一、二線治療中沒有選用靶向藥物的患者也可考慮伊立替康聯合靶向藥物治療。
4.不能耐受聯合化療的患者,推薦方案5-FU/LV±靶向藥物,或5-FU持續灌注,或卡培他濱單藥。
5.晚期患者若一般狀況或器官功能狀況很差,推薦最佳支持治療,不建議化療。
7.結直腸癌局部復發者,推薦進行多學科評估,判定能否有機會再次切除,是否適合術前放化療。如與放療聯合,可以根據患者身體狀況選擇氟尿嘧啶類單藥或聯合化療,如僅適於化療,則採用上述晚期患者藥物治療原則。
7.2.4 局部/區域化療
術中或術後區域性緩釋化療與腹腔熱灌注化療目前不常規推薦應用[3]。
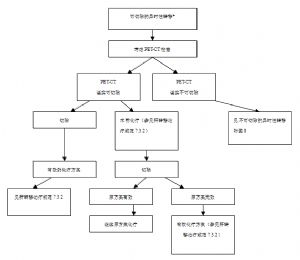
7.3 放射治療
術前放療,可縮小腫瘤,提高切除率,術後放療,可殺死殘留的腫瘤細胞。單純放療,僅用於晚期直腸癌病例,有止血,鎮痛、延長存活期的作用。
7.3.1 直腸癌放射治療適應證
直腸癌放療或放化療的主要目的爲輔助治療和姑息治療。輔助治療的適應證主要針對Ⅱ~Ⅲ期直腸癌;姑息性治療的適應證爲腫瘤局部區域復發和/或遠處轉移。對於某些不能耐受手術或者有強烈保肛意願的患者,可以試行根治性放療或放化療。
1.I期直腸癌不推薦放療。但局部切除術後,有以下因素之一,推薦行根治性手術;如拒絕或無法手術者,建議術後放療。
(1)術後病理分期爲T2;
(2)腫瘤最大徑大於4cm;
(3)腫瘤佔腸周大於1/3者;
(4)低分化腺癌;
2.臨牀診斷爲Ⅱ/Ⅲ期直腸癌,推薦行術前放療或術前同步放化療。
3.根治術後病理診斷爲Ⅱ/Ⅲ期直腸癌,如果未行術前放化療者,必須行術後同步放化療。
4.局部晚期不可手術切除的直腸癌(T4),必須行術前同步放化療,放化療後重新評估,爭取根治性手術。
5.局部區域復發的直腸癌,首選手術;如無手術可能,推薦放化療。
6.Ⅳ期直腸癌:對於初治Ⅳ期直腸癌,建議化療±原發病竈放療,治療後重新評估可切除性;轉移竈必要時行姑息減症放療。
7.復發轉移直腸癌:可切除的局部復發患者,建議先行手術切除,然後再考慮是否行術後放療。不可切除局部復發患者,推薦行術前同步放化療,並爭取手術切除。
7.3.2 放射治療技術
1.靶區定義。
(1)原發腫瘤高危復發區域包括腫瘤/瘤牀、直腸系膜區和骶前區,中低位直腸癌靶區應包括坐骨直腸窩。
(2)區域淋巴引流區包括真骨盆內髂總血管淋巴引流區、直腸系膜區、髂內血管淋巴引流區和閉孔淋巴結區。
(4)盆腔復發病竈的放療。
①既往無放療病史,建議行原發腫瘤高危復發區域、區域淋巴結引流區(真骨盆區)照射和腫瘤局部加量放療。
②既往有放療史,根據情況決定是否放療。
2.照射技術。
根據醫院具有的放療設備選擇不同的放射治療技術,如常規放療、三維適形放療、調強放療、圖像引導放療等。
(1)推薦CT模擬定位,如無CT模擬定位,必須行常規模擬定位。建議俯臥位或仰臥位,充盈膀胱。
(2)必須三野及以上的多野照射。
(3)如果調強放療,必須進行計劃驗證。
(4)局部加量可採用術中放療或外照射技術。
(5)放射性粒子植入治療不推薦常規應用。
3.照射劑量。
無論使用常規照射技術還是三維適形放療或調強放療等新技術,都必須有明確的照射劑量定義方式。三維適形照射和調強放療必須應用體積劑量定義方式,常規照射應用等中心點的劑量定義模式。
(1)原發腫瘤高危復發區域和區域淋巴引流區推薦DT45-50.4Gy,每次1.8-2.0Gy,共25或28次。術前放療如採用5x5 Gy/5次/1周或其他劑量分割方式,有效生物劑量必須≥30 Gy。
(2)有腫瘤和/或殘留者,全盆腔照射後局部縮野加量照射DT10-20Gy。
7.3.3 同步放化療的化療方案和順序
1.同步化放療的化療方案。推薦5-FU或5-FU類似物爲基礎方案。
2.術後放化療和輔助化療的順序。Ⅱ~Ⅲ期直腸癌根治術後,推薦先行同步放化療再行輔助化療或先行1-2週期輔助化療、同步放化療再輔助化療的夾心治療模式。
7.4 內鏡下治療
內鏡下治療對於早期粘膜層癌,可內鏡下切除,晚期腫瘤,可在內鏡下放置支架,以防狹窄及梗阻。
7.5 晚期大腸癌靶向治療
①西妥昔單抗,是EGFR(表皮生長因子受體)阻斷劑,用於K-Ras基因野生型的患者,與化療聯合應用,可以增加化療療效,並可逆轉腫瘤細胞耐藥[3]。
②貝伐珠單抗,是阻斷VEGF(血管內皮生長因子)的人源單克隆抗體,通過直接阻斷VEGF而抑制腫瘤血管生成,從而抑制腫瘤生長[3]。
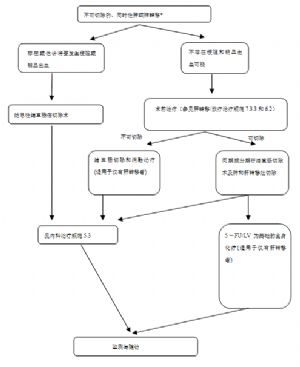
7.6 結直腸癌肝轉移治療規範
7.6.1 結直腸癌肝轉移的定義
1.國際通用分類:
①同時性肝轉移。結直腸癌確診時發現的或結直腸癌原發竈根治性切除術後6個月內發生的肝轉移。
2.結直腸癌確診時合併肝轉移與結直腸癌原發竈根治術後的肝轉移在診斷和治療上有較大差異,因此本規範按“結直腸癌確診時合併肝轉移”和“結直腸癌根治術後發生肝轉移”兩方面闡述。
7.6.2 結直腸癌肝轉移的診斷
(1)對已確診結直腸癌的患者,應當進行肝臟超聲和/或增強CT影像檢查,對於懷疑肝轉移的患者加行血清AFP和肝臟MRI檢查。PET-CT檢查不作爲常規推薦,可在病情需要時酌情應用。
(3)結直腸癌手術中必須常規探查肝臟以進一步排除肝轉移的可能,對可疑的肝臟結節可考慮術中活檢。
結直腸癌根治術後的患者,應當定期隨訪肝臟超聲或/和增強CT掃描,懷疑肝轉移的患者應當加行肝臟MRI檢查,PET-CT掃描不作常規推薦。
7.6.3 結直腸癌肝轉移的治療
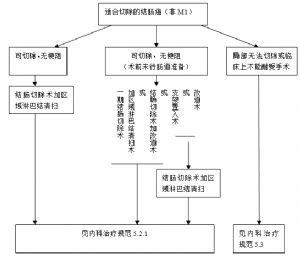
手術完全切除肝轉移竈仍是目前能治癒結直腸癌肝轉移的最佳方法,故符合條件的患者均應當在適當的時候接受手術治療。對部分最初肝轉移竈無法切除的患者應當經多學科討論慎重決定新輔助化療和手術時機,創造一切機會使之轉化爲可切除病竈。
(1)適應證:
①結直腸癌原發竈能夠或已經根治性切除。
②根據肝臟解剖學基礎和病竈範圍肝轉移竈可完全(R0)切除,且要求保留足夠的肝臟功能,肝臟殘留容積≥50%(同步原發竈和肝轉移竈切除)或≥30%(分階段原發竈和肝轉移竈切除)。
(2)禁忌證:
①結直腸癌原發竈不能取得根治性切除;
②出現不能切除的肝外轉移;
③預計術後殘餘肝臟容積不夠;
④患者全身狀況不能耐受手術。
(1)手術治療。
在下列情況下,建議結直腸癌原發竈和肝轉移竈同步切除:肝轉移竈小、且多位於周邊或侷限於半肝,肝切除量低於50%,肝門部淋巴結、腹腔或其他遠處轉移均可手術切除時可考慮應用。
a先手術切除結直腸癌原發病竈,分階段切除肝轉移竈,時機選擇在結直腸癌根治術後4~6周。
b若在肝轉移竈手術前進行治療,肝轉移竈的切除可延至原發竈切除後3個月內進行。
d可根治的複發性結直腸癌伴有可切除肝轉移竈傾向於進行分階段切除肝轉移竈。
既往結直腸原發竈爲根治性切除且不伴有原發竈復發,肝轉移竈能完全切除且肝切除量低於70%(無肝硬化者),應當予以手術切除肝轉移竈,可先行新輔助治療。
③肝轉移竈切除術後復發。
在全身狀況和肝髒條件允許的情況下,對於可切除的肝轉移竈術後的復發病竈,可進行二次、三次甚至多次的肝轉移竈切除。
④肝轉移竈手術方式的選擇。
a肝轉移竈切除後至少保留3根肝靜脈中的1根且殘肝容積≥50%(同步原發竈和肝轉移竈切除)或≥30%(分階段原發竈和肝轉移竈切除)。
b轉移竈的手術切緣一般應當有1cm正常肝組織,若轉移竈位置特殊(如緊鄰大血管)時則不必苛求,但仍應當符合R0原則。
c如是侷限於左半或右半肝的較大肝轉移竈且無肝硬化者,可行規則的半肝切除。
d建議肝轉移手術時採用術中超聲檢查,有助於發現術前影像學檢查未能診斷的肝轉移病竈。
(2)術前治療。
①結直腸癌確診時合併肝轉移。在原發竈無出血、梗阻或穿孔時推薦術前治療,方案可選FOLFOX、FOLFIRI或CapeOX,可聯合分子靶向藥物治療;一般建議2~3個月內完成。西妥昔單抗推薦用於K-ras基因野生型患者。使用貝伐珠單抗時,建議手術時機選擇在最後一次使用貝伐珠單抗6周以後。不建議多種靶向藥物聯合應用。
②結直腸癌根治術後發生的肝轉移。原發竈切除術後未接受過化療的患者,或者發現肝轉移12個月前已完成化療的患者,可採用術前治療(方法同上);肝轉移發現前12個月內接受過化療的患者,也可直接切除肝轉移竈。
(3)切除術後的輔助治療。
肝轉移竈完全切除的患者推薦接受術後輔助化療,建議手術前後化療時間共爲6個月。術後化療方案建議可選5-FU/LV、卡培他濱、5-FU/LV/奧沙利鉑或 CapeOx方案。術前治療有效的患者建議沿用術前方案。
(1)除合併出血、穿孔或梗阻等急症需要手術切除原發竈以外的不可切除的結直腸癌肝轉移患者,應當經多學科討論,慎重選擇方案及藥物(原則同7.3.2中的術前治療)進行系統治療,創造一切機會轉化爲可手術治療。治療過程中每6-8周評估療效,一旦達到可手術切除條件,儘早爭取手術治療。轉化爲可切除的結直腸癌肝轉移患者等同於7.3.2相關原則。
(2)射頻消融。
①一般情況不適宜或不願意接受手術治療的可切除結直腸癌肝轉移患者推薦使用射頻消融,射頻消融的肝轉移竈的最大直徑小於3cm且一次消融最多3枚。
②預期術後殘餘肝臟體積過小時,建議先切除部分較大的肝轉移竈,對剩餘直徑小於3cm的轉移病竈進行射頻消融。
(3)放射治療。
無法手術切除的肝轉移竈,若全身化療、肝動脈灌注化療或射頻消融無效,建議放射治療。
(5)其他治療方法。
包括無水酒精瘤內注射、冷凍治療和中醫中藥治療等,僅作爲綜合治療的一部分應用。
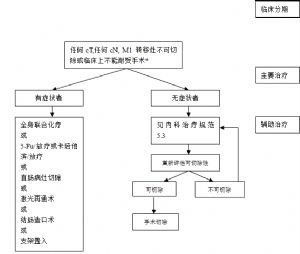
7.7 局部復發直腸癌的治療規範
7.7.1 分型
目前,局部復發的分型建議使用以下分類方法: 根據盆腔受累的解剖部位分爲中心型(包括吻合口、直腸系膜、直腸周圍軟組織、腹會陰聯合切除術後會陰部)、前向型(侵及泌尿生殖系包括膀胱、陰道、子宮、精囊腺、前列腺)、後向型(侵及骶骨、骶前筋膜)、側方型(侵犯盆壁軟組織或骨性骨盆)。
7.7.2 治療原則
根據患者和病變的具體情況評估,可切除或潛在可切除患者爭取手術治療,並與術前放化療、術中放療、輔助放化療等結合使用;不可切除的患者建議放、化療結合的綜合治療。
7.7.3 手術治療
1.可切除性的評估。
必須在術前評估復發病竈得到根治切除的可能性。推薦根據復發範圍考慮決定是否使用術前放化療。建議根據術中探查結果核實病竈的可切除性,必要時可行術中冰凍病理檢查。
不可切除的局部復發病竈包括:
①廣泛的盆腔側壁侵犯;
②骨性盆腔受侵;
③髂外血管受累;
⑤侵犯第2骶骨水平及以上。
2. 手術原則。
(1)推薦由結直腸外科專科醫師根據患者和病變的具體情況選擇適當的手術方案,並與術前放化療、術中放療、輔助放化療等結合使用。
(2)推薦必要時與泌尿外科、骨科、血管外科、婦產科醫師等共同制訂手術方案。
(4)必須遵循整塊切除原則,儘可能達到R0切除。
(5)術中注意保護輸尿管(酌情術前放置輸尿管支架)以及尿道。
3.可切除的病竈手術方式。
手術方式包括低位前切除術(LAR)、腹會陰聯合切除(APR)、盆腔清掃術等。
(1)中心型:建議行APR以保證達到R0切除;既往行保肛手術的在病變較爲侷限的情況下可考慮LAR。APR術後會陰部術野復發如病變侷限可考慮行經會陰或經骶切除術。
(2)前向型:在患者身體情況允許的情況下,可考慮切除受侵犯器官,行後半盆清掃或全盆清掃術。
(4)後向型:腹骶聯合切除受侵骶骨。會陰部切口可使用大網膜覆蓋或一期縫合。必要時使用肌皮瓣(股薄肌、臀肌、橫行腹直肌皮瓣、背闊肌等)。
7.7.4 放射治療原則
可切除的局部復發患者,建議先行手術切除,然後再考慮是否行術後放療。不可切除局部復發患者,推薦行術前同步放化療,並爭取手術切除。參見放射治療相關章節。
7.7.5 化療原則
可切除的復發轉移患者,不常規推薦術前化療,術後考慮行輔助化療,化療方案參見輔助化療章節。
7.8 腸造口康復治療
7.8.1 人員、任務、架構。
有條件的醫院推薦配備造口治療師(專科護士)。造口治療師的職責包括所有造口(腸造口、胃造口、尿路造口、氣管造口等)術前術後的護理、複雜傷口的處理、大小便失禁的護理、開設造口專科門診、聯絡患者及其他專業人員和造口用品商、組織造口聯誼會並開展造口訪問者活動。
7.8.2 術前心理治療
推薦向患者充分解釋有關的診斷、手術和護理知識,讓患者接受患病的事實,並對即將發生的事情有全面的瞭解。
7.8.3 術前造口定位
1.要求:患者自己能看到,方便護理;有足夠的粘貼面積;造口器材貼於造口皮膚時無不適感覺。
2.常見腸造口位置如圖1
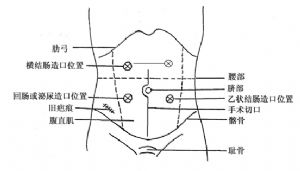 |
圖1:常見腸造口位置 |
7.8.4 腸造口術後護理
2.選擇造口用品的標準應當具有輕便、透明、防臭、防漏和保護周圍皮膚的性能,患者佩戴合適。
3.保持腸造口周圍皮膚的清潔乾燥。長期服用抗生素、免疫抑制劑和激素的患者,應當特別注意腸造口部位真菌感染。