2 基本信息
《黑色素瘤診療指南(2022年版)》由國家衛生健康委辦公廳於2022年4月3日《國家衛生健康委辦公廳關於印發腫瘤和血液病相關病種診療指南(2022年版)的通知》(國衛辦醫函〔2022〕104號)印發,要求各省、自治區、直轄市及新疆生產建設兵團衛生健康委組織做好實施工作。
3 發佈通知
國家衛生健康委辦公廳關於印發腫瘤和血液病相關病種診療指南(2022年版)的通知
國衛辦醫函〔2022〕104號
各省、自治區、直轄市及新疆生產建設兵團衛生健康委:
爲進一步提高腫瘤和血液病診療規範化水平,保障醫療質量安全,維護患者健康權益,我委委託有關單位制修訂了腫瘤和血液病相關病種診療指南。現印發給你們(見附件,可在國家衛生健康委網站醫政醫管欄目下載),請各地衛生健康行政部門組織做好實施工作。
附件:
2.膀胱癌診療指南(2022年版)
5.胰腺癌診治指南(2022年版)
6.腎癌診療指南(2022年版)
7.乳腺癌診療指南(2022年版)
8.子宮內膜癌診療指南(2022年版)
12.甲狀腺癌診療指南(2022版)
13.腦膠質瘤診療指南(2022年版)
16.瀰漫性大B細胞淋巴瘤診療指南(2022年版)
17.骨髓增生異常綜合徵伴原始細胞增多(MDS-EB)診療指南(2022年版)
18.慢性髓性白血病診療指南(2022年版)
19.血友病A診療指南(2022年版)
20.慢性淋巴細胞白血病-小淋巴細胞淋巴瘤診療指南(2022年版)
國家衛生健康委辦公廳
2022年4月3日
4 診療指南全文
4.1 一、概述
黑色素瘤在我國雖然是少見惡性腫瘤,但病死率高,發病率也在逐年增加。我國黑色素瘤與歐美白種人差異較大,兩者在發病機制、生物學行爲、組織學形態、治療方法以及預後等方面差異較大。在亞洲人和其他有色人種中,原發於肢端的黑色素瘤約佔 50%,常見的原發部位多見於足底、足趾、手指末端及甲下等肢端部位,原發於黏膜,如直腸、肛門、外陰、眼、口鼻咽部位的黑色素瘤佔 20%~30%;而對於白種人來說,原發於皮膚的黑色素瘤約佔 90%,原發部位常見於背部、胸腹部和下肢皮膚;原發於肢端、黏膜的黑色素瘤分別只佔5%、1%。
4.2 二、篩查和診斷
4.2.1 (一)高危人羣的監測篩查。
對黑色素瘤高危人羣的篩查,有助於早期發現、早期診斷、早期治療,同時也是提高黑色素瘤療效的關鍵。在我國,皮膚黑色素瘤的高危人羣主要包括嚴重的日光曬傷史,皮膚癌病史,肢端皮膚有色素痣、慢性炎症,及其不恰當的處理,如鹽醃、切割、針挑、繩勒等。黏膜黑色素瘤的高危因素尚不明確。建議高危人羣定期自查,必要時到專科醫院就診,不要自行隨意處理。
4.2.2 (二)黑色素瘤的診斷。
黑色素瘤好發於皮膚,因此視診是早期診斷的最簡便手段。原發病變、受累部位和區域淋巴結的視診和觸診是黑色素瘤初步診斷的常用手段。
4.2.2.1 1.臨牀症狀
皮膚黑色素瘤多由痣發展而來,痣的早期惡變症狀可總結爲以下 ABCDE 法則:
A 非對稱(asymmetry):色素斑的一半與另一半看起來不對稱。
B 邊緣不規則(border irregularity):邊緣不整或有切跡、鋸齒等,不像正常色素痣那樣具有光滑的圓形或橢圓形輪廓。
C 顏色改變(color variation):正常色素痣通常爲單色,而黑色素瘤主要表現爲污濁的黑色,也可有褐、棕、棕黑、藍、粉、黑甚至白色等多種不同顏色。
D 直徑(diameter):色素痣直徑>5~6mm或色素痣明顯長大時要注意,黑色素瘤通常比普通痣大,對直徑>1cm的色素痣最好做活檢評估。
E 隆起(elevation):一些早期的黑色素瘤,整個瘤體會有輕微的隆起。
同樣的,甲下黑色素瘤的臨牀大體特徵也有ABCDEF法則,其含義分別爲:
A 代表年齡較大的成年人或老年人(age),亞洲人和非裔美國人好發(Asian or African-Americanrace);
B 代表縱形黑甲條帶顏色從棕色到黑色,寬度>3mm(browntoblack);
C 代表甲的改變或病甲經過充分治療缺乏改善(change);
D 代表指/趾端最常受累順序,依次爲大拇指>大踇趾>示指,單指/趾受累>多指/趾受累(digit);E代表病變擴展(extension);
F 代表有個人或家族發育不良痣及黑色素瘤病史(family history)。
ABCDE(F)法則的唯一不足在於沒有將黑色素瘤的發展速度考慮在內,如幾周或幾個月內發生顯著變化的趨勢。皮膚鏡可以彌補肉眼觀察的不足,同時可以檢測和對比可疑黑色素瘤的變化,其應用可顯著提高黑色素瘤早期診斷的準確度。黑色素瘤進一步發展可出現衛星竈、潰瘍、反覆不愈、區域淋巴結轉移和移行轉移。晚期黑色素瘤根據不同的轉移部位症狀不一,容易轉移的部位爲肺、肝、骨、腦。眼和直腸來源的黑色素瘤容易發生肝轉移。
4.2.2.2 2.影像學診斷
影像學檢查應根據當地實際情況和患者經濟情況決定,必查項目包括區域淋巴結(頸部、腋窩、腹股溝、膕窩等)超聲,胸部 CT,腹盆部超聲,增強 CT 或MRI,全身骨掃描及頭顱增強 MRI 或 CT 檢查。影像學檢查有助於判斷患者有無遠處轉移,以及協助術前評估(包括X 線、超聲等)。如原發竈侵犯較深,局部應行 CT、MRI 檢查。經濟情況好的患者可行全 身 正 電 子 發 射 計 算 機 體層成像(positronemissiontomography-computed tomography,PET-CT)檢查,特別是原發竈不明的患者。正電子發射體層成像(positronemissiontomography,PET)是一種更容易發現亞臨牀轉移竈的檢查方法。大多數檢查者認爲對於早期侷限期的黑色素瘤,用PET發現轉移病竈並不敏感,受益率低。對於Ⅲ期患者,PET-CT掃描更有用,可以幫助鑑別 CT 無法明確診斷的病變,以及常規 CT 掃描無法顯示的部位(比如四肢)。PET-CT較普通CT在發現遠處病竈方面存在優勢。
4.2.2.2.1 (1)超聲檢查:
超聲檢查因操作簡便、靈活直觀、無創便攜等特點,是臨牀上最常用的影像學檢查方法。黑色素瘤的超聲檢查主要用於區域淋巴結、皮下結節性質的判定,爲臨牀治療方法的選擇及手術方案的制定提供重要信息。實時超聲造影技術可以揭示轉移竈的血流動力學改變,特別是幫助鑑別和診斷小的肝轉移、淋巴結轉移等方面具有優勢。
4.2.2.2.2 (2)CT:
常規採用平掃+增強掃描方式(常用碘對比劑)。目前除應用於黑色素瘤臨牀診斷及分期外,也常應用於黑色素瘤的療效評價,腫瘤體積測量、肺和骨等其他臟器轉移評價,臨牀應用廣泛。
4.2.2.2.3 (3)MRI:
常規採用平掃+增強掃描方式(常用對比劑釓噴酸葡胺),因其具有無輻射影響,組織分辨率高,可以多方位、多序列參數成像,並具有形態結合功能(包括彌散加權成像、灌注加權成像和波譜分析)綜合成像技術能力,成爲臨牀黑色素瘤診斷和療效評價的常用影像技術。
4.2.2.2.4 (4)PET-CT:
氟-18-氟代脫氧葡萄糖PET-CT全身顯像的優勢在於:
①對腫瘤進行分期,通過1 次檢查能夠全面評價淋巴結轉移及遠處器官的轉移;
②再分期,因PET功能影像不受解剖結構的影響,可準確顯示解剖結構發生變化後或者是解剖結構複雜部位的復發轉移竈;
③療效評價,對於抑制腫瘤活性的靶向藥物,療效評價更加敏感、準確;
⑤評價腫瘤的惡性程度和預後。
常規 CT 對於皮膚或者皮下轉移的診斷靈敏度較差,而 PET-CT 可彌補其不足。
4.2.2.3 3.實驗室檢查
血常規、肝腎功能和乳酸脫氫酶,這些指標主要爲後續治療做準備,同時瞭解預後情況。儘管乳酸脫氫酶並非檢測轉移的敏感指標,但能指導預後。黑色素瘤尚無特異的血清腫瘤標誌物,目前不推薦腫瘤標誌物檢查。
4.2.2.4 4.病竈活檢
皮膚黑色素瘤的活檢方式包括切除活檢、切取活檢和環鑽活檢,一般不採取削刮和穿刺活檢。對於臨牀初步判斷無遠處轉移的黑色素瘤患者,活檢一般建議完整切除活檢,切緣0.3~0.5cm,切口應沿皮紋走行方向(如肢體一般選擇沿長軸的切口),不建議穿刺活檢或局部切除。部分切取活檢不利於組織學診斷和厚度測量,增加了誤診和錯誤分期風險。切取活檢和環鑽活檢一般僅用於大範圍病變或特殊部位的診斷性活檢,比如在顏面部、手掌、足底、耳、手指、足趾或甲下等部位的病竈,或巨大的病竈,完整切除活檢無法實現時,可考慮進行切取活檢或者環鑽活檢。
4.2.3 (三)黑色素瘤的病理學診斷。
4.2.3.1 1. 黑色素瘤病理學診斷標準
組織病理學是黑色素瘤確診的最主要手段,免疫組織化學染色是鑑別黑色素瘤的主要輔助手段。無論黑色素瘤體表病竈或者轉移竈活檢或手術切除組織標本,均需經病理組織學診斷。病理診斷須與臨牀證據相結合,全面瞭解患者的病史和影像學檢查等信息。
4.2.3.2 2. 黑色素瘤病理診斷指南
黑色素瘤病理診斷指南由標本處理、標本取材、病理檢查和病理報告等部分組成。
4.2.3.2.1 (1)標本處理要點:
①手術醫生應提供送檢組織的病竈特點(潰瘍/結節/色斑),對手術切緣和重要病變可用染料染色或縫線加以標記;
②體積較大的標本必須間隔3mm左右切開固定;
4.2.3.2.2 (2)標本取材要點:
用顏料塗抹切緣。垂直皮面以2~3mm 間隔平行切開標本,測量腫瘤厚度和浸潤深度。根據臨牀要求、標本類型和大小以及病變與切緣的距離選擇取材方式,病變最厚處、浸潤最深處、潰瘍處必須取材。主瘤體和衛星竈之間的皮膚必須取材,用以明確兩者關係。腫瘤小於2cm者全部取材,3cm 以上者按 1 塊/5mm 取材。切緣取材有兩種方法,分別爲垂直切緣放射狀取材和平行切緣離斷取材,後者無法判斷陰性切緣與腫瘤的距離,建議儘量採用垂直切緣放射狀取材法,有助於組織學判斷陰性切緣與腫瘤的距離(圖1)。一個包埋盒內只能放置 1 塊皮膚組織。包埋時應保證切面顯示腫瘤發生部位皮膚、黏膜等的結構層次,以保證組織學進行T分期。
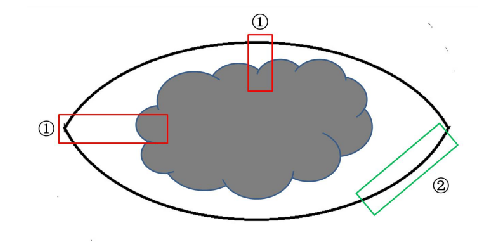
圖 1. 皮膚黑色素瘤切緣取材方法:①垂直切緣放射狀取材;②平行切緣離斷取材
4.2.3.2.3 (3)病理描述要點:
①大體標本描述:根據臨牀提供的解剖位放置標本,觀察並描述腫瘤的大小、形狀和色澤。皮膚腫瘤必須描述表面有無潰瘍,周圍有無衛星轉移竈,衛星轉移竈的數量、大小及其與主瘤結節間距。
②顯微鏡下描述:黑色素瘤的診斷參照WHO2010版,重點描述以下內容:黑色素瘤的來源:皮膚還是黏膜;黑色素瘤的組織學類型:最常見的 4 種組織學類型爲表淺播散型、惡性雀斑型、肢端雀斑型和結節型;少見組織學類型包含促結締組織增生性黑色素瘤、起源於藍痣的黑色素瘤、起源於巨大先天性痣的黑色素瘤、兒童黑色素瘤、痣樣黑色素瘤;黑色素瘤的浸潤深度:定量用 Breslow 厚度,用毫米作爲單位,定性用Clark 水平分級,描述所浸潤到的皮膚層級;其他預後指標:包括潰瘍、脈管侵犯、微衛星竈、有絲分裂率等。Breslow 厚度:指皮膚黑色素瘤的腫瘤厚度,是T分期的基本指標。非潰瘍性病變指表皮顆粒層至腫瘤浸潤最深處的垂直距離;潰瘍性病變指潰瘍基底部至腫瘤浸潤最深處的垂直距離。Clark 水平分級:指皮膚黑色素瘤的浸潤深度,分爲5級。
③免疫組化檢查:黑色素瘤的腫瘤細胞形態多樣,尤其是無色素性病變,常需要與癌、肉瘤和淋巴瘤等多種腫瘤進行鑑別。常用的黑色素細胞特徵性標誌物包括S-100、Sox-10、Melan-A、HMB45、Tyrosinase、MITF 等。其中S-100敏感度最高,是黑色素瘤的過篩指標;但其特異度較差,一般不能用作黑色素瘤的確定指標。Melan-A、HMB45 和Tyrosinase等特異度較高,但腫瘤性黑色素細胞可以出現表達異常,敏感度不一,因此建議在需要進行鑑別診斷時需同時選用2~3個上述標記物,再加上 S-100,以提高黑色素瘤的檢出率。
④特殊類型黑色素瘤:黏膜型黑色素瘤:一般爲浸潤性病變,可以伴有黏膜上皮內佩吉特樣播散。腫瘤細胞可呈上皮樣、梭形、漿細胞樣、氣球樣等,伴或不伴色素,常需藉助黑色素細胞特徵性標記物經過免疫組化染色輔助診斷;眼色素膜黑色素瘤:根據細胞形態分爲梭形細胞型、上皮樣細胞型和混合型。細胞類型是葡萄膜黑色素瘤轉移風險的獨立預測因素,梭形細胞型預後最好,上皮樣細胞型預後最差。
4.2.3.3 3.黑色素瘤病理診斷報告
有條件的醫院,皮膚黑色素瘤原發竈的常規病理組織學報告內容建議可包括:腫瘤部位、標本類型、腫瘤大小或範圍、組織學類型、Breslow 厚度、有無潰瘍、浸潤深度(Clark水平分級)、分裂活性、切緣狀況(包括各切緣與腫瘤的距離以及切緣病變的組織學類型)、有無微衛星轉移竈或衛星轉移竈、有無脈管內瘤栓、有無神經侵犯等(表2)。前哨淋巴結和區域淋巴結需報告檢見淋巴結的總數、轉移淋巴結個數以及有無淋巴結被膜外受累。靶向治療相關分子檢測推薦至少包括BRAF、CKIT 和 NRAS 等驅動基因。不推薦冷凍切片技術進行術中病理診斷。對於診斷困難的病例,建議提請多家醫院會診。
4.2.4 (四)黑色素瘤的臨牀診斷標準及路線圖。
黑色素瘤主要靠臨牀症狀和病理診斷,結合全身影像學檢查得到完整分期(附錄一)。
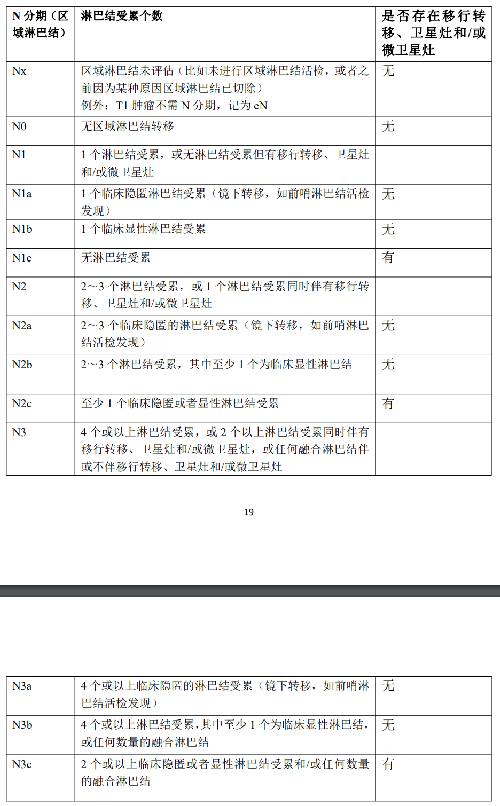
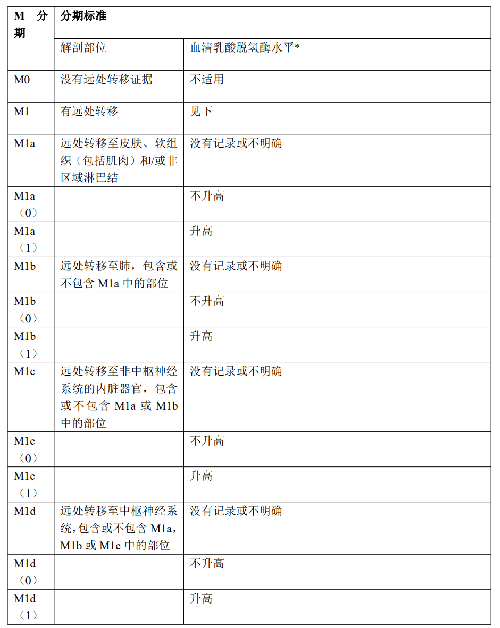
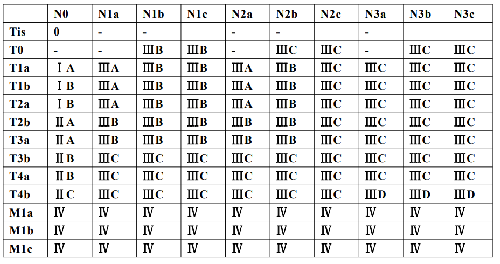
4.3 三、分期
黑色素瘤的分期對於預後的評估、合理治療方案的選擇至關重要。不同部位的黑色素瘤採用不同的pTNM分期指標,皮膚黑色素瘤 pTNM 分期見附錄二,適用範圍包括:脣、眼瞼、外耳、面部其他部位、頭皮和頸部皮膚、軀幹、上肢和肩部、下肢和臀部、皮膚跨越性病變、皮膚、大陰脣、小陰脣、陰蒂、外陰跨越性病變、外陰、包皮、龜頭、陰莖體、陰莖跨越性病變、陰莖、陰囊。頭頸部黏膜黑色素瘤pTNM分期見附錄三,適用範圍包括:鼻腔、鼻竇、口腔、口咽、鼻咽、喉和下嚥。眼黑色素瘤:眼虹膜黑色素瘤、睫狀體脈絡膜黑色素瘤及結膜黑色素瘤分別有不同pTNM分期,具體內容參考《AJCC 腫瘤分期手冊》(2016 第8 版)相關章節,見附錄四。消化道(食管、小腸和大腸)暫無pTNM分期。根據我國的黑色素瘤臨牀診療指南,建議描述腫瘤浸潤消化道層面。陰道暫無 pTNM 分期,宮頸黑色素瘤pTNM分期參照宮頸癌。腦膜黑色素瘤 pTNM 分期同其他腦膜腫瘤。
4.4 四、治療
由於黑色素瘤的治療涉及到多種方法和多個學科,因此黑色素瘤診療須重視多學科診療團隊的模式,從而避免單科治療的侷限性,爲患者提供一站式醫療服務、促進學科交流,並促進建立在多學科共識基礎上的治療原則和指南。合理治療方法的選擇需要有高級別循證依據支持,但也需要同時考慮地區和經濟水平差異。
4.4.1 (一)手術及術後輔助治療。
4.4.1.1 1.擴大切除
早期黑色素瘤在活檢確診後應儘快做原發竈擴大切除手術。擴大切除的安全切緣是根據病理報告中的腫瘤浸潤深度(Breslow 厚度)來決定的:
(1)病竈厚度≤1.0mm時,安全切緣爲 0.5~1cm;
(2)厚度在 1.01~2mm時,安全切緣爲1~2cm;
(3)厚度在 2.01~4mm 時,安全切緣爲2cm;
(4)當厚度>4mm 時,安全切緣爲 2cm。
對於活檢病理未能報告明確深度,或病竈巨大的患者,可考慮直接擴大切除2cm。特殊部位黑色素瘤的手術切緣可根據患者具體的原發病竈解剖結構和功能對切緣進行調整。顏面部黑色素瘤外科完整切除即可,不硬性要求切緣範圍。肢端型黑色素瘤完整切除術後,一般根據病理分期決定擴切範圍。從手術角度看,肢端型黑色素瘤手術不僅要考慮腫瘤切淨,而且充分考慮儘可能保留功能,尤其是手指功能。不主張積極採用截肢手段治療肢端型黑色素瘤,截肢屬於不得已而爲之的手段,但僅截除手指或足趾末節的截指(趾)手術,因功能損失不大而切除更徹底,對於指(趾)端黑色素瘤應爲首選。
4.4.1.2 2.前哨淋巴結活檢
前哨淋巴結是皮膚和肢端黑色素瘤區域淋巴結轉移的第一站,前哨淋巴結活檢是病理分期評估區域淋巴結是否轉移的手段。對於腫瘤 Breslow 厚度大於1mm的患者推薦進行前哨淋巴結活檢。當活檢和病理檢測技術無法獲得可靠的侵潤深度時,合併潰瘍的患者推薦行前哨淋巴結活檢。前哨淋巴結活檢可於完整切除的同時或分次進行,前哨淋巴結活檢有助於準確獲得 N 分期、提高患者的無復發生存率。淋巴引流路徑只能爲前哨活檢提供解剖學參考,最終檢出前哨淋巴結的檢出需要依靠核素探測儀來確定。對前哨淋巴結及區域淋巴結病理診斷,不推薦冷凍切片進行術中病理診斷。
4.4.1.3 3. 淋巴結清掃
手術適應證:前哨淋巴結陽性(如患者可以接受定期淋巴結 B 超隨訪,可以暫緩清掃),體檢、影像學檢查和病理學確診爲Ⅲ期的患者。
手術原則:要求受累淋巴結基部完整切除,腹股溝淋巴結清掃要求至少應在 10 個以上,頸部及腋窩淋巴結至少清掃15個。不建議做預防性淋巴結清掃術。腹股溝淋巴結清掃:對影像學診斷盆腔淋巴結轉移的患者需行淺組+深組清掃;對術前可觸及淋巴結的需行淺組+深組清掃;對術中發現淺組可疑淋巴結≥3 個或Cloquet 淋巴結可疑轉移者(淋巴結黑色或腫大)需行淺組+深組清掃。腋窩淋巴結清掃:術前或術中明確證實腋上組淋巴結轉移時行 LEVELⅠ~Ⅲ組淋巴結清掃,當無腋上組淋巴結轉移證據或前哨淋巴結活檢證實爲微轉移的患者則只進行LEVELⅠ~Ⅱ組淋巴結清掃。
頸部淋巴結清掃:儘量避免廣泛性頸清掃術以及全頸清掃術,對於臨牀Ⅲ期的患者根據腫大淋巴結及原發竈所在分區決定具體清掃範圍。
4.4.1.4 4.局部復發或局部轉移的治療
局部復發或者肢體的移行轉移可採取的治療方法有手術、隔離肢體熱輸注化療和隔離肢體熱灌注化療。對於局部復發,手術仍是最主要的治療方法。
4.4.1.5 5. 術後輔助治療
術後的輔助治療主要目的是降低患者復發、轉移等風險。黑色素瘤目前主要的輔助治療藥物包括:大劑量干擾素α2b 治療, BRAF 抑制劑±MEK 抑制劑(BRAF突變)、PD-1 單抗。不同亞型黑色素瘤的輔助治療原則:
4.4.1.5.1 (1)皮膚黑色素瘤:
Ⅲ期攜帶 BRAF V600 突變:達拉非尼+曲美替尼1 年。
4.4.1.5.2 (2)肢端黑色素瘤:
仍推薦大劑量干擾素輔助治療爲主。對肢端黑色素瘤 ⅢB~ⅢC 期或≥3 個淋巴結轉移患者,1年方案可能更加獲益,針對ⅡB~ⅢA 期或耐受性欠佳患者,4周方案亦可選擇。
4.4.1.5.3 (3)黏膜黑色素瘤:
推薦替莫唑胺聯合順鉑輔助化療6週期組延長了無復發生存時間。輔助大劑量干擾素、輔助PD-1 單抗可作爲備選,但總體改善無復發生存時間都不如輔助化療。對頭頸黏膜黑色素瘤術後,局部放療有利於提高局控率。
4.4.1.5.4 (4)葡萄膜黑色素瘤:
部分研究證實大劑量干擾素可改善葡萄膜黑色素瘤的無復發生存時間。鼓勵患者入組臨牀研究。
4.4.2 (二)放射治療。
一般認爲黑色素瘤對放射治療(簡稱放療)不敏感,但在某些特殊情況下放療仍是一項重要的治療手段。放療包括:不能耐受手術、手術切緣陽性但是無法行第二次手術患者的原發病竈根治性放療;原發竈切除安全邊緣不足,但無法再次擴大切除手術患者的原發竈局部術後輔助放療;淋巴結清掃術後輔助、腦和骨轉移的姑息放療以及小型或中型脈絡膜黑色素瘤的治療。
4.4.3 (三)全身治療。
對於沒有禁忌證的晚期黑色素瘤患者,全身治療可以減輕腫瘤負荷,改善腫瘤相關症狀,提高生活質量,延長生存時間。
4.4.3.1 1.抗腫瘤治療及其療效評價
(1)分子靶向藥物:目前國內上市的黑色素瘤靶向藥物主要包括:BRAF 抑制劑(維莫非尼、達拉非尼),MEK抑制劑(曲美替尼),KIT 抑制劑(伊馬替尼、尼洛替尼)。
(2)系統化療:傳統的細胞毒性藥物,包括達卡巴嗪、替莫唑胺、福莫司汀、紫杉醇、白蛋白紫杉醇、順鉑和卡鉑等,在黑色素瘤中的單藥或傳統聯合用藥有效率均爲10%~15%。
(3)免疫治療:目前國內獲批的黑色素瘤免疫治療藥物主要包括 PD-1 單抗(帕博利珠單抗、特瑞普利單抗)。
(4)全身治療的療效評估:化療和靶向治療採用實體瘤臨牀療效評價標準(response evaluation criteria in solidtumor,RECIST) 1.1 評價療效,可同時參考乳酸脫氫酶以及腫瘤壞死程度的變化,一般在治療期間每6~8 周進行影像學評估,同時通過動態觀察患者的症狀、體徵、治療相關不良反應進行綜合評估。免疫治療可採用RECIST 1.1 或實體瘤免疫治療療效評價標準(immune RECIST,iRECIST)評價療效。
4.4.3.2 2.不同亞型晚期黑色素瘤
(1)皮膚黑色素瘤:如攜帶BRAF 基因突變,可考慮給予 BRAF 抑制劑±MEK 抑制劑治療。對於無針對性突變的晚期皮膚黑色素瘤,可以選擇化療+抗血管生成藥物或免疫治療。對於有腦轉移的患者,神經外科評估是否手術或者放療科行立體定向放療是推薦局部治療選擇。
(2)肢端黑色素瘤:如攜帶BRAF 基因突變,可考慮給予 BRAF 抑制劑±MEK 抑制劑治療。對於無針對性突變的晚期肢端黑色素瘤,可以選擇化療或免疫治療。但單純免疫治療對晚期肢端黑色素瘤療效欠佳,目前針對肢端黑色素瘤的免疫聯合臨牀研究還在進行中。
(3)黏膜黑色素瘤:對於晚期黏膜黑色素瘤,可考慮化療+抗血管生成藥物,BRAF 抑制劑±MEK 抑制劑是重要選擇;正在臨牀研究中的 PD-1 單抗+阿昔替尼未來有望成爲標準方案。
(4)葡萄膜黑色素瘤:晚期葡萄膜黑色素瘤治療的特點主要有突變率低、易肝轉移、免疫治療不敏感等,總體預後較差。化療+抗血管生成藥物±肝動脈化療栓塞治療方案仍是臨牀上的重要選擇。
4.4.3.3 3.特殊轉移竈的治療
(1)黑色素瘤肝轉移:相比僅行全身治療,聯合以順鉑、福莫司汀等藥物的的肝動脈化療栓塞治療可以提高肝轉移瘤療效,改善生存。
(2)黑色素瘤腦轉移:手術切除仍是腦轉移的重要治療方法,手術適應證:單發的、大體積腫瘤佔位引起顱內壓明顯增高以及梗阻性腦積水、難控性癲癇者均應採取手術切除。對於黑色素瘤腦轉移放療建議首選立體定向放療,對於無法執行立體定向放療的有症狀腦轉移、臨牀或者病理髮現腦膜轉移患者推薦全腦放療,對於PS評分差、過多腦轉移竈的患者全腦放療不一定可以獲益。
(3)黑色素瘤骨轉移:黑色素瘤骨轉移主要根據轉移的部位(是否承重骨)和症狀進行治療,治療的目的在於降低骨事件的發生和緩解疼痛。孤立的骨轉移竈可以考慮手術切除,術後可補充局部放療。多發骨轉移患者應在全身治療的基礎上加局部治療,局部治療包括手術、骨水泥填充和局部放療,定期使用雙膦酸鹽治療可降低骨事件的發生,伴疼痛的患者可以加用止疼藥物。對於脊髓壓迫的處理方案取決於患者的一般狀態,對於預後較好、腫瘤負荷輕的患者可聯合手術減壓和術後放療,一般情況差的患者考慮單純放療。放療的適應證爲緩解骨痛及內固定術後治療。
4.4.3.4 4.對症支持治療
適度的康復運動可以增強機體的免疫功能。另外,應加強對症支持治療,包括在晚期黑色素瘤患者中的積極鎮痛、糾正貧血、糾正低白蛋白血癥、加強營養支持,控制合併糖尿病患者的血糖,處理胸腹腔積液、黃疸等伴隨症狀。
對於晚期黑色素瘤患者,應理解患者及家屬的心態,採取積極的措施調整其相應的狀態,把消極心理轉化爲積極心理,通過舒緩療護讓其享有安全感、舒適感而減少抑鬱與焦慮。
4.5 五、附錄
4.5.1 附錄一:黑色素瘤臨牀分期及治療路線圖

4.5.2 附錄二:皮膚黑色素瘤分期(AJCC第8 版)

4.5.3 附錄三:頭頸部黏膜黑色素瘤TNM分期(AJCC第8版)
| T 分期 | 標準 |
| T3 | 腫瘤侷限於黏膜和其下方緊鄰的軟組織,不論腫瘤厚度和最大徑;比如鼻腔息肉樣黑色素瘤,口腔、咽部或喉部富色素或無色素黑色素瘤 |
| T4 | 中度進展或高度進展 |
| T4a | 中度進展:腫瘤侵犯深部軟組織、軟骨、骨或表麪皮膚 |
| T4b | 高度進展:腫瘤侵犯腦、硬腦膜、顱底、低位顱神經(Ⅸ、Ⅹ、Ⅺ、Ⅻ)、咀嚼肌間隙、頸動脈、椎前間隙或縱膈結構 |
4.5.4 附錄四:脈絡膜、睫狀體黑色素瘤分期(AJCC第8版)
| T 分期 | 標準 |
| T1 | 腫瘤大小 1 級 |
| T1a | 腫瘤大小 1 級,不伴睫狀體累及,無球外生長 |
| T1b | 腫瘤大小 1 級,伴睫狀體累及 |
| T1c | 腫瘤大小 1 級,不伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T1d | 腫瘤大小 1 級,伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T2 | 腫瘤大小 2 級 |
| T2a | 腫瘤大小 2 級,不伴睫狀體累及,無球外生長 |
| T2b | 腫瘤大小 2 級,伴睫狀體累及 |
| T2c | 腫瘤大小 2 級,不伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T2d | 腫瘤大小 2 級,伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T3 | 腫瘤大小 3 級 |
| T3a | 腫瘤大小 3 級,不伴睫狀體累及,無球外生長 |
| T3b | 腫瘤大小 3 級,伴睫狀體累及 |
| T3c | 腫瘤大小 3 級,不伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T3d | 腫瘤大小 3 級,伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T4 | 腫瘤大小 4 級 |
| T4a | 腫瘤大小 4 級,不伴睫狀體累及,無球外生長 |
| T4b | 腫瘤大小 4 級,伴睫狀體累及 |
| T4c | 腫瘤大小 4 級,不伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T4d | 腫瘤大小 4 級,伴睫狀體累及,伴球外生長,且最大徑≤5mm |
| T4e | 任何腫瘤大小,伴有球外生長,最大徑>5mm |
AJCC 第 8 版病理分期

5 附件 黑色素瘤診療指南(2022 年版)編寫審定專家組
(按姓氏筆畫排序)
組長:郭軍
副組長:牛曉輝、林桐榆、秦叔逵、成員:於勝吉、劉基巍、劉婷、劉巍鋒、李永恆、吳荻、張宏圖、張豔華、張曉實、陸愛萍、陳曉紅、陳譽、斯璐、蔡建強、潘宏銘祕書:毛麗麗、連斌