6 概述
肝填塞縫合術用於肝外傷的手術治療。 肝臟雖然有胸廓保護,但因其體積,重量均較大,質地脆弱,而且被周圍韌帶固定。因此,不論是戰時還是平時,也不論是胸腹鈍性傷抑或穿刺傷,都容易使之受損並發生破裂,尤其在肝臟發生病理性腫大時更是如此。據統計,戰時肝外傷約佔腹部外傷的26.7%,平時約佔交通事故傷的16%~30%。近年來,歐美各國的肝外傷病例有增多的趨勢,此與車禍和暴力事件的增多有關。此外,由於難產,在分娩過程中新生兒通過狹窄的產道時或引產時也可造成肝臟擠壓傷。肝臟外傷往往合併有其他臟器的損傷,如顱腦、胸部、腹部其他臟器以及骨盆和尿道的複合性損傷,故在診斷和處理過程中,切忌顧此失彼。
第一次世界大戰時肝外傷的病死率高達66.8%,戰後雖有所降低,但仍在60%左右。第二次世界大戰期間,隨着抗休克等復甦技術的進步,肝外傷的病死率已降至27%。在朝鮮和越南戰場上,美軍肝外傷的病死率分別降到14%和8.5%,這與及時後送(直升機等交通工具的投入)和早期手術有直接關係,和平時期肝外傷的病死率在10%左右。一般說來,單純肝外傷和開放性肝外傷的病死率較低,而複雜性肝外傷和閉合性肝外傷的病死率較高,後兩種情況約佔肝外傷總數的12%~42%,而病死率卻佔50%以上。
肝外傷可分爲開放性損傷和閉合性損傷兩類。前者多由於刀傷、槍彈傷和彈片傷等所致,其中散彈獵槍造成的肝損傷較一般槍傷重。後者由鈍性外力如打擊、擠壓、爆震傷和墜落等原因使肝臟直接受到衝擊或受間接對沖力影響導致受損破裂,腹壁並無創口與肝臟溝通。按病理形態分類,肝閉合性損傷又可分爲肝包膜下血腫、肝破裂伴肝包膜撕裂(真性破裂)和肝中央破裂。此外,臨牀還有根據創傷輕重的分類法。如中山恆明的Ⅳ度分類法,Ⅰ度:包膜撕裂肝實質傷;Ⅱ度:傷口長不及3cm,深不及1cm的輕度裂傷;Ⅲ度:傷口長5~10cm,深1~4cm的較大裂傷;Ⅳ度:傷口呈星芒狀或粉碎狀的爆裂傷。目前認爲按創傷輕重結合病理形態改變分級,有利於臨牀處理和判斷預後。
肝臟接受雙重血液供應,血運非常豐富,而且肝臟有產生和引流膽汁的功能,因此,肝臟損傷所引起的後果十分嚴重,出血所導致的失血性休克,膽汁外漏造成的膽汁性腹膜炎均可危及傷員生命。據統計,出血、感染及合併傷,在肝外傷死因中分別佔前3位,其中大出血是肝外傷致死的主要原因。雖然輕微的被膜下破裂經過嚴密的觀察用非手術療法可望獲得痊癒,但此種輕微損傷診斷較難確定,因此,肝外傷一般均需手術治療。肝外傷手術時機的選擇十分重要,如不顧病情在傷後立即對休克患者進行手術將增加手術的危險性,但雖經大量輸血仍不能糾正休克者,過於推遲手術時間亦會失去手術時機。應根據損傷情況,有無合併傷和休克程度決定手術時間。當無休克或僅有輕度休克時,適當靜脈補液後即可手術,中度或重度休克時,若輸血1000~2000ml後,休克仍不能糾正,應迅速施行手術。肝臟外傷的手術處理原則與一般創傷外科要求一致,應包括對肝創傷的清創、止血、消滅死腔、縫合創緣和充分引流等。
7 適應症
肝填塞縫合術適用於單純肝臟挫裂傷,但裂口較深,單純縫合不能止血者;肝組織缺損較多,清除失活肝組織後遺留較大腔隙,對攏縫合困難者;大量輸血導致凝血障礙(含各種止血手術後),不適合做複雜手術者;兩側肝葉廣泛性損傷,出血不能控制者;肝外傷出血不能控制,需轉院治療者,作爲權宜措施;病情危重不能耐受較大手術者;受血源條件和醫療條件限制不能開展肝臟複雜手術時。
9 術前準備
1.肝損傷最大的危險是失血性休克,尤其在肝組織嚴重創傷需行肝切除時,一般出血量較大並伴有不同程度的休克,應積極進行抗休克和復甦治療,包括備血、輸血、輸液、給氧、糾正電解質與酸鹼平衡紊亂、保護腎功能,預防腎功能衰竭發生等。與此同時做好緊急手術準備,保證足夠的血源,提高並維持血壓,如在短時間內輸血500~1000ml,血壓仍不好轉,即應邊抗休克,邊行搶救手術,不宜等待。
2.近肝靜脈損傷後患者大多伴有出血性休克、頑固性低血壓或其他臟器的複合性損傷,常於入院前即已生命垂危。因此,術前處理的首要步驟是積極的液體復甦、輸血、輸液,傷員在入院後15min內經中心靜脈或大的肢體靜脈快速輸入乳酸林格液;輸液通路多爲2或3條,選上肢靜脈爲宜,避免因下腔靜脈及肝靜脈根部損傷使輸入的液體喪失。若患者血壓仍低,則說明有大量活動性出血,應在迅速進行術前準備的同時,儘快手術止血並繼續復甦,以縮短休克時間。休克超過半小時的患者90%以上死亡,亦有大量病例報道病死率與休克時間呈正相關。
3.深度休克,短期內輸血後血壓不能回升者,可以於左側第5肋間開胸,於膈上暫時阻斷主動脈血流,使血壓回升,維持心腦的血供,直至開腹行損傷處手術止血。
4.對危及生命的嚴重合並傷,應首先處理。如有張力性氣胸,應立即行胸腔引流等措施,以免發生嚴重的呼吸困難,缺氧、發紺和休克,甚至死亡。
6.預防性應用抗生素。術前給予一個劑量,然後根據手術時間及藥物半衰期,術中間隔一定時間追加一個或數個劑量。
7.開放性損傷,應將創口用無菌敷料包紮,大量出血時加壓包紮,立即進行手術。
8.術前置放胃管和導尿管。
10 麻醉和體位
根據有無休克和損傷部位選擇麻醉方法。如損傷部位爲肝的外後上部,需要行胸腹聯合切口,應施行氣管插管和靜脈複合麻醉。如損傷部位適於經腹手術者或肝損傷不嚴重時,以硬脊膜外腔麻醉爲宜。如有休克者,可選用局部浸潤或氣管插管和靜脈複合麻醉。
11 手術步驟
1.清除腹內積血和凝血塊,檢查受創部位和創傷程度,切除創緣失活的肝組織。
2.仔細進行肝創緣止血。
3.大網膜或止血劑填塞縫合:將大網膜、明膠海綿或氧化纖維素填入肝組織缺損處,再行縫合結紮(圖1.10.1.2-1,1.10.1.2-2)。這樣可起到止血和防止膽汁滲漏的作用。一般採用大網膜較理想,它能較快地與肝臟裂口邊緣癒合。


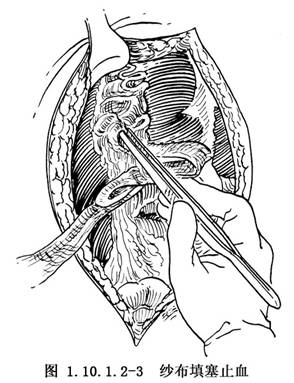
4.紗布填塞止血 在肝臟嚴重損傷,病人危急的情況下,已不允許採用其他處理方法時,可應用此法。即先將大網膜覆蓋於創面,然後用幹紗墊或大塊凡士林紗布緊密填塞於肝破裂處,壓迫止血。另一端自腹壁切口或另行戳口引出體外,固定於腹壁(圖1.10.1.2-3)。
5.肝損傷處放置雙套管引流。
12 術中注意要點
1.近年來多認爲肝創口內使用止血劑效果不好,特別不宜用於深部裂傷,以免妨礙傷處引流,增加感染和繼發出血的機會,應儘可能避免使用。
2.應用紗墊、凡士林紗條填塞,雖然可以達到止血目的,但它們是不能吸收的異物,刺激性大,更由於壓迫臨近組織,易造成局部缺血、壞死和粘連。同時創面引流也不通暢,常在術後引起感染和繼發出血。因此,非十分必要,不宜使用。
13 術後處理
肝填塞縫合術術後做如下處理:
1.使用不吸收材料填塞後感染率高,應及早於24~72h取出。若由於肝外傷患者在短期內病情尚不穩定,不適合過早取出填塞物,可延至填塞後3~5d開始逐步拔除。此外,在拔除填塞物時可造成繼發性出血。術後3~4d,可將紗墊逐漸向外撥出並剪短,術後7~10d全部取出。
2.注意血壓和脈搏的變化,如無其他合併傷,血壓平穩後可取半臥位。但嚴重的肝損傷,術後發生休克的機會較多,術後48h內,仍須注意抗休克治療。
3.肝臟手術後,易發生水與電解質紊亂,應及時測定血鉀、鈉、氯和CO2結合力,及時補充足夠量的水和電解質。
4.注意糾正出血傾向 肝創傷後凝血酶原和第Ⅶ因子均比正常降低約40%。此外,纖維蛋白原和血小板亦有所減少。故術後給以新鮮血液、維生素K和其他止血藥物非常必要。
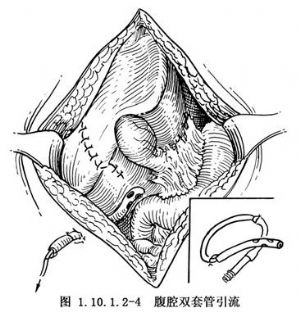
5.保持腹腔引流通暢 肝臟術後的引流是治療中極爲重要的環節,在術後護理中務必保證雙套管負壓吸引通暢並不能脫落。否則,常因引流不暢或引流管過早脫落,而腹腔內未達到充分引流,發生膈下或肝下化膿性感染。腹腔引流一般在術後3~5d拔除。若有膽汁外溢時,需持續雙套管負壓吸引(圖1.10.1.2-4)。T形管引流可於手術後2周左右造影后拔除,如遇膽瘻發生可適當延長拔管時間。
6.肝損傷後,機體對細菌及其毒素的抵抗力顯著降低,故不論細菌污染的程度和創傷的性質如何,都應當給予抗生素,尤以廣譜抗生素爲宜。