3 概述
肛管、直腸周圍軟組織內或其周圍間隙內發生急性化膿性感染,並形成膿腫,稱爲肛管、直腸周圍膿腫。
肛管直腸周圍膿腫的特點是易自行破潰,或在手術切開引流後易形成肛瘻。是常見的肛管直腸疾病,也是肛管、直腸炎症病理過程的急性期,肛瘻是其慢性期。
肛管直腸周圍膿腫常見的致病菌有大腸埃希桿菌、金黃色葡萄球菌、鏈球菌和綠膿桿菌,偶有厭氧性細菌和結核桿菌,常是多種病菌混合感染。值得注意的是若膿液培養爲大腸埃希桿菌或厭氧菌,則感染多來自直腸,術後多有肛瘻形成,常需再次手術,Eykyn報道佔31%(表1)。若培養爲金黃色葡萄球菌,則感染多來自皮膚,術後發生肛瘻的機會減少,很少需要再次手術。因此術中引流未找到內口時,細菌培養結果可作爲預後的參考。

約99%的肛管直腸周圍膿腫的發生與肛腺感染化膿有關。有些病竈其感染並不來源於肛腺,如有些肛管直腸周圍膿腫可直接來源於肛裂、血栓性外痔破裂、脫垂性血栓性內痔、內痔或直腸脫垂藥物注射後,也可來源於肛周皮膚感染、敗血症、血液疾患或直接外傷,少數病例還可來源於結核、潰瘍性結腸炎或克羅恩病等。
肛管直腸周圍感染可分爲3個階段:①肛腺感染階段;②肛管直腸周圍膿腫階段;③肛瘻形成階段。
肛管直腸周圍膿腫的一般表現是,患者先感肛門處墜脹痛或刺痛,可捫及一硬塊,壓痛,繼之疼痛加重,痛性腫塊增大,並可出現畏寒、發熱。在3~5天后局部可形成膿腫。低位膿腫局部症狀重而全身症狀輕;高位膿腫全身症狀重而局部症狀輕。膿腫可自行向肛管直腸內破潰自發排出膿液,排膿後疼痛緩解,全身症狀好轉或消失。形成肛瘻以後膿腫可反覆發作。
肛管直腸周圍膿腫擴張到坐骨直腸窩時,易與血栓性外痔相混淆,應注意鑑別。
肛周感染除非是早期,否則一般治療難以奏效。因此手術治療實際上是治療肛周感染的主要手段。手術切開的原則是排出膿液,清除壞死組織,保持引流通暢。不同部位的膿腫,其手術操作不盡相同。非手術治療常採用全身使用抗生素、通便、臥牀休息和局部療法的方法
關於肛管直腸周圍膿腫的預防,要積極防治便祕與腹瀉,及時治療肛隱窩炎和肛乳頭炎,以防止肛周膿腫及肛瘻的形成,及時治療可引起肛周膿腫的全身性疾病,堅持每次排便後坐浴,洗淨肛門,保持肛門部清潔,如感肛門不適或灼熱感,應立即行肛門坐浴並及時就醫診治。
9 流行病學
發生率Keighley(1993)曾綜合分析4位作者報道的初次肛周膿腫1556例的部位(表2): 計肛周膿腫43%~84%;坐骨直腸窩膿腫,16%~30%;括約肌間膿腫0%~21%;黏膜下膿腫0%~6%;肛提肌上膿腫0%~7%。複發性膿腫214例的部位:計肛周膿腫18%~19%;坐骨直腸窩膿腫21%~61%;括約肌間膿腫18%~44%;黏膜下膿腫爲0%;肛提肌上膿腫2%~10%。以上資料說明初次膿腫以肛周膿腫最多見,其次爲坐骨直腸窩膿腫及括約肌間膿腫。而複發性膿腫則以坐骨直腸窩膿腫及括約肌間膿腫多見,而肛周膿腫復發少見,<19%。
10 病因
約99%的肛管直腸周圍膿腫的發生與肛腺感染化膿有關。正常肛腺大部分位於肛門內外括約肌之間,開口位於肛隱窩。當糞便和細菌通過開口進入肛腺時可引發肛竇炎及肛腺炎症,這些炎症可擴散到肛管直腸周圍組織形成肛周膿腫。肛管直腸周圍存在的各間隙通常由脂肪組織和淋巴組織填充,組織疏鬆,感染時膿腫多發生在這些間隙。其他的病因還包括損傷、異物、直腸炎、皮膚疾病等。
但應指出有些病竈其感染並不來源於肛腺,如有些肛管直腸周圍膿腫可直接來源於肛裂、血栓性外痔破裂、脫垂性血栓性內痔、內痔或直腸脫垂藥物注射後,也可來源於肛周皮膚感染、敗血症、血液疾患或直接外傷,少數病例還可來源於結核、潰瘍性結腸炎或克羅恩病等。
11 發病機制
11.1 病理
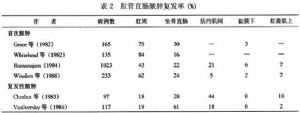
肛管直腸周圍感染可分爲3個階段:①肛腺感染階段;②肛管直腸周圍膿腫階段;③肛瘻形成階段(圖1)。
肛腺感染後在內外括約肌之間生成膿腫,然後沿聯合纖維向各方面蔓延,發生各類膿腫。向下達肛周皮下形成肛周皮下膿腫;向內至肛管皮下組織內形成膿腫或破潰;向外穿過外括約肌至坐骨直腸窩形成坐骨直腸窩膿腫,有時繼續向上穿過肛提肌形成骨盆直腸間隙膿腫。膿腫可圍繞肛管及直腸的下部由一側蔓延到另一側形成馬蹄形膿腫(圖2)。

11.2 分類
(1)按感染病菌分類:①非特異性肛周膿腫:由大腸埃希桿菌、厭氧菌等混合感染引起;②特異性感染:臨牀較爲少見,以結核性膿腫爲主。
(2)按膿腫部位分類:①肛提肌下膿腫(低位膿腫):包括肛周皮下膿腫、坐骨直腸間隙膿腫、低位馬蹄形膿腫等;②肛提肌上膿腫(高位膿腫):包括骨盆直腸間隙膿腫、直腸後間隙膿腫和高位馬蹄形膿腫等(圖3)。

(3)按膿腫的最後結局分類: Eisenhammer(1978)將肛管直腸周圍膿腫分成瘻管性膿腫及非瘻管性膿腫2大類。①非瘻管性膿腫:凡與肛竇、肛腺無關,最終不殘留肛瘻者,均屬非瘻管性膿腫;②瘻管性膿腫:即爲經肛竇、肛腺感染而致,最後遺留肛瘻者(圖4)。

12 肛管直腸周圍膿腫的臨牀表現
肛管直腸周圍膿腫的一般表現是,患者先感肛門處墜脹痛或刺痛,可捫及一硬塊,壓痛,繼之疼痛加重,痛性腫塊增大,並可出現畏寒、發熱。在3~5天后局部可形成膿腫。低位膿腫局部症狀重而全身症狀輕;高位膿腫全身症狀重而局部症狀輕。膿腫可自行向肛管直腸內破潰自發排出膿液,排膿後疼痛緩解,全身症狀好轉或消失。形成肛瘻以後膿腫可反覆發作。
12.1 肛周皮下膿腫
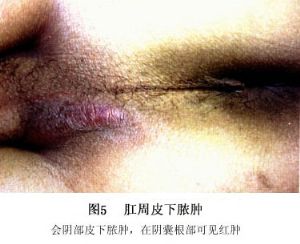
佔肛管直腸周圍膿腫的40%~45%,位於肛門、肛管下部的皮下組織內,上方由筋膜與坐骨直腸間隙分隔。多發生於肛門後側方。肛門區腫脹疼痛是本病的主要症狀。檢查時可見局部紅腫,壓痛及痛性硬塊,化膿後有波動感,自行穿破者可見破口及膿液(圖5)。本病診斷較易,如疑有膿腫形成,作穿刺即可證實。
12.2 坐骨直腸窩膿腫
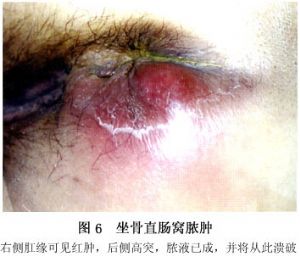
佔肛管直腸周圍膿腫的15%~25%,位於坐骨直腸窩內。坐骨直腸間隙呈楔形,在肛提肌與坐骨之間,底向下是肛門和坐骨結節之間的皮膚,尖向上在閉孔內肌筋膜與肛提肌的膜連接處。炎症初起時常覺肛門部不適或微痛,繼之出現全身症狀,如頭痛、體溫升高、脈搏加快、畏寒等,同時局部疼痛加重,坐臥不安,排便時疼痛尤重。有排尿困難,裏急後重。查體時可見肛門旁腫脹,皮膚紫紅變硬,指診可捫及坐骨直腸窩飽滿隆起、觸痛。早期作坐骨直腸窩穿刺是發現膿腫的最簡單有效辦法(圖6)。
12.3 骨盆直腸間隙膿腫
約佔肛管直腸周圍膿腫的2.5%~9%,骨盆直腸間隙位於盆腔內,下爲肛提肌,上爲盆腔腹膜,後有直腸和側韌帶。前方男爲膀胱和前列腺,女爲子宮和闊韌帶。膿腫發生後主要表現爲全身中毒症狀,肛門局部表現不明顯,指診在肛提肌上方可摸到腫脹和觸痛。由於感染位置較深,早期診斷不易,故對全身性感染中毒症狀,乃至感染性休克而找不到病竈者要考慮本病可能,B超或CT檢查可幫助診斷。
12.4 馬蹄形膿腫
馬蹄形膿腫是在肛門、肛管後方及兩側蔓延的膿腫,多數在後方,由後中肛腺感染所致或一側膿腫向對側蔓延所致,可分爲高位馬蹄形膿腫和低位馬蹄形膿腫。臨牀表現除全身感染症狀外,局部表現爲肛管後方腫脹及觸痛,後期破潰流膿。
14 輔助檢查
1.肛管超聲(AUS)檢查:對複雜的肛周膿性疾病,臨牀無法明確的膿腫,可用肛管超聲檢查,有助於確定膿腫和瘻與括約肌的解剖關係,偶爾還能識別內口。
3.穿刺抽吸。
4.排糞造影:可以顯示膿腫、瘻管的部位、數量、深度、大小、形態和走向(圖7)。

15 診斷
1.臨牀症狀:肛周持續性劇痛、受壓或咳嗽時加重;可有全身乏力、發熱等感染表現。
2.體徵:肛旁皮膚有明顯紅斑,伴硬結和觸痛,可以波動感,爲肛周膿腫;直腸指診,患側有壓痛性腫塊爲坐骨直腸窩膿腫;直腸上部的前側壁外有壓痛、隆起爲骨盆直腸膿腫;直腸指診在直腸後壁有壓痛、隆起和波動感,爲直腸後壁膿腫。高位肌間膿腫,肛周外觀無特殊,直腸指診在肛管上端或下端捫及表面光滑、卵圓形、邊緣整齊、質硬、壓痛的腫塊,或有波動者爲高位肌間膿腫。
17 肛管直腸周圍膿腫的治療
17.1 非手術治療
(1)全身使用抗生素:主要針對革蘭陰性桿菌和厭氧菌。一般使用氨基糖苷類和青黴素類加甲硝唑或林可黴素,後二者對厭氧菌的療效較好。
17.2 手術治療
肛周感染除非是早期,否則一般治療難以奏效。因此手術治療實際上是治療肛周感染的主要手段。有學者認爲手術切開對治療肛周感染並不存在時機問題,因爲切開不僅僅可以排出膿液,還可以對並不完全化膿的化膿性感染有減壓引流作用,有利於炎症的消除。也有學者對時機問題作出這樣評價,認爲多半是治療醫師對本病診斷不清和手術切開技術沒有把握的託詞而已。喻德洪等認爲所謂時機問題實際上還是存在的,這是因爲並非所有肛周感染一旦發生就需手術切開,這裏還有個體化問題。以下幾點可作爲手術切開時的參考:①感染症狀持續2~3天經治療無好轉或進一步加重,此時膿腫往往已開始形成,即使無波動感也應考慮切開;②經穿刺抽出膿液者;③感染處有波動感者;④深部膿腫B超或CT提示有液化者。
手術切開的原則是排出膿液,清除壞死組織,保持引流通暢。不同部位的膿腫,其手術操作不盡相同。
(1)肛周皮下膿腫:切開方式有2種,可在局部麻醉下進行。①單純膿腫,做放射狀切口,排出膿液,沖洗膿腔,示指伸入膿腔分離間隙,最後放置碘仿或凡士林紗布條作引流(圖8);②膿腫與肛隱窩相通,膿腫切開後應用探針仔細尋找內口,敞開引流,如內口較深可同時行掛線治療(圖9)。


(2)坐骨直腸窩膿腫:手術一般在骶麻下進行,穿刺抽得膿液後,距肛門約2.5cm作一前後方向的切口,切口要求有足夠的長度,伸入示指分離膿腔間隔,置油紗布條引流(圖10)。

(3)骨盆直腸間隙膿腫:手術切口如同坐骨直腸窩膿腫,術者用彎血管鉗經坐骨直腸間隙穿過肛提肌進入膿腔,手指分開肛提肌纖維,膿腔內置入膠管引流。也可採用直腸內徑路,用窺器顯露膿腫部腸壁並切開,置入蕈狀導尿管。術後用抗生素液沖洗膿腔,3~5天后拔除引流管(圖11)。
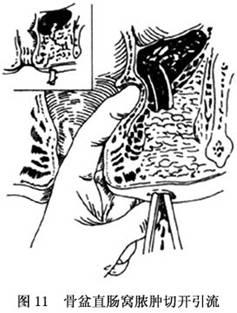
肛管直腸周圍膿腫的治療在於早期切開引流,這是控制感染及減少肛瘻形成的關鍵。術中注意:①定位要準確:一般在膿腫切開引流前應先穿刺,抽出膿液後,再行切開引流。②切口:淺部膿腫行放射狀切口,深部膿腫行直切口,避免損傷括約肌。③引流要徹底:切開膿腫後要用手指去探查膿腔,分開膿腫內的纖維間隔,以利引流。④預防肛瘻形成:術中應仔細尋找有無內口,即原發性肛隱窩,若能同時切開,常可防止肛瘻形成,但此方法應限於有經驗的醫生進行。⑤術中應行膿液培養,協助判斷有無肛瘻,若爲白色葡萄球菌,肛瘻機會極少,若爲大腸埃希桿菌及混合感染,則肛瘻機會多。對複雜的肛周化膿性疾病,臨牀無法明確的膿腫,可用肛管超聲(AUS)檢查,有助於確定膿腫和瘻與括約肌的解剖關係,偶爾還能識別內口。Ferguson醫院(1987~1990)對24例術前診斷爲直腸周圍膿腫和瘻者,術中採用AUS檢查,採用的儀器爲焦距2~5cm的7MHz的肛內超聲儀。24例中術中發現19例直腸周圍膿腫,其中12例(63%)AUS提供了膿腔與括約肌之間的關係,都經手術證實。5例AUS未發現有膿腫,其後在麻醉下檢查也未發現。說明AUS對複雜的肛周感染,提供了重要的輔助手段。
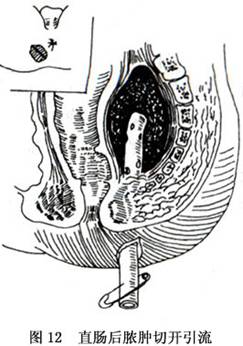
(4)直腸後膿腫:切開引流與坐骨直腸窩膿腫基本相同,但其切口更偏向後方。經皮膚穿刺抽出膿液後,用彎血管鉗經切口向直腸後方插入膿腔排淨膿液。沖洗膿腔後置橡皮管或捲菸引流(圖12)。
(5)高位肌間膿腫:在腰麻或骶麻下,用兩葉張開式肛門鏡顯露膿腫,一般不直接在膿腫處切開引流,以防出血。最好在齒狀線上先找到內口,然後自內口處插入一有槽探針,向上約2~2.5cm,自黏膜外穿出;再用另一細探針,一端先繫緊兩根粗絲線,沿有槽探針處進入,用該絲線將兩側的黏膜及肌層結紮,這可致組織壞死。約4~5天膿腫完全開放(圖13)。若內口未找到,則在膿腫下端黏膜處作一小的刺傷,然後用上法切開。若膿腫已破裂,開口能容納一指尖,常已達到引流目的,若開口小則需擴大引流。
