7 概述
腹主動脈瘤切除術用於腹主動脈瘤的治療。 腹主動脈瘤幾乎全由動脈粥樣硬化引起,梅毒或真菌感染所致的動脈瘤很少見。內膜增厚、變粗、潰破以及中膜的退行性變,使動脈壁不能耐受血流的不斷衝擊而逐漸膨脹、凸出,形成動脈瘤。瘤腔內多有血栓形成。一般累及腎動脈平面以下到分叉部的腹主動脈,有時也波及到髂總動脈。病人可全無症狀,也可有腹部脹滿、隱痛等主訴,有的自己發現搏動性包塊。病變呈進展性,有自發破裂趨勢,一旦破裂,只有少數病人能夠獲救。病人多爲50歲以上的中老年人,常伴有高血壓及冠心病。X線平片和B型超聲有助於診斷,但更有價值的是CT和血管造影。CT能準確測出動脈瘤的大小;數字減影血管造影則能明確血管瘤與腎動脈的關係、髂動脈與其他內臟血管有無受累以及腸繫膜下動脈的供血情況。手術是惟一有效的治療。動脈瘤切除及腹主動脈-髂動脈或腹主動脈-股動脈架橋是公認的標準術式。
8 適應症
原則上所有情況良好的腹主動脈瘤病人都應手術。瘤體越大,破裂的危險性越大,對有症狀者或高血壓病人尤其如此。據報道動脈瘤直徑<6cm者,50%能活過5年;≥6cm者則只有6%。6cm直徑的腹主動脈瘤,每年有10%發生破裂。瘤體<5cm發生破裂也並不少見,因此儘早手術是明智之舉。但另一方面,腹主動脈瘤切除是頗具風險的手術,術中對腹主動脈的阻斷和開放,會引起血流動力學的明顯改變,而病人大都有某種或幾種基礎疾病,有的還相當嚴重。在已知的高危因素中,心臟疾病名列首位,包括不穩定心絞痛、充血性心力衰竭和近期心肌梗死史;其次是呼吸系統疾病(呼吸困難、需間斷吸氧)和腎功不全(肌酐>265μmol/L即3mg/dl、依賴透析治療)。年齡則是比較次要的因素。決定是否施行手術,必須先對病人進行深入檢查,掌握血管瘤和臟器功能兩個方面的詳盡資料,在此基礎上認真權衡動脈瘤破裂和手術究竟哪個危險更大,慎重作出決斷。按目前的水平,手術病死率約爲5%,併發心肌梗死是主要死因。
10 術前準備
1.積極治療基礎疾病,尤其是心、肺、腎的疾病,使病人以儘可能好的狀態迎接手術。
2.術前禁菸1個月以上。指導病人進行深呼吸鍛鍊,術後間斷深呼吸對減少肺不張和其他呼吸系統併發症有很大幫助。
3.備足血液(1500~2000ml)。
4.手術前12h內靜脈輸注晶體平衡液1000~1500ml。
6.安放胃管、尿管。
11 麻醉和體位
採用氣管插管全身麻醉。至少建立兩個靜脈通道,其中一個是腔靜脈插管以便監測中心靜脈壓。對高危病人最好插入Swan-Ganz漂浮導管,隨時監測右房壓、肺動脈嵌入壓和心排出量;同時插入橈動脈導管以監視動脈血壓與血氣分析。病人採平臥位。
12 手術步驟
12.1 1.切口
腹部正中切口,從劍突到恥骨聯合(圖1.17.10.3-1)。

12.2 2.顯露動脈瘤
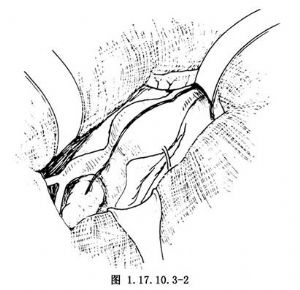
全面探查後,將全部小腸用溼紗墊裹好,擋向右上方(部分置於腹腔外),橫結腸牽向上方,從屈氏韌帶開始向下到骶岬下方剪開後腹膜,並將其向兩側遊離,顯露動脈瘤及兩側髂動脈(圖1.17.10.3-2)。
12.3 3.解剖動脈瘤近段腹主動脈
遊離十二指腸第3、4段並將其與腸繫膜上靜脈適當分離,以便向右上方進一步牽開。緊貼腹主動脈外膜銳性加鈍性向上解剖,直到左腎靜脈,將其與腹主動脈分開並向上方推開,爲此可以將左側精索內靜脈切斷。遊離該段主動脈兩邊的側後方,使主動脈能從脊柱向前方捏起,但不必做環形遊離以免引起腰動靜脈撕裂出血(圖1.17.10.3-3)。

從動脈瘤發出的腸繫膜下動脈多數已嚴重狹窄或閉塞,可以從根部切斷結紮。但少數情況例外,切斷後需重新植回,腸繫膜下動脈的處理:爲顯露和解剖腹主動脈,一般需切斷腸繫膜下動脈(IMA),通常並不會引起左半結腸缺血。但如術前動脈造影發現IMA粗大紆曲,而腸繫膜上動脈有供血不足表現,則有可能需要將切斷的IMA重新植回。手術探查時可試行阻斷IMA,觀察左結腸血運有無障礙,術中多普勒檢測對此很有幫助。初步判斷需重新植入者,應將IMA根部一圈主動脈壁剜出使與IMA連成一體呈喇叭口狀。主動脈上缺口予以縫閉。此時可試行開放IMA阻斷鉗,若有足量回血,則IMA無需再植,將其結紮即可。否則,在架橋完成後將其植入於人造血管上(圖1.17.10.3-4)。所幸這種情況很少見。

12.4 4.顯露髂總動靜脈
找到輸尿管並予以保護,適當分離髂總動脈使能被術者手指捏起(以保證阻斷鉗能到位不至滑脫),但不做全周徑分離。
靜注肝素100U/kg使病人肝素化。用無損傷鉗先後阻斷雙側髂總動脈及腹主動脈(圖1.17.10.3-5)。先阻斷遠側是爲了防止近端鉗夾時內膜硬化斑塊或血栓脫落造成下肢動脈栓塞。

12.5 5.部分切開動脈瘤壁
最好用電刀,順正中線縱行切開外膜和中膜,儘量先不切進瘤腔。上端到達瘤體與正常動脈交界處停止,改做一橫行切口使其成T形。該橫切口約佔周徑的40%~50%。如兩髂總動脈並未受累,可在分叉上做同樣的T形切口,準備與移植的單管人造血管遠端吻合。但約半數病例髂總動脈有不同程度受累,需延長切口將其打開。
用刀柄剝離瘤體。剝離平面可在中、內膜之間,也可在內膜和與之粘着的機化血栓之間進行(圖1.17.10.3-6)。

12.6 6.進入到瘤腔
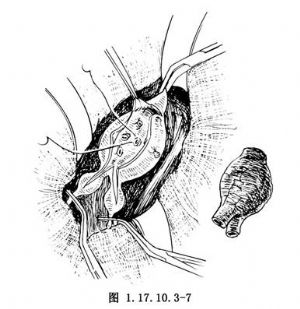
剝離到一定範圍,便可進入到瘤腔,此時鮮血涌出。立即順原切口將動脈瘤壁全長剪透,迅速清除瘤內血栓和增厚硬脆的內膜。腰動脈大多已閉塞,未閉塞者可用4-0不吸收線做“8”字縫合止血。若在顯露動脈瘤過程中未曾找到腸繫膜下動脈,此時可以從腔內壁認出並予以縫閉(圖1.17.10.3-7)。
12.7 7.滌綸血管預凝處理
12.8 8.做近端吻合
先將人字形滌綸血管的粗臂按需要剪短(通血後人造血管會顯著展長,修剪時要在拉長的狀態下剪斷)。由於主動脈後壁並未切斷,須認準正常動脈壁與動脈瘤之間的邊界(一般不難)。用3-0雙針線將此邊緣中點與滌綸血管後壁正中做1針外翻縫合,打結。然後用這兩根針線分別向兩側做連續外翻縫合(圖1.17.10.3-8)。連續縫線轉向前壁,繼續進行直到與對側線會合,最後兩線互相打結(圖1.17.10.3-9)。


12.9 9.檢查吻合口密封性
血管鉗夾閉人造血管遠端,慢慢鬆開腹主動脈的阻斷鉗,人造血管即時充盈。如吻合口有明顯漏血,做單純縫合或褥式縫合修補(圖1.17.10.3-10)。小的漏血可通過短暫壓迫解決。確認不漏血後,將靠近吻合口的人造血管阻斷,同時開放遠端阻斷鉗,將人造血管腔內血液排空吸淨。

12.10 10.做遠端吻合
若條件許可在主動脈分叉上方做吻合,操作比較容易。但需事先仔細檢查擬吻合處血管後壁狀況,如有內膜硬化斑塊需將其剔除,然後判斷該處是否能牢靠縫合。吻合方法與近端吻合相同(圖1.17.10.3-11)。

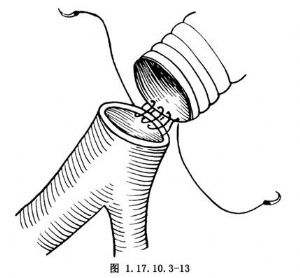
若髂總動脈近段受累而遠段完好,則用人字形滌綸血管的細臂與其做端-端或端-側吻合(圖1.17.10.3-12)。若整個髂總動脈受累而髂外動脈完好,也可與髂外動脈吻合。血管吻合時,注意從內膜進針,從外膜出針而不是相反,以防將容易剝離的病變內膜挑起(圖1.17.10.3-13)。

遠端吻合口最後1針打結之前,要分別開放近遠端阻斷鉗以便排出人造血管中的空氣和血凝塊。打結後,還要檢查是否漏血,參見“腹主動脈-髂動脈架橋術及腹主動脈-股動脈架橋術”。確認不漏血後,在人造血管分叉下夾閉對側細臂,除去同側諸阻斷鉗,恢復該下肢血供。
當髂動脈因病變廣泛不能用於吻合時,只能向股動脈架橋。爲此:①縫閉髂總動脈斷端;②於股三角做切口,顯露股動脈;③沿髂外動脈前方做腹膜外隧道,將人造血管引向股三角部(圖1.17.10.3-14);④與股動脈行端-側吻合(圖1.17.10.3-15),細節參見“腹主動脈-髂動脈架橋術及腹主動脈-股動脈架橋術”。


12.11 11.關閉後腹膜與動脈瘤囊壁
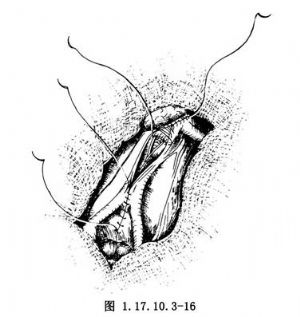
爲防止發生動脈腸道瘻,人造血管尤其是吻合口必須妥爲覆蓋,與十二指腸及小腸隔開。動脈瘤囊壁徹底止血後,包繞縫合於滌綸血管之外。如囊壁有富餘,可做重疊縫合,不必再修剪以免需重新止血。也可把後腹膜及囊壁一道縫合,爲此先從上端開始,用腸線連續縫合後腹膜裂口。到達吻合口水平時,帶上囊壁一起縫合(圖1.17.10.3-16)。注意在縫囊壁上緣時,需帶上吻合口近端血管的外膜一針,使吻合口的覆蓋更加可靠(圖1.17.10.3-17)。

12.12 12.動脈瘤上界甚高,接近腎動脈開口水平,無法在通常位置安放阻斷鉗和完成吻合的解決辦法
偶可遇到動脈瘤上界甚高,接近腎動脈開口水平,無法在通常位置安放阻斷鉗和完成吻合。較簡單的解決方法有:①在膈肌裂孔處阻斷腹主動脈(見腎靜脈平面以下的下腔靜脈損傷修補術),鉗夾兩側腎動脈並分別將帶囊導管插入腹腔動脈及腸繫膜上動脈,向囊內注水以阻斷逆行血流,便可完成動瘤切除和吻合。②將大號帶囊導管穿過人造血管插入腹主動脈到腎動脈開口水平,使充盈後的水囊同時阻斷腹主動脈和兩側腎動脈,爲完成後續操作提供條件(圖1.17.10.3-18)。常溫下阻斷內臟動脈30min不至帶來明顯不良後果。更高位的腹主動脈瘤則需通過大胸腹聯合切口,從左側腹膜後途徑進入,並重建腹腔動脈、腸繫膜上動脈及腎動脈開口。

13 術中注意要點
1.手術的成功有賴於麻醉師與手術者的密切配合。持續監護必不可少。在阻斷腹主動脈時要採取措施不使血壓驟然上升太多,必要時可給予硝普鈉加以控制。開放阻斷鉗恢復血流時要防止血壓急劇下降,必要時採取間斷開放的辦法,在10min內逐步達到完全開放。在整個手術過程中要全力維持肺動脈嵌入壓基本穩定,充分給氧,防止心肌缺血。
2.顯露必須充分,才能應付各種困難情況。但又不要進行多餘的解剖遊離以減少創傷和失血。
3.做近端吻合時,後壁必須縫得夠深,縫住全層,否則容易撕脫內膜造成漏血。從後壁向前壁縫合時,要注意嚴縫轉角處。
5.術中最好進行自家輸血,減少輸庫存血。