2 基本信息
《兒童急性感染性腹瀉病診療規範(2020年版)》由國家衛生健康委辦公廳、國家中醫藥局辦公室於2020年9月7日
3 發佈通知
關於印發兒童急性感染性腹瀉病診療規範(2020年版)的通知
國衛辦醫函〔2020〕762號
各省、自治區、直轄市及新疆生產建設兵團衛生健康委、中醫藥管理局:
爲進一步規範兒童急性感染性腹瀉病診療,提高腹瀉病治療中抗菌藥物使用水平,保障兒童健康,國家衛生健康委、國家中醫藥局委託國家兒童醫學中心(北京)牽頭組織專家制定了《兒童急性感染性腹瀉病診療規範(2020年版)》(可在國家衛生健康委網站醫政醫管欄目下載)。現印發給你們,請參照執行。
附件:
國家衛生健康委辦公廳 國家中醫藥局辦公室
2020年9月7日
4 全文
腹瀉病是多種病原、多種因素引起的以大便次數增多和大便性狀改變爲特點的一組疾病。急性感染性腹瀉病指病程在2周以內、由病原微生物感染引起的腹瀉病。急性感染性腹瀉病發病率高、流行廣泛,嚴重危害兒童健康。近年來,隨着發展中國家口服補液鹽(ORS)的廣泛應用、母乳餵養率提高、營養和衛生保健措施改善,該病致死率明顯降低,但仍是我國兒童常見病及5歲以下兒童的主要死亡原因之一。目前,在治療過程中還存在抗菌藥物應用不合理和過多經靜脈補液等問題。爲此,國家衛生健康委員會、國家中醫藥管理局組織相關學科專家,結合我國國情,制定了《兒童急性感染性腹瀉病診療規範(2020年版)》,以進一步提高我國兒童急性感染性腹瀉病的診治水平。
4.1 一、主要病原體
病原包括病毒、細菌、真菌和寄生蟲(見附表1),其中以病毒感染,尤其是輪狀病毒感染最爲常見。
4.2 二、臨牀表現
4.2.1 (一)共同臨牀表現。
1.消化道症狀。大便性狀改變,如稀糊便、水樣便、黏液便、膿血便;大便次數增多,每日3次以上,甚至10~20次/日;可有噁心、嘔吐、腹痛、腹脹、食慾不振等。
2.全身症狀。如發熱、煩躁、精神萎靡、嗜睡,甚至驚厥、昏迷、休克,可伴有心、腦、肝、腎等其他器官系統受累表現。
3.水、電解質及酸鹼平衡紊亂。包括不同程度的脫水、代謝性酸中毒、低鉀血癥、低鈉或高鈉血癥,也可有低鈣血癥、低鎂血癥。
(1)脫水。依據丟失體液量、精神狀態、皮膚彈性、黏膜、前囟、眼窩、肢端、尿量、脈搏及血壓的情況進行脫水程度的評估,脫水程度分爲輕度、中度、重度(見附表2)。根據血清鈉水平分爲等滲性脫水(130~150mmol/L)、低滲性脫水(<130mmol/L)和高滲性脫水(>150mmol/L),以前兩者多見。
(2)代謝性酸中毒。表現爲呼吸深快、頻繁嘔吐、精神萎靡、嗜睡,甚至昏迷等。
(3)低鈉和高鈉血癥。可有噁心、嘔吐、精神萎靡、乏力,嚴重者可出現意識障礙、驚厥發作等。
(5)低鈣血癥和低鎂血癥。主要表現爲手足搐搦和驚厥,營養不良患兒更易發生。脫水、酸中毒糾正過程中或糾正後出現上述表現時,應考慮低鈣血癥可能。補鈣治療無效時應考慮低鎂血癥。
4.2.2 (二)常見病原體所致急性感染性腹瀉病的臨牀特點。
(見附表3)
4.3 三、輔助檢查
4.3.1 (一)糞便常規。
爲急性感染性腹瀉病的常規檢查。霍亂弧菌感染時,暗視野顯微鏡檢查可見呈流星樣運動的弧菌。阿米巴原蟲感染時,鏡下可見含紅細胞的溶組織內阿米巴滋養體。真菌感染時,大便塗片可見孢子、菌絲。
4.3.2 (二)糞便細菌培養。
黏液膿血便或大便鏡檢有較多白細胞者,應行糞便細菌培養;出現急性水樣便的免疫功能正常患兒無需常規行糞便培養。
4.3.3 (三)其他病原學檢測方法。
如酶免疫分析、直接免疫熒光分析、核酸擴增技術或分子序列分析檢測等。(常用病原學檢測方法見附表4)
4.3.4 (四)血培養。
以下情況應做血培養檢查:疑似膿毒症或腸源性發熱;有全身感染中毒症狀;原發或繼發免疫功能低下;3個月以下嬰兒;有某些高危因素如溶血性貧血、到過腸源性發熱疫區旅遊或接觸過來自疫區、患不明原因發熱性疾病的旅遊者。
4.3.5 (五)其他。
如血常規、血生化、血氣分析及心電圖等。意識改變或驚厥患兒除檢測血糖和電解質外,可酌情完成腦脊液、頭顱CT或MRI檢查。有急腹症表現者,應行腹部B超和/或腹部立位片等檢查。
4.4 四、診斷
病程2周以內,大便性狀改變,大便次數比平時增多,即可診斷急性腹瀉病,有發熱等感染表現者,應首先考慮急性感染性腹瀉病。根據大便性狀和鏡檢所見,結合發病季節、年齡以及流行情況可初步估計病因,病原學檢查可協助明確致病原。需同時完善血氣分析和血生化,評估有無脫水及其程度、性質,以及有無酸鹼失衡和電解質紊亂。
4.5 五、鑑別診斷
4.5.1 (一)水樣便鑑別。
1.導致小腸消化吸收功能障礙的疾病。如乳糖酶缺乏、葡萄糖-半乳糖吸收不良、失氯性腹瀉、原發性膽汁酸吸收不良等,可根據不同疾病特點選擇大便酸鹼度、還原糖試驗、大便鉀、鈉及氯離子測定、基因檢測等檢查方法加以鑑別。
2.食物蛋白誘導的腸病。最常見過敏原是牛奶蛋白、大豆、雞蛋等。症狀多在1歲內出現,表現爲攝入可疑食物數天後出現嘔吐、腹瀉,水樣便爲主,可伴有貧血、低蛋白血症、維生素K缺乏等。迴避可疑食物症狀緩解,攝入可疑食物後症狀重現可考慮本病,食物激發試驗和小腸黏膜活檢對診斷有幫助。
4.5.2 (二)膿血便鑑別。
常由各種侵襲性病原感染所致,僅憑臨牀表現難以區別,應進行大便病原檢測。還需與下列疾病鑑別。
4.5.2.1 1.急性壞死性小腸結腸炎。
中毒症狀重,高熱,嘔吐,大便初爲水樣便,繼而轉爲暗紅色、果醬樣或赤豆湯樣血便,腹脹重,常伴休克。腹平片和腹部B超可見小腸侷限性充氣擴張、腸間隙增寬、腸壁積氣等。
4.5.2.2 2.食物蛋白誘導的直腸結腸炎。
多見於純母乳餵養的6個月以內嬰兒。主要表現爲腹瀉,大便性狀多變,可呈稀便或稀糊便,常見黏液便和血便。患兒一般狀態好,腹部觸診無陽性發現。迴避可疑食物症狀好轉,重新進食可疑食物後症狀反覆者應高度懷疑,食物激發試驗有助於確診。
4.5.2.3 3.食物蛋白誘導的小腸結腸炎綜合徵。
常見過敏原是牛奶蛋白、雞蛋、大豆等。嘔吐、腹瀉是常見臨牀表現,呈水樣便或稀便,如病變累及結腸可出現血便。急性發作患兒,嘔吐出現在攝入食物後4小時內,24小時內可有腹瀉,重者可有不同程度脫水。容易誤診爲急性感染性腹瀉病。迴避可疑食物症狀緩解、攝入可疑食物後症狀重現可考慮本病,食物激發試驗有助於診斷。
4.5.2.4 4.炎症性腸病。
是一組原因尚不清楚的非特異性慢性腸道炎症性疾病,包括潰瘍性結腸炎、克羅恩病,主要表現爲腹瀉,多爲粘液血便,伴腹痛、體重減輕、發熱、貧血、生長發育遲緩等全身表現。部分伴有關節病變、虹膜睫狀體炎、結節性紅斑等腸外表現。初發病例易被誤診爲急性感染性腹瀉病,需綜合病史、體檢、內鏡、影像學及病理學檢查明確診斷。
4.6 六、病情嚴重程度評估和入院標準
4.6.1 (一)病情嚴重程度評估。
2.中型。胃腸道症狀較重,並出現輕、中度脫水和/或有全身中毒症狀。
3.重型。胃腸道症狀重,重度脫水和/或有明顯的全身中毒症狀。
4.6.2 (二)入院標準。
經口服補液治療失敗,伴中重度脫水、電解質紊亂、酸中毒和/或全身感染中毒症狀重、休克,有消化道外器官或系統受累的患兒應住院治療。
4.7 七、治療
治療原則:預防和糾正脫水、電解質紊亂和酸鹼失衡,繼續適量飲食,合理用藥。
4.7.1 (一)補液治療。
補液方式分爲口服補液、靜脈補液和鼻飼管補液。
4.7.1.1 1.口服補液。
口服補液與靜脈補液同樣有效,是預防和治療輕度、中度脫水的首選方法。目前推薦選擇低滲口服補液鹽(ORSⅢ),配方見附表5。患兒自腹瀉開始就應口服足夠的液體以預防脫水,可予ORSⅢ或米湯加鹽溶液[每500ml加細鹽1.75g(約爲1/2啤酒瓶蓋)]。每次稀便後補充一定量的液體(<6月50ml,6月~2歲100ml,2~10歲150ml,10歲以上兒童按需隨意飲用),直至腹瀉停止。輕至中度脫水:口服補液用量(ml)=體重(kg)×(50~75),4h內分次服完。4h後再次評估脫水情況。以下情況提示口服補液可能失敗,需調整補液方案:①頻繁、大量腹瀉(>10~20ml/kg·h);②頻繁、嚴重嘔吐;③口服補液服用量不足,脫水未糾正;④嚴重腹脹。
4.7.1.2 2.靜脈補液。
適用於重度脫水及不能耐受口服補液的中度脫水患兒、休克或意識改變、口服補液脫水無改善或程度加重、腸梗阻等患兒。靜脈補液的成分、量和滴注持續時間鬚根據脫水程度和性質決定。補液原則爲“先濃後淡,先鹽後糖,先快後慢,見尿補鉀”。
(1)第1個24h的補液。
①確定補液總量。應包括累積丟失、繼續丟失和生理需要三個方面。累積丟失根據脫水程度估算(見附表2);繼續丟失一般爲20~40ml/kg·d;兒童生理需要量按照第一個10kg體重lOOml/kg,第二個10kg50ml/kg,其後20ml/kg補給。第1個24h的補液總量爲輕度脫水90~120ml/kg,中度脫水120~150ml/kg,重度脫水150~180ml/kg。
②確定液體性質。等滲性脫水一般選擇1/2張含鈉液,低滲性脫水一般選擇2/3張含鈉液,高滲性脫水一般選擇1/3~1/5張含鈉液。難以確定脫水性質者先按等滲性脫水處理。脫水一旦糾正,能口服補液的儘早給予ORS口服。常用混合溶液及其簡易配製方法見附表6。
③補液速度。中度脫水無休克表現者,補液總量的1/2在前8~10h內輸入,輸液速度約爲8~12ml/kg·h;剩餘1/2在14~16h內輸入,輸液速度約爲4~6ml/kg·h。重度脫水有休克者首先擴容,可選擇生理鹽水或含鹼的等張糖鹽混合液20ml/kg,30min~60min內快速輸入,若休克未糾正,可再次予10~20ml/kg擴容,一般不超過3次,同時需評估有無導致休克的其他原因。休克糾正後再次評估脫水程度,確定後續補液量和補液速度,原則和方法同前。注意監測血糖,休克糾正後可給予5%~10%含糖液,以避免低血糖。補液過程中密切觀察病情變化,若脫水程度減輕、嘔吐停止,儘早改爲口服補液。
(2)24h後的補液。經第1個24h補液,脫水和電解質及酸鹼平衡紊亂已基本糾正,需要補充繼續丟失量和生理需要量。若能夠口服,則改爲口服補液;若因嘔吐不能口服,則靜脈補液。補充繼續丟失量的原則是“丟多少補多少、隨時丟隨時補”,常用1/2~1/3含鈉液;補充生理需要量用1/4~1/5張含鈉液。這兩部分相加後,於12~24h內勻速補液。
4.7.1.3 3.鼻飼管補液。
推薦應用於無靜脈輸液條件、無嚴重嘔吐的脫水患兒,液體選擇ORSⅢ,初始速度20ml/kg·h,如患兒反覆嘔吐或腹脹,應放慢管飼速度。每1~2h評估脫水情況。有中、重度脫水者應同時儘快建立靜脈通路或轉至上級醫院。
4.7.2 (二)糾正電解質紊亂和酸鹼失衡。
4.7.2.1 1.低鈉血癥。
輕度低鈉血癥多隨脫水的糾正而恢復正常,不需特殊處理。當血鈉<120mmol/L時,可用高滲鹽水如3%NaCl糾正,靜脈每輸入12ml/kg3%NaCl溶液,可提高血鈉10mmol/L,初始可予1/3~1/2劑量,如症狀無緩解,可重複上述劑量。宜緩 慢 靜 脈 滴 注 , 推 薦 速 度 爲 1 ~ 2ml/kg · h 。 所 需 鈉 的mmol=[130-實測血鈉(mmol/L)]×體重(kg)×0.6。在4h內可先補給計算量的1/2~1/3,餘量根據病情演變情況調整。需特別注意:嚴重低鈉血癥時,第1個24h限制血鈉升高超過10mmol/L,隨後每24h血鈉升高<8mmol/L,血鈉糾正幅度過快過大,可導致神經滲透性脫髓鞘。有酸中毒者使用碳酸氫鈉或乳酸鈉時,其中的鈉也應計算在內。
4.7.2.2 2.高鈉血癥。
一般高滲性脫水不需特殊處理,隨脫水糾正血鈉水平可逐漸恢復。嚴重高鈉血癥(血鈉>155mmol/L)時應避免血鈉水平降低過快,以每小時血鈉下降速度≤0.5mmol/L爲宜。
4.7.2.3 3.低鉀血癥。
(1)鼓勵患兒進食含鉀豐富的飲食;
(2)輕者可分次口服10%KCl 100~200mg/kg·d;重者或不能經口服補鉀者,需靜脈補充,時間大於6~8h。注意:①KCl濃度應稀釋到0.15%~0.3%;②含鉀液應緩慢靜脈滴注,禁忌直接靜脈推注,體內缺鉀至少需2~4天才能補足;③有尿後補鉀,少尿、無尿者慎用。④反覆低鉀血癥或低鉀難以糾正者,應注意補鎂治療。
4.7.2.4 4.低鈣和低鎂血癥。
無須常規補充鈣劑和鎂劑。如在治療過程中出現抽搐,應急查血鈣、血鎂等電解質及血糖。血鈣低者可予10%葡萄糖酸鈣0.5ml/kg,最大不超過10ml,10~20min靜脈緩注,必要時重複使用。低鎂血癥者可予25%硫酸鎂,每次0.2ml/kg,每天2~3次,深部肌肉注射,療程2~3天,症狀消失後停藥。嚴重低鎂血癥或深部肌肉注射困難者,可靜脈補充硫酸鎂50~100mg/kg·次,單次最大量不超過2g,25%硫酸鎂用5%葡萄糖稀釋爲2.5%的硫酸鎂溶液緩慢靜點,每次輸注時間不少於2h,可按需重複給藥。靜點過程中需密切監測心率、血壓等生命體徵。
4.7.2.5 5.代謝性酸中毒。
(1)輕、中度代謝性酸中毒經補液治療即可糾正,無需額外補充鹼性藥物。
(2)嚴重代謝性酸中毒需予鹼性液糾酸,劑量計算方法如下:①所需碳酸氫鈉mmol數=(24-實測HCO3ˉ值)×0.3×體重(kg);②所需5%碳酸氫鈉ml數=BE絕對值×0.5×體重(kg)。注意鹼性液一般稀釋成等張含鈉液後分次給予,首次可給計算量的1/2。注意保持氣道通暢以保證CO2的排出,酸中毒糾正後注意補充鉀和鈣。
4.7.3 (三)飲食治療。
急性感染性腹瀉病期間,口服或靜脈補液開始後應儘早給予適宜飲食,不推薦高糖、高脂和高粗纖維食物。嬰幼兒母乳餵養者繼續母乳餵養,配方奶餵養者伴有乳糖不耐受時可選擇低乳糖或無乳糖配方。年齡較大的兒童,無需嚴格限制飲食。儘可能保證熱量供給。急性腹瀉病治癒後,應額外補充疾病導致的營養素缺失。
4.7.4 (四)抗感染治療。
1.病毒是急性感染性腹瀉病的主要病原,常爲自限性,目前缺乏特效抗病毒藥物,一般不用抗病毒藥物,且不應使用抗菌藥物。
2.水樣便腹瀉者(排除霍亂後)多爲病毒或非侵襲性細菌感染引起,一般不用抗菌藥物。伴明顯中毒症狀且不能完全用脫水解釋者,尤其是重症患兒、早產兒、小嬰兒和免疫功能低下者,應使用抗菌藥物。黏液膿血便者多爲侵襲性細菌感染,應給予抗菌藥物;各地致病菌和耐藥情況有所不同,病原菌尚未明確時,應根據本地流行病學情況經驗性選擇抗菌藥物;病原菌明確後,根據藥敏結果和病情給予針對性抗感染治療。常見病原體感染的常用抗菌藥物見附表7。另外,霍亂弧菌引起的腹瀉抗感染藥物可用多西環素(8歲以上患兒)、阿奇黴素、環丙沙星等。小腸結腸炎耶爾森菌感染可用複方磺胺甲噁唑。
3.寄生蟲所致腹瀉病少見。藍氏賈地鞭毛蟲和阿米巴感染可使用甲硝唑、替硝唑;隱孢子蟲感染主要見於免疫功能低下者,可予大蒜素等治療。
4.真菌性腸炎應根據病情酌情停用原用抗菌藥物,並結合臨牀情況考慮是否應用抗真菌藥物。
5.原則上首選口服給藥,下列情況推薦靜脈給藥:①無法口服用藥(嘔吐、昏迷等);②免疫功能低下者出現發熱;③膿毒症、已證實或疑似菌血症;④新生兒和<3個月嬰兒伴發熱。
(五)黏膜保護劑。蒙脫石散有助於縮短急性水樣便患兒的病程,減少腹瀉次數和量。用法和用量:<1歲,1g/次,1~2歲,1~2g/次,2歲以上2~3g/次,餐前口服,每日3次口服。
(六)補鋅治療。在鋅缺乏高發地區和營養不良患兒中,補鋅治療可縮短6月~5歲患兒的腹瀉持續時間。<6個月的患兒,每天補充元素鋅10mg,>6個月的患兒,每天補充元素鋅20mg,療程10~14天。元素鋅20mg相當於硫酸鋅100mg、葡萄糖酸鋅140mg。
(七)微生態製劑。益生菌有可能縮短腹瀉病程及住院時間,可酌情選用。
4.8 八、中醫藥治療
中醫治療以運脾化溼爲基本治則,針對不同病因辨證施治,實證以祛邪爲主,虛證以扶正爲主。同時配合小兒推拿、灸療法等外治法。
4.8.1 (一)辨證論治。
4.8.1.1 1.常證
證候表現:起病急,腹瀉頻繁,大便稀,色黃而氣味穢臭,或夾粘液,肛門灼熱,發紅,煩躁,口渴喜飲,噁心嘔吐,食慾減退,小便黃少,舌紅,苔黃膩,脈滑數,指紋紫。
方藥:葛根黃芩黃連湯加減(葛根、黃芩、黃連、金銀花、茯苓、車前子、蒼朮等)。加減:發熱重,加藿香、柴胡、生石膏;嘔吐,加姜半夏、生薑。
4.8.1.1.1 (2)傷食瀉:
起病前有傷食病史。
證候表現:大便稀帶奶瓣或不消化食物,味酸臭,脘腹脹滿、疼痛,痛則欲瀉,瀉後痛減,不欲飲食,噁心嘔吐,舌質淡紅,苔白厚膩或淡黃膩,脈滑數,指紋紫滯。
方藥:保和丸加減(藿香、陳皮、焦三仙或雞內金、萊菔子、茯苓、蒼朮、白朮等)。
加減:嘔吐,加姜半夏、生薑;腹痛,加木香、白芍、元胡、甘草。
4.8.1.1.2 (3)風寒瀉:
證候表現:大便清稀,夾有泡沫,臭氣不甚,腸鳴腹痛,或伴惡寒發熱,鼻流清涕,咳嗽,舌質淡,苔薄白,脈浮緊,指紋淡紅。
方藥:藿香正氣散加減(藿香、紫蘇葉、蒼朮、陳皮、厚朴、白芷、茯苓、大腹皮、半夏、甘草)。
加減:腹痛甚,裏寒重,加乾薑、砂仁、木香;腹脹,苔膩,加大腹皮、厚朴。
4.8.1.1.3 (4)脾虛瀉:
證候表現:腹瀉遷延,時輕時重,時發時止,大便稀溏,色淡不臭,不欲飲食,神情倦怠,形體消瘦或虛胖。舌質淡,苔薄白,脈緩弱,指紋淡。
方藥:參苓白朮散加減(黨蔘、茯苓、白朮、蒼朮、山藥、陳皮、雞內金、黃芪)。
4.8.1.1.4 (5)脾腎陽虛瀉:
適用於重症難治性腹瀉。
證候表現:腹瀉日久,久治不愈,腹瀉頻繁,洞泄不止,大便色淡不臭,形體消瘦,面色蒼白,四肢發涼。舌淡少苔,脈微弱,指紋淡。
方藥:附子理中湯合四神丸加減(人蔘、蒼朮、甘草、乾薑、茯苓、山藥、煨肉豆蔻、鹽炒補骨脂、醋五味子、吳茱萸、大棗等)。
4.8.1.2 2.變證
4.8.1.2.1 (1)氣陰兩傷:
多由水瀉、暴瀉、溼熱瀉大量損失陰液,津虧氣耗所致。若不及時救治,則可能迅速發展爲陰竭陽脫證。
證候表現:瀉下無度,神萎不振,四肢乏力,眼眶、囟門凹陷,皮膚乾燥,心煩不安,啼哭無淚,口渴引飲,小便短少,甚則無尿,脣紅而幹。舌紅少津,苔少或無苔,脈細數。
方藥:人蔘烏梅湯加減(人蔘、烏梅、木瓜、蓮子、山藥、葛根、白芍、甘草)。
4.8.1.2.2 (2)陰竭陽脫:
4.8.1.2.3 多因久瀉耗傷陽氣,陽損及陰所致的危重症。
證候表現:瀉下不止,便如稀水,次頻量多,精神萎靡,表情淡漠,面色青灰或蒼白,四肢厥冷,哭聲微弱,氣息低微。舌淡,苔薄白,脈細微欲絕。
方藥:參附龍牡救逆湯加減(紅參、附子、龍骨、牡蠣、芍藥、炙甘草、乾薑、白朮)。
加減:尿少無淚加麥冬、五味子;四肢厥冷,大汗淋漓,即予回陽救逆、益氣固脫類中藥注射液靜滴,本證病情危重,應中西醫結合治療。
4.8.2 (二)推拿療法。
常用手法:分陰陽、推脾經、摩腹、運土入水、揉龜尾。溼熱瀉加清大腸、清小腸、退六腑等;傷食瀉加揉板門、清大腸、運內八卦等;脾虛瀉加推三關、捏脊、推上七節骨等。
4.8.3 (三)灸療法。
灸法:取足三裏、中脘、神闕,隔姜灸或艾條溫和灸,每日1~2次。用於脾虛瀉、脾腎陽虛瀉。
4.8.4 (四)中藥外治。
1.丁香2g,吳茱萸30g,胡椒30粒,共研細末。每次1~3g,醋調成糊狀,敷貼臍部,每日1次。用於脾虛瀉。
2.艾絨30g,肉桂、小茴香各5g,公丁香、桂丁香、廣木香各3g,草果、炒蒼朮各6g,炒白朮15g。共研粗末,納入肚兜口袋內,圍於臍部。用於脾虛瀉及脾腎陽虛瀉。
4.9 九、預防與控制
4.9.1 (一)預防。
急性感染性腹瀉病是可預防疾病,適當的預防措施可大幅降低該類疾病的發病率。主要措施包括:培養良好的衛生習慣,注意個人衛生和環境衛生;提倡母乳餵養;積極防治營養不良;疫苗接種。
4.9.2 (二)患者、接觸者及其直接接觸環境的管理。
感染性腹瀉的患者應及時到醫療機構治療。在醫院產科的嬰兒室、兒科病房等發現病毒性腹瀉、鼠傷寒沙門氏菌腸炎等時,應及時隔離、治療病人,對污染的環境進行消毒。
4.9.3 (三)法定傳染病報告。
做好相關法定傳染病報告工作,包括霍亂、細菌性和阿米巴性痢疾、傷寒和副傷寒、其他感染性腹瀉。
4.10 附表
4.10.1 附表 1 急性感染性腹瀉病常見病原體
| 細菌 | 病毒 | 寄生蟲 | 真菌 |
致瀉性大腸埃希菌 致病性大腸埃希菌 侵襲性大腸埃希菌 黏附性大腸埃希菌 非傷寒沙門菌 志賀菌 艱難梭菌 金黃色葡萄球菌 副溶血性弧菌 | 輪狀病毒 腺病毒 40、41 與 42 型 星狀病毒 札如病毒 | 念珠菌 毛黴菌 曲黴菌 |
4.10.2 附表 2 脫水程度評估
脫水程度 | 輕度 | 中度 | 重度 |
≤5% | 5%~10% | ≥10% | |
精神狀態 | 稍差 | 萎靡或煩躁 | |
皮膚彈性 | 尚可 | 差 | 極差,捏起皮膚回覆≥2s |
黏膜 | 稍乾燥 | 明顯乾燥 | |
前囟、眼窩 | 稍有凹陷 | 凹陷 | 明顯凹陷 |
肢端 | 尚溫暖 | 稍涼 | 涼或發紺 |
稍少 | 明顯減少 | 無尿 | |
正常 | 增快 | 明顯增快且弱 | |
正常 | 正常或稍降 | 降低 |
4.10.3 附表3 常見病原體引起的急性感染性腹瀉病臨牀特點
特點 | ||
輪狀病毒 | 是2歲以下兒童腹瀉的主要病因。起病急,嘔吐常先於腹瀉出現,腹瀉頻繁,可伴脫水和酸中毒;部分有發熱和上呼吸道感染症狀。自限性疾病,自然病程多在 7 天左右。 | |
易聚集性發病,起病急,兒童以嘔吐更爲突出,常伴有腹痛、發熱、乏力等,可有呼吸道症狀,可伴脫水。自限性疾病,自然病程 3~7 天。 | ||
志賀菌 | ||
非傷寒沙門菌 | ||
侵襲性大腸埃希菌(EIEC) | 疾病特點與志賀菌相似。 | |
初爲黃色水樣便,後轉爲血水便,有特殊臭味。大便鏡檢 有大量紅細胞,常無白細胞,伴腹痛,可併發溶血尿毒綜 合徵、血小板減少性紫癜。 | ||
4.10.4 附表4 常用病原學檢測方法
4.10.5 附表5 ORSⅢ配方
4.10.6 附表6 幾種混合液的簡便配製
溶液種類 | 張力 | 加入溶液(ml) | ||
5%或10%葡萄糖 | 10%氯化鈉 | |||
2:1含鈉液 | 等張 | 加至500 | 30 | 47(30) |
1:1含鈉液 | 1/2 張 | 加至500 | 20 | - |
1:2含鈉液 | 1/3 張 | 加至500 | 15 | - |
1:4含鈉液 | 1/5 張 | 加至500 | 10 | - |
2:3:1含鈉液 | 1/2 張 | 加至500 | 15 | 24(15) |
4:3:2含鈉液 | 2/3 張 | 加至500 | 20 | 33(20) |
注: 爲了配製簡便,加入的各種液量均爲整數,配成的溶液是近似濃度
4.10.7 附表7 急性感染性腹瀉病常用抗菌藥物
用法用量 | 備註 | ||
致瀉性大腸埃希菌 | 50~100mg/kg·d,分2~4次靜脈滴注 | 產毒性大腸埃希菌(ETEC)、黏附性大腸埃希菌(EAEC)及 輕 度 出 血 性 大 腸 埃 希 菌 (EHEC)感染不推薦常規使用抗生素。不推薦磷黴素作爲首選經驗性用藥,三代頭孢菌素治療無效或重症患者多重耐藥菌感染可使用。 | |
20~80mg/kg· d,單次或分2次靜脈滴注 | |||
30~100mg/kg ·d,分2~3次靜脈滴注 | |||
3 ~ 6mg/kg ·d , 重 症 者 可 加 量 至 12mg/kg ·d,分2次口服 | |||
50~200mg/kg ·d,分2~3次靜脈滴注 | |||
口服:50~100mg/kg·d,分3~4次 靜脈:100~300mg/kg·d,分2~4次 | |||
40~50mg/kg ·d,分3~4次口服,總療程5~7天,重症感染者療程延至3~4周 | 多數病程呈自限性,預後良好,一般不需抗菌藥物治療 | ||
3日療法:10mg/kg·d,口服或靜脈滴注(>6個月,體重<45kg),每日1次,每週3天爲1療程; 5日療法:首日10mg/kg·d,後4日減半使 用; 多數1個療程即可,嚴重者需2~3個療程><45kg),每日1次,每週3天爲1療程; 5日療法:首日10mg/kg·d,後4日減半使用; 多數1療程即可,嚴重者需2~3個療程 | |||
非傷寒沙門菌 | 同上 | ||
同上 | |||
同上 | |||
同上 | |||
志賀菌 | 同上 | ||
50mg/kg ·d,單次,靜脈滴注 | |||
50mg/kg·次,每8小時1次,靜脈滴注 | |||
10mg/kg ·d,口服,療程5天 | |||
復 方 磺 胺 甲噁唑 | 25~50mg/kg ·d,分2次口服,療程7天 | ||
10~20mg/kg d,分3次口服,療程7天 | |||
左 氧 氟 沙 星 | 10~15mg/kg d,療程5~7天 | ||
艱難梭菌 | 30mg/kg ·d,分3次口服,不能口服者可予靜脈滴注 | 需停用原有抗菌藥物 | |
10~40mg/kg ·d,分4次口服 | |||
白色念珠菌 | 5萬~10萬U/kg·d,分3次口服 | 儘量停用抗菌藥物 | |
15~25mg/kg ·d,分3次口服,療程10天 | |||
溶組織性阿米巴 | 35~50mg/kg ·d,分3次口服,療程10天 |
4.11 附圖 兒童急性感染性腹瀉病診治流程圖
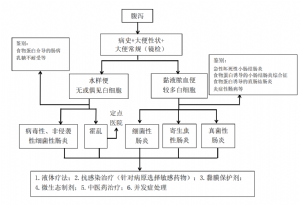
4.12 附錄 兒童急性感染性腹瀉病診療規範(2020年版)編寫審定專家組
組 長:倪 鑫
成 員:(按姓氏筆劃爲序) 王寶西 王 荃 王雪峯 鄧朝暉 江米足 許春娣 孫 梅 李在玲 楊炯賢 楊 梅 張豔玲 林麗開 金 玉 鄭 波 官德秀 錢素雲 倪 鑫 徐樨巍 高恆妙 黃志華 黃 瑛 龔四堂 徐英春 曾 玫 遊潔玉
祕 書:官德秀 馮佳佳