2 別名
恥骨上前列腺切除術;恥骨上經膀胱前列腺摘除術;經膀胱前列腺切除術;經膀胱前列腺摘除術;suprapubic transvesical prostatectomy;transvesical prostatectomy
5 概述
恥骨上前列腺切除術也稱經膀胱前列腺切除術,是指經下腹部腹膜外切口,切開膀胱摘除前列腺的手術。
此手術已有100多年的歷史,法國Amussat(1827)在作膀胱切開取石時,首次切除了凸入膀胱內的榛子大小前列腺腫瘤。Belfield(1890)報道了80例恥骨上前列腺切除術的經驗,並分析了療效差及死亡率高的原因是由於前列腺腺體摘除不夠完全,故Fuller(1895)強調完全摘除前列腺的重要性。此後100年,手術操作的主要改進是尿液引流和止血方法兩個方面。Fuller強調了尿道插管和膀胱造口二路引流的意義。止血方法有:①紗布填塞前列腺窩;②熱鹽水沖洗前列腺窩;③前列腺窩氣囊壓迫;④直視下縫扎止血;⑤局部藥品使用:近年來,在前列腺窩內的止血採用一些新藥品,如凝血酶(thrombin)、纖維蛋白封閉劑(fibrin sealant,FS)的局部使用,止血效果進一步提高。由於止血方法的改進,手術死亡率已大爲降低。至今,恥骨上前列腺摘除術仍爲開放手術中泌尿外科醫生採用最多的方法。
7 術前準備
備血400~600ml,手術前晚給緩瀉藥物或手術日清晨灌腸。手術前晚給鎮靜安眠藥。術前皮膚準備包括腹部、會陰及大腿上部。
1.病人多爲老年人,全身情況較差,且常伴有其他疾病(如高血壓、心臟病及糖尿病等),因此術前對病人全身情況必須作全面而細緻的檢查和估計。除一般體格檢查外,應特別注意腎臟功能的測定(如血非蛋白氮、co2結合力及酚紅試驗等)。此外,尚需多次測定血壓,檢查眼底、心電圖、胸部透視及肝功能。有腎功能不全者,應引流膀胱,待腎功能好轉後手術。
2.術前病人常合併泌尿系感染,導尿可以改善上述情況,但長期留置又可引起感染。爲了減少術後傷口感染,術前數日可服抗生素,術前半小時可用抗菌溶液沖洗膀胱。常用的抗菌溶液爲1∶2000呋喃西林、1∶5000高錳酸鉀。膀胱洗淨後,用沖洗溶液充滿。
9 手術步驟
1.切口 可取下腹部正中或恥骨上橫切口。切開皮膚,皮下組織,腹直肌前鞘。肌肉縱行鈍性分開,腹膜向上推開顯露膀胱前間隙,用組織鉗夾住膀胱前壁或用細絲線縫2針牽引縫線,於膀胱前壁作一小切口,吸出尿液,然後擴大膀胱切口。擴大膀胱切口,可用手指伸入膀胱鈍性撕開或用剪刀直接剪開。前者出血較少,但膀胱切口不整齊,後者切口整齊,但切口出血較多。
2.探查膀胱 膀胱切口擴大後,用膀胱自動拉鉤將切口拉開,膀胱底部墊一紗墊用直角拉鉤向上拉開,即可清楚顯露膀胱頸部。注意輸尿管口位置,有無膀胱憩室、腫瘤、結石等。
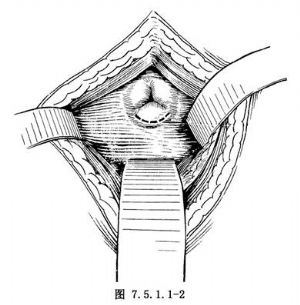
3.切開膀胱頸後脣 沿膀胱頸後脣粘膜作弧形切口,長1.5~2.0cm(圖7.5.1.1-2),深達前列腺腺體。此切口亦可用電刀切開,出血少而不影響視野。若兩側葉明顯突入膀胱或以中葉增生爲主的前列腺增生,切開時要注意看清輸尿管口,避免損傷。此切口亦可不用刀切開,用手指經膀胱頸插入前列腺部尿道,壓破尿道前壁粘膜,抵達前列腺“外科包膜”時,有堅韌感。
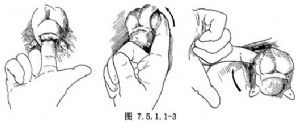
4.剝離前列腺 移去膀胱拉鉤,示指伸入膀胱頸後脣的切口內,在前列腺腺體與“外科包膜”之間進行鈍性剝離。剝離時手指應緊貼前列腺腺體,指尖插至前列腺尖端。剝離順序是先後側,再左右兩側及前面(圖7.5.1.1-3)。注意在剝離後面時,不可過分向下用力,以免損傷直腸壁。若前列腺過大過深,術者可用左手示指伸入肛門內,將前列腺向上托起,配合操作,則可較容易地將前列腺剝離出來。
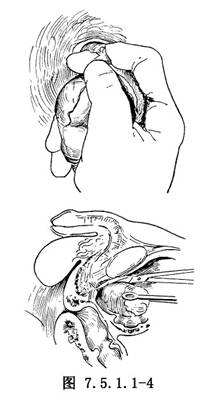
5.剜除前列腺 前列腺剝離畢,用手指捏斷或剪刀剪斷前列腺尖部尿道,切忌過分牽拉尿道,以免撕傷膜部尿道和外括約肌,造成術後尿失禁或尿道狹窄(圖7.5.1.1-4)。若前列腺過大,也可分葉挖出。有時腺體與前列腺“外科包膜”有緊密粘連,應顯露前列腺窩,在直視下用剪刀分離。剪斷粘連應緊靠腺體,避免剪破包膜,造成難以控制的出血。摘出腺體應仔細察看是否完整,如有殘缺遺留部分未摘除,應進一步摘除乾淨。
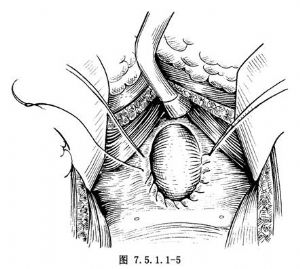
6.止血 前列腺摘出後,應迅速暴露前列腺窩。用組織鉗夾住膀胱切口上角,下角用狹長的膀胱拉鉤牽開,即可用熱鹽水紗布加壓填塞於前列腺窩內,持續壓迫5min。在此同時,顯露膀胱頸後緣,在4和8點鐘處常可見活動性的前列腺動脈出血,該處分別用2-0可吸收線8字形貫穿縫合止血。縫線應穿過前列腺包膜及膀胱壁肌層和粘膜。線尾暫不剪斷,留作牽引,便於顯露前列腺窩。膀胱頸後脣4和8點鐘之間再用2-0腸線連續交鎖縫合,注意應使三角區膀胱頸粘膜和前列腺包膜縫在一起(圖7.5.1.1-5)。膀胱頸前面的出血可電凝止血。縫畢,取出填塞紗布。若腺窩內尚有殘留組織,應予切除。前列腺窩內的出血可電凝或細可吸收線縫合止血。應用纖維蛋白封閉劑(又稱醫用生物蛋白膠,FS)對前列腺窩滲血也有較好的止血效果。注意應提前30min通知護士配置好FS備用,結紮或電凝前列腺窩明顯出血點後,拭乾創面血液,噴灑FS於創面,塞紗布團壓迫數分鐘即可良好止血。
7.楔形切除膀胱頸後脣 如果膀胱頸後脣不高,可不作楔形切除。若頸部後脣過高,應作楔形切除,並將該處粘膜和前列腺窩後壁縫合。如有輸尿管間嵴肥大,應同時作楔形切除。
8.插入氣囊導尿管 從尿道插入F18~20氣囊導尿管,氣囊內注水30ml。一般主張氣囊放在膀胱內,不放在前列腺窩內(圖7.5.1.1-6)。這樣前列腺窩能正常收縮,有利於止血。如果前列腺窩內滲血較多,可將氣囊尿管輕輕牽引,使氣囊壓迫膀胱頸口,有助於止血。Malament(1965)提出在膀胱頸作一荷包縫合,有助於止血。縫線沿氣囊導尿管收緊,縫線末端從腹壁切口引出固定(圖7.5.1.1-7)。術後2d拆除荷包縫線。


9.縫合切口 膀胱壁切口縫合,第1層用2-0可吸收線連續縫合膀胱粘膜層和肌層,第2層用絲線間斷縫合。常規膀胱造口,有利於術後膀胱沖洗,防止血塊阻塞導尿管。關閉腹壁切口前,從導尿管注入鹽水沖洗膀胱,洗盡膀胱內的血塊,並檢查切口有無漏水,如有漏水,給予加強縫合。恥骨後膀胱前間隙放橡皮管引流,縫合腹壁切口。
術中注意事項
1.經膀胱切口的位置,一般多選擇膀胱前壁近頂部。但在距膀胱頸部2cm處作橫切口,也可清楚顯露前列腺,還可在直視下縫合止血,比較方便。
2.前列腺窩止血的方法,可用紗布條堵塞。紗布條的一端自恥骨上引出體外,術後24小時開始抽出小部,48~72小時內抽盡。此法簡便易行,止血可靠,但缺點是除在取出紗布條時病人很痛苦外,尚有造成二期出血及感染的可能。
也可經尿道用氣囊導尿管止血。應用這種氣囊導尿管可一期縫合膀胱,縮短傷口癒合時間。但要達到止血目的,需加一定的牽引力,會增加病人的痛苦,且牽引力過大或持續時間過久後,可造成術後尿失禁。有人將氣囊管改進成葫蘆形囊導尿管,以同時壓迫前列腺窩及膀胱頸部,而不需牽引。氣囊導尿管在無滲血現象時可於術後6~12小時放出氣囊內液體,但不立即取出導管。解除壓迫後,如發現尿覆呈紅色,應立即再度充脹氣囊止血。若病人同時作有恥骨上膀胱造瘻術,氣囊導尿管可在術後48小時內取出。
有人認爲前列腺切除後,前列腺窩會自動收縮,出血自止,而用氣囊導尿管壓迫止血,實際上是破壞了收縮止血的生理變化,所以應採用縫合止血法。方法是在膀胱前列腺窩交界後緣用腸線8形縫合止血後,再橫縫膀胱前列腺窩交界前緣,使之僅能通過留置導尿管,操作雖較複雜,但效果很好。
此外,也有采用明膠海綿等止血劑者,因術後有形成結石的缺點,已漸被棄用。
3.近年來由於手術技術的提高,恥骨上膀胱引流管的直徑已漸縮小,安放的時間也漸縮短,甚至還有趨向一期縫合膀胱的,但如技術不夠熟練,止血不夠徹底,估計術後有出血可能者,或合併有較嚴重的感染時,仍以安放恥骨上膀胱引流管爲佳。
10 術後處理
10.1 術後引流導管的處理
病人回病房後,立即接通導管,持續點滴沖洗膀胱,以防血塊形成阻塞引流導管。一般從導尿管滴入沖洗鹽水或0.2%呋喃西林溶液,從恥骨上膀胱造口管引出。沖洗液滴入速度根據出血情況調節,引出液顏色較紅時,加快沖洗液滴入速度,防止血塊形成。尤其在術後最初幾小時,應密切觀察。術後24~48h,根據出血情況,可停止持續沖洗,改成間斷沖洗。早期拔除氣囊導尿管,可減輕病人的不適和膀胱痙攣,減少尿道炎症和後期尿道狹窄形成的機會。
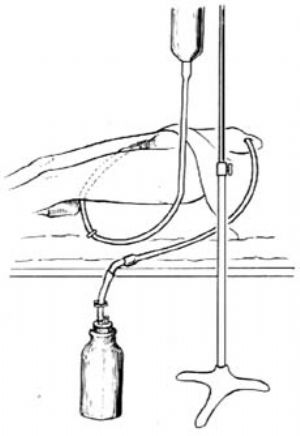
1.術後24小時內用1%枸櫞酸鈉溶液沖洗,防止出現凝血塊。也可在術後24小時內連續點滴沖洗。連續沖洗裝置,可利用尿道留置導尿管注入沖洗液,由恥骨上膀胱引流管引出[圖2]。也可於恥骨上膀胱引流管旁並列放一細塑料管,由此注入沖洗液,而由恥骨上膀胱引流管引出。
2.如術後前列腺窩有多量滲血,應檢查氣囊導尿管是否漏液,並調整或加大氣囊注液壓迫止血。或經原切口,改用紗布條壓迫止血,紗布條內宜浸含1∶1000腎上腺素液。
3.手術時,可能由於擠壓,腺體內的大量胞漿素原活化質進入血液,使血液中的一種酶系統物質胞漿素原變成胞漿素。胞漿素是一種酶,能溶解纖維蛋白、凝血酶原和纖維蛋白原等,產生纖維蛋白溶解現象。這種現象多出於術後數小時,突然由前列腺窩部大量滲血。繼而還從腰麻穿刺及靜脈穿刺部位等向外滲血,如不及時處理,很快可導致休克而死亡。
如把病人血液抽出,放進試管,雖仍可出現正常凝血現象,但不久凝血塊即開始溶解;如4小時內有30%溶解,即可作爲診斷依據。
⑴輸全血以增加血容量、抗胞漿素及其他凝血因子,以減少出血,治療休克。
⑶輸入低鹽血清白蛋白,每小時100ml,直至滲血停止。
⑷6-氨基己酸靜脈點滴4~6g,溶於100ml生理鹽水或5%葡萄糖溶液內,15~30分鐘滴完,持續劑量爲每小時1g,維持12~24小時或更久,依病情而定。
4.恥骨後間隙引流於術後3~5日拔除。
5.一般在術後7~10日拔除導尿管,術後2周作一次尿道擴張。
10.2 病人術後一般護理
術後當天禁食,靜脈輸液,每8h給予1000ml,液體內加抗生素,一般給予廣譜抗生素。靜脈給止血藥。第2天根據腸蠕動恢復情況,開始進流質飲食,隨病人飲食恢復,停止靜脈輸液,改口服或肌注抗菌藥物。