2 基本信息
《腸梗阻臨牀路徑(2017年縣醫院適用版)》由國家衛生計生委辦公廳委託中華醫學會組織專家制(修)定,在中華醫學會網站發佈。
3 發佈通知
國衛辦醫函[2017] 537號
各省、自治區、直轄市衛生計生委,新疆生產建設兵團衛生局:
爲進一步推進深化醫藥衛生體制改革,規範診療行爲,保障醫療質量與安全,我委持續推進臨牀路徑管理工作,委託中華醫學會組織專家制(修)定了23個專業202個病種的臨牀路徑。上述臨牀路徑已在中華醫學會網站(網址http://WWW.cma.org.cn/kjps/jsgf/)上發佈,供衛生計生行政部門和醫療機構參考使用。
國家衛生計生委辦公廳
2017年5月31日
4 臨牀路徑全文
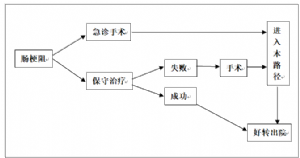
4.1 一、腸梗阻臨牀路徑標準住院流程
4.1.1 (一)適用對象。
第一診斷爲腸梗阻(ICD-10:K56.0/K56.2 /K56.5- K56.7),行腸粘連鬆解術、小腸部分切除吻合術、腸短路吻合術、腸外置術、結腸造口術(ICD-9-CM-3:45.62/ 45.91/46.01 /46.10/54.59)。
4.1.2 (二)診斷依據。
根據《臨牀診療指南-外科學分冊》(中華醫學會編著,人民衛生出版社),《外科學》(第8版,人民衛生出版社),《胃腸外科學》(人民衛生出版社)
2.查體:腹部查體可見腹脹、腸型、蠕動波,觸診可有壓痛,叩診鼓音,聽診腸鳴音活躍,可聞及氣過水聲及高調金屬音或振水音。絞窄性腸梗阻,可表現爲腹膜炎體徵,有時可有移動性濁音,全腹壓痛,腸鳴音微弱或消失。
3.輔助檢查:白細胞計數、血紅蛋白和紅細胞比容都可增高,尿比重增高,血氣分析、血生化、腎功能紊亂。影像學檢查可輔助診斷。
4.1.3 (三)進入路徑標準。
1.第一診斷必須符合ICD-10:K56.0/K56.2/K56.5- K56. 7 腸梗阻疾病編碼。
2.當患者合併其他疾病,但住院期間不需要特殊處理也不影響第一診斷的臨牀路徑流程實施時,可以進入路徑。
4.1.4 (四)標準住院日。
標準住院日爲8-12天。
4.1.5 (五)住院期間的檢查項目。
4.1.5.1 1.必需的檢查項目
1.實驗室檢查:血、尿常規;肝功能、腎功能、電解質、凝血功能( D-二聚體);血型鑑定;輸血前檢查;
2.心電圖;胸部正位片;腹部立臥位片;腹部超聲(肝,膽,胰,脾,雙腎+輸尿管);腹盆腔CT平掃
4.1.5.2 2.根據患者病情進行的檢查項目
1.消化系統腫瘤標誌物檢查(CEA,AFP,CA199,CA125,CA724等);動脈血氣分析等
3.腹盆腔增強CT,以及腸繫膜上血管(SMA,SMV)CTA等
4.1.6 (六)治療方案的選擇。
治療方案的選擇要根據腸梗阻的原因、性質、部位以及全身情況和病情嚴重程度而定。對於手術治療的患者,進入本臨牀路徑。
4.1.6.1 1. 非手術治療
(1)禁食,鼻胃管胃腸減壓(或Miller-Abbott管減壓,但操作困難且療效不確切,不常規使用);
(4)其他對症治療(如解痙,止痛)等;止痛藥物使用需遵循急腹症治療的原則。
(5)部分原因引起的腸梗阻(如腸套疊、乙狀結腸扭轉及結腸惡性腫瘤,且無腸壞死及腸穿孔的情況下),可先選擇內鏡治療解除梗阻,再擇期手術。沒有開展相關治療的單位應該向患者說明,由患者及家屬決定是否急診手術或轉院治療。
4.1.6.2 2.手術治療
一般保守治療不超過三天。對於保守治療效果不佳者,應及時選擇手術解除梗阻,存在腸絞窄或已有腸壞死的梗阻患者,更應急診手術探查。依據患者具體病情,選擇不同手術方式,如腸粘連鬆解術;腸道異物取出術;腸切除術;腸短路吻合術以及腸造瘻術等。
4.1.7 (七)預防性抗菌藥物選擇與使用時機。
按照《抗菌藥物臨牀應用指導原則》(國衛辦醫發〔2015〕43號)執行。建議使用第二代頭孢菌素,可加用甲硝唑;明確感染患者,可根據藥敏試驗結果調整抗菌藥物。
4.1.8 (八)手術日(入院當天急診手術,或保守治療失敗後手術)。
2.手術方式:剖腹探查,具體手術方式術中決定,可能行腸粘連鬆解術、小腸部分切除吻合術、腸短路吻合術、腸外置術或結腸造口術等。
4.術中用藥:麻醉常規用藥
6.病理學檢查:有切除標本者,常規送檢病理,必要時行快速病理檢查。
4.1.9 (九)術後恢復。
1.觀察生命特徵,腹部體徵以及腹腔引流情況;
2.注意早期下牀活動,注意肛門或造瘻口排氣排便情況,胃腸動力恢復情況;
4.觀察切口癒合情況,術後飲食指導;
5.術後用藥: 抗菌藥物,按照《抗菌藥物臨牀應用指導原則》(國衛辦醫發〔2015〕43號)執行。選用藥物,用藥時間1-3天;
6.複查安排:出院1個月後門診複診。
4.1.10 (十)出院標準。
1.患者一般情況良好,體溫正常,恢復飲食,肛門排氣排便正常;
2. 腹部無陽性體徵,相關實驗室檢查結果基本正常,沒有必須住院處理的情況;
3. 引流管拔除,切口癒合良好,傷口無感染。縫線已拆(必要時可出院後門診拆線)
4.1.11 (十一)變異及原因分析。
1.術前合併其他影響手術的基礎疾病,需要進行相關的診斷和治療;
2.術前根據患者病情初步確定手術方式,根據患者術中情況更改手術方式可能。
3.機械性腸梗阻患者術中活檢提示腫瘤、結核、克羅恩病、胰腺炎等,轉入相應臨牀路徑管理。
4.手術後繼發切口感染、腹腔內感染、腸瘻、腸梗阻、吻合口出血等併發症,導致圍手術期住院時間延長與費用增加。
5.住院後出現其他內、外科疾病需進一步明確診斷,導致住院時間延長與費用增加。
4.2 二、腸梗阻臨牀路徑表單
適用對象: 腸梗阻__(ICD-10:ICD-10:K56.0/K56.2/K56.5-K56.7);行_腸粘連鬆解術、小腸部分切除吻合術、腸短路吻合術、腸外置術、結腸造口術(ICD-9-CM-3:45.62/45.91/46.01/46.10/54.59)術
患者姓名 性別 年齡 門診號 住院號
住院日期 年月日 出院日期 年月日 標準住院日8-12 天
時間 | 住院第_1_天(手術日) 術前術後 | 住院第_2_天 (手術後第1天) | |
診 療 工 作 | □ 完善病史書寫 □ 上級醫生查房 □ 確定急診手術 □ 完成術前討論及總結 □ 術前談話,簽署手術知情同意書 | □ 上級醫師查房 □ 開術後醫囑 | □ 上級醫師查房 □ 進行相關抗炎,補液支持治療 |
重 點 醫 囑 | 長期醫囑: □ 普外科護理常規 □ 一級護理 □ 禁食 □ 心電監護 □ 胃腸減壓 □ 保留導尿 臨時醫囑: | 長期醫囑: □ 全麻術後護理 □ 一級護理 □ 禁食 □ 吸氧 □ 心電監護 □ 胃腸減壓 □ 保留導尿 □ 記尿量或記24小時出入水量 □ 腹腔引流管 臨時醫囑: □ 明查血尿常規 □ 預防或抗感染治療 □ 補液,支持治療 | 長期醫囑: □ 全麻術後護理 □ 一級護理 □ 禁食 □ 吸氧 □ 心電監護 □ 胃腸減壓 □ 保留導尿 □ 記尿量或記24小時出入水量 □ 腹腔引流管 □ 預防或抗感染治療 □ 補液,支持治療 臨時醫囑: □ 必要時測定CVP |
護理工作 | □ 辦理入院手續併入院介紹(環境、設施、制度、人員等)心理護理(緩解焦慮、恐懼),疾病相關知識介紹 □ 按一級護理要求落實護理措施 □ 飲食指導:禁食禁飲 □ 指導並協助完成各項術前檢查 □ 急診手術者落實各項術前準備 | □ 按一級護理要求落實術後基礎及專科護理 □ 密切觀察病情變化和傷口情況 □ 協助改變體位 □ 術後活動指導 □ 各類管路評估、護理及指導 □ 術後飲食指導:禁食禁飲 □ 記錄24小時出入水量 | □ 按一級護理要求落實術後基礎及專科護理 □ 密切觀察病情變化和傷口情況 □ 早期下牀活動指導並協助下牀 □ 觀察胃腸功能恢復情況及腹部體徵 □ 各類管路評估、護理及指導 □ 飲食指導:禁食禁飲 □ 記錄24小時出入水量 □ 有造口者,做好造口觀察,血供情況,有無回縮,有無排氣排便,做好造口護理和自護指導 |
□無 □有,原因: | □無 □有,原因: | □無 □有,原因: | |
護士 簽名 | |||
簽名 | |||
時間 | 住院第_3天 (術後第2天) | 住院第 4_天 (術後第3天) | 住院第5-6_天 (術後第4-5) |
診 療 工 作 | □ 上級醫生查房 □ 腹腔引流等情況 □ 完成相關病史記錄 | □ 上級醫生查房 □ 腹腔引流等情況 □ 切口癒合情況 | □ 上級醫生查房 □ 腹腔引流等情況 □ 切口癒合情況 |
重 點 醫 囑 | 長期醫囑: □ 全麻術後護理 □ 一級護理 □ 禁食 □ 測 BP、P q4h □ 胃腸減壓 □ 保留導尿 □ 腹腔引流管 □ 抗感染治療 □ 補液,支持治療 臨時醫囑: □ 停吸氧(視情況) | 長期醫囑: □ 全麻術後護理 □ 一級護理 □ 禁食 □ 測 BP bid(視情況) □ 胃腸減壓 □ 腹腔引流管 □ 抗感染治療 □ 補液,支持治療 臨時醫囑: □ 停保留導尿 □ 腹盆腔CT(視情況) | 長期醫囑: □ 全麻術後護理 □ 二級護理 □ 流質 □ 抗感染(視情況) □ 減少液體治療 臨時醫囑: □ 停胃腸減壓 □ 拔除引流管 (視情況) □ 血尿常規, □ 調整補液 |
護理工作 | □ 按一級護理要求落實術後基礎及專科護理 □ 密切觀察病情變化和傷口情況 □ 取半臥位 □ 協助下牀活動 □ 觀察胃腸功能恢復情況及腹部體徵 □ 各類管路評估、護理及指導 □ 飲食指導:禁食禁飲 □ 記錄24小時出入水量 □ 有造口者,做好造口觀察,血供情況,有無回縮,有無排氣排便,做好造口護理和自護指導 | □ 按一級護理要求落實術後基礎及專科護理 □ 觀察病情變化和傷口情況 □ 觀察胃腸功能恢復情況及腹部體徵 □ 飲食指導:流質飲食觀察進食情況 □ 各導管評估、護理及指導,遵醫囑停止導尿管 □ 記24小時出入水量 □ 有造口者,做好造口觀察,血供情況,有無回縮,有無排氣排便,做好造口護理和自護指導 | □ 按二級護理要求落實術後基礎及專科護理 □ 觀察病情變化和傷口情況 □ 遵醫囑停止胃管 □ 飲食指導:流質飲食觀察進食情況 □ 有造口者,做好造口觀察,血供情況,有無回縮,有無排氣排便,做好造口護理和自護指導 |
□無 □有,原因: | □無 □有,原因: | □無 □有,原因: | |
護士 簽名 | |||
簽名 |