3 基本信息
ICS 11.020
C 55
中華人民共和國衛生行業標準WS/T 652—2019《食物血糖生成指數測定方法》(Standard for determination of food glycemic index)由中華人民共和國國家衛生健康委員會於2019年06月11日《關於發佈推薦性衛生行業標準〈食物血糖生成指數測定方法〉的通告》(國衛通〔2019〕6 號)發佈,自2019年12月01日起實施。
4 發佈通知
關於發佈推薦性衛生行業標準《食物血糖生成指數測定方法》的通告
國衛通〔2019〕6 號
現發佈推薦性衛生行業標準《食物血糖生成指數測定方法》,編號和名稱如下:
該標準自2019年12月1日起施行。
特此通告。
國家衛生健康委員會
2019年6月11日
5 前言
本標準按照GB/T 1.1-2009 給出的規則起草。
本標準起草單位:中國疾病預防控制中心營養與健康所、河北醫科大學、中國醫學科學院北京協和醫院、深圳市慢性病防治中心。
本標準主要起草人:王竹、向雪松、楊月欣、馬玉霞、劉燕萍、王俊。
6 標準正文
6.1 1 範圍
6.2 2 術語和定義
下列術語和定義適用於本文件。
2.1
可利用碳水化合物 available carbohydrate; AC
能在小腸消化吸收的碳水化合物,主要包括糖、澱粉(抗性澱粉除外)和部分具有生血糖作用的糖醇等。
附錄表A.1爲常見糖醇可利用碳水化合物轉化量,附錄表A.2中爲不可利用的碳水化合物組分列表。
2.2
血糖應答 glucose response; GR
2.3
血糖應答曲線 glucose response curve
以時間爲橫座標、餐後血糖濃度爲縱座標繪製的曲線。
2.4
血糖生成指數 glycemic index; GI
進食含目標量(通常爲50 g)可利用碳水化合物的食物後,一段時間內(2 h)血糖應答曲線下面積相比空腹時的增幅除以進食含等量可利用碳水化合物的參考食物(葡萄糖)後相應的增幅,以百分數表示。
2.5
100 g或1份食物中可利用碳水化合物質量(g)與GI值的乘積/100。
2.6
參考食物 reference food
參考食物的GI值定爲100。
2.7
待測食物 test food
用於GI值測定的食物,要求配方組成、生產工藝明確。
6.3 3 測定基本要求
3.2 測定機構設施與條件參見附錄 B 的要求。
6.4 4 受試者選擇
6.4.1 4.1 受試者人數要求
檢測人數可根據測定設計要求確定,不少於 12 人。
6.4.2 4.2 納入標準
4.2.1 健康成年人(年齡在 18 歲~60 歲),男女各半,非孕婦及乳母;
4.2.2 體質指數(body mass index;BMI)在正常範圍內(18.5kg/m2~24.0kg/m2);
4.2.3 無糖尿病史(或糖耐量受損),無其他代謝性疾病、消化系統疾病、內分泌系統疾病和精神疾病等;
4.2.4 無對待測食物過敏史和不耐受史;
4.2.5 近 3 個月內未服用影響糖耐量的營養素補充劑,以及未口服避孕藥、乙酰水楊酸、類固醇、蛋白酶抑制劑和抗精神病藥等藥物。
4.2.6 能夠耐受至少 10h 的空腹狀態。
6.4.3 4.3 排除標準
其他不適於納入的情況。
6.5 5 受試食物準備
6.5.1 5.1 受試食物用量
5.1.1 根據需要提供的可利用碳水化合物目標量及受試食物中可利用碳水化合物含量,計算受試食物用量,通常目標量設爲 50 g。計算見式(1):
受試食物用量(g) = 可利用碳水化合物目標量(g ) / 受試食物中可利用碳水化合物含量(g/100g)…………(1)
5.1.2 如果待測食物中碳水化合物含量較低,可適當降低目標量(如 25g 或 10 g),但不得低於 10 g。一旦待測食物用量進行調整,參考食物用量也必須做出相應調整。
6.5.2 5.2 受試食物配製
5.2.1 參考食物
5.2.1.1 取適量食品級或藥品級無水葡萄糖、一水葡萄糖或葡萄糖溶液(相當於含有目標量無水葡萄糖),加純淨水溶解至 250 mL。當日使用或密封後 4℃~8℃ 保存 48 h 內使用。
5.2.2 待測食物
待測食物按照食用方法和用量臨時製備;如待測食物爲固體,另配備250 mL純淨水;如爲半固體或需要採用液體進行調配,控制水總量爲250 mL。
6.6 6 GI值測定
6.6.1 6.1 基本原則
6.1.1 GI 測定宜採用隨機設計。
6.1.2 測定週期至少包括 3 次獨立試食測定,其中參考食物2 次,待測食物1 次。
6.1.3 每次獨立試食測定間隔72h,待測食物應安排在 2 次參考食物試食測定之間進行。
6.6.2 6.2 試食測定操作程序
6.2.1 測定前三日受試者規律作息,正常飲食;測定前一日晚餐避免高膳食纖維及高糖食物,22:00前開始禁食;測定當日清晨避免劇烈運動,受試者靜坐 10 min 後開始試食測定。
6.2.2 間隔 5 min 採集 2 次空腹血樣。
6.2.3 開始進食,嚴格控制進食時間,在 5~10min 內進食完全部受試物及水,從第一口進食時間開始計時。
6.2.4 分別於餐後 15 min、30 min、45 min、60 min、90 min 和 120 min 採集血樣;如必要,可延長採血時間(如 180 min)。保證採血時間點的一致性和準確性。
6.6.3 6.3 血樣採集基本要求
6.3.2 採血部位可爲指尖毛細血管血(全血)或手背/肘靜脈血。測定週期內應保證採血部位一致。
6.3.4 血樣採集後,毛細血管血立即測定血糖;靜脈血收集至分離膠真空採血管或含草酸鉀-氟化鈉抗凝劑的真空採血管,30 min 內分離血清或血漿,宜在 8h 內完成檢測;條件不允許時,2℃~8℃冰箱保存,48h 內測定血糖。
6.6.4 6.4 血糖測定
按照臨牀檢驗操作規程,採用己糖激酶法或葡萄糖氧化酶法測定各時間點血樣血糖濃度(ct),每個血樣採用重複性條件下獲得的兩次獨立測定結果的算術平均值表示,單位爲毫摩爾每升(mmol/L)。
6.6.5 6.5 繪製血糖應答曲線
以時間(t)爲橫座標,以血糖濃度(ct)爲縱座標繪製折線圖。
6.6.6 6.6 GI 值計算
6.6.6.1 6.6.1 要求
只有完成至少 2 次參考食物和 1 次待測食物試食測定的受試者可以納入 GI 計算。
6.6.6.2 6.6.2 空腹血糖基礎值(c0)
以試食測定中 2 次空腹血樣的血糖濃度平均值作爲基礎值。
6.6.6.3 6.6.3 餐後血糖變化量(Δct)
餐後某時間點血糖變化值,計算見式(2)。
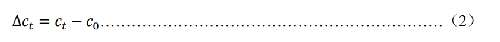
式中:
Δct——餐後血糖變化值,單位爲毫摩爾每升(mmol/L);
ct——某時間點血糖濃度,單位爲毫摩爾每升(mmol/L);
6.6.6.4 6.6.4 血糖應答曲線下面積增幅
參照附錄C,計算血糖應答曲線下面積增幅,單位爲毫摩爾·分每升(mmol·min/L)。
6.6.6.5 6.6.5 GI 值和 GL 值
待測食物GI值計算見式(3)和式(4)。


式中:
GIn——受試者個體得出的GI值;
At——待測食物IAUC值;
![]() ——同一個體測得的至少 2 次參考食物 IAUC 平均值;
——同一個體測得的至少 2 次參考食物 IAUC 平均值;
GI——待測食物GI值;
![]() ——由每個受試者個體得出的GI值之和;
——由每個受試者個體得出的GI值之和;
n——最終納入待測食物 GI 值計算的受試者個體數。
如需要,GL 值計算見式(5)。
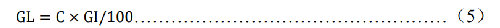
式中:
GL——血糖負荷值;
GI——待測食物GI值;
C——單位質量食物中可利用碳水化合物含量,單位爲克(g)。
6.6.6.6 6.6.6 結果表達
GI 值修約間隔爲個位。
6.7 7 結果判定
6.7.1 7.1 食物 GI 分級判定
如GI≤55,爲低GI食物。
如55 如GI>70,高GI食物。 如GL<10,爲低GL食物。 如10≤GL≤20,爲中GL食物。 如GL>20,爲高GL食物。6.7.2 7.2 食物 GL 分級判定
7 附錄A(資料性附錄)常見糖醇可利用碳水化合物轉化量和不可利用碳水化合物的組分列表
不可利用碳水化合物的組分見表 A.2。
表A.2 不可利用碳水化合物的組分列表
8 附錄B(資料性附錄)測定機構設施與條件
(規範性附錄) BC檢測方法
B.1 開展 GI 測定的機構應具備食物檢驗資質和/或臨牀檢驗資質。
B.2 測定機構應能提供安靜、舒適、可供受試者靜坐及小範圍活動的場地。
B.3 測定機構設有獨立的食物準備區、抽血區、血液分離及血糖測定分區等。
B.4 測定場所應配備搶救或急救基本設施,防止發生應急事件。
B.5 測試機構應配備從事醫學、預防醫學、營養學工作的專業人員負責方案設計、組織與管理;以及具有執業資格的醫護人員負責現場操作。
9 附錄C(資料性附錄)血糖應答曲線圖及IAUC的計算
9.1 C.1 血糖應答曲線參考圖
血糖應答曲線參考圖見圖C.1。

圖 C.1 血糖應答曲線參考圖
9.2 C.2 血糖應答曲線下面積增幅的計算
根據圖 C.1 所示,根據時間(min)和血糖變化量(mmol/L),採用幾何法計算高於空腹血糖基礎水
平的 A、B、C、D、E、F 部分的面積和。